КУРСОВАЯ РАБОТА
по курсу «Медицинская статистика»
по теме: «Планирование семьи»
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
1. МИРОВОЙ ОПЫТ ПЛАНИРОВАНИЯ СЕМЬИ
2. ПЛАНИРОВАНИЕ СЕМЬИ В РОССИИ – СОСТОЯНИЕ И ПЕРСПЕКТИВЫ РАЗВИТИЯ
ЗАКЛЮЧЕНИЕ
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ
ПРИЛОЖЕНИЕ
ВВЕДЕНИЕ
Актуальность темы работы заключается в том, что в течение последних двух десятилетий проблема репродукции человека находится в центре внимания ученых всего мира.
Ежегодно в мире умирает полмиллиона женщин от причин, связанных с беременностью. Установлено, что половина беременностей, которые привели к материнской смертности, были нежелательны.
Согласно данным ВОЗ и ЮНИСЕФ из каждых 100 известных беременностей у подростков от 24 до 32 беременностей заканчиваются искусственным абортом, из которых половина нелегальные.
Зарубежная практика показывает, что предупреждение искусственных абортов, включая и нелегальные, с помощью современных противозачаточных средств может снизить материнскую смертность на 25-50%. Поэтому в настоящее время планирование семьи рассматривается как один из важнейших элементов охраны здоровья женщины, матери и ребенка, так как служба планирования семьи позволяет сохранять здоровье подростков, осуществлять профилактику нежелательной беременности, бесплодия, венерических заболеваний, СПИДа и обеспечивать оптимальные интервалы между родами с учетом возраста женщины, количества детей в семье и других факторов, т.е. предупреждать слишком ранние, поздние и частые роды. Планирование семьи (ПС) − это комплекс медико-социальных мероприятий, обеспечивающих снижение заболеваемости и сохранение здоровья женщин и детей.
Цель работы заключается в анализе планирования семьи с различных точек зрения: правовой, экономико-социальной и экономической. Задачи, поставленные в работе, вытекают из ее цели и является следующими:
1. Проанализировать основные проблемы, связанные с планированием семьи в развитых странах.
2. Изучить состояние планирование семьи в современной России и основные проблемы в этой области.
3. Проанализировать деятельность специализированных служб, занимающихся планированием семьи.
При написании работы использовалась специализированная литература и различные статистические данные.
1. МИРОВОЙ ОПЫТ ПЛАНИРОВАНИЯ СЕМЬИ
За рубежом концепция планирования семьи начала реализовываться в практику здравоохранения 40 лет тому назад под руководством Международной федерации планирования семьи (МФПС), штаб-квартира которой находится в Лондоне.
МФПС является самой крупной неправительственной организацией мира, имеющей консультативный статус при ООН, которая координирует и оказывает финансовую поддержку в основном за счет доноров национальным ассоциациям планирования семьи более чем в 134 странах нашей планеты, основной целью которых является обеспечение хорошего здоровья каждому члену семьи.
Эта цель осуществляется путем распространения информации и оказания медицинской помощи по оптимальной регуляции рождаемости с учетом возраста женщины, интервалов между родами, состоянием здоровья семьи и других факторов.
При этом в разных национальных ассоциациях планирования семьи мира возникает необходимость решения различных задач, которые обусловливаются уровнем рождаемости, национальными традициями, репродуктивными установками, характером образования, нравственными, экономическими и культурными особенностями, социальным положением, вероисповеданием и другими факторами.
Установлено, что каждая вторая женщина в мире не хочет больше иметь детей, а прерывание беременности, слишком ранние, частые и поздние роды оказывают вредное влияние на состояние здоровья женщины, и поэтому планирование семьи для рождения только желанных детей следует рассматривать как неотъемлемое право женщины на сохранение своего здоровья, настоящих и будущих детей. В то же время согласно данным Международного обзора плодовитости в Латинской Америке в среднем каждая семья хочет иметь 2-3 ребенка, а фактически имеет 5-6 детей. Аналогичные данные получены в Пакистане, Турции, и др. Среди женщин Колумбии, Египта, Непала, Кении, не желающих больше иметь детей, от 28,0 % до 59,0 % женщин не используют контрацептивные средства.
Имеются данные, что половина материнской смертности в Латинской Америке связана с нелегальными абортами, и что более половины коек в гинекологических больницах занимают женщины с послеабортными осложнениями (ВОЗ, 2005). У женщин, у которых была прервана первая беременность искусственным абортом в возрасте 20-24 года, частота развития рака молочных желез увеличивается в 2 раза. Женщины, которые отказываются от кормления грудью или рано прекращают грудное вскармливание, составляют группу «повышенного риска» для развития рака молочных желез. Поздние первые роды у женщины старше 35 лет создают повышенный риск возникновения не только осложнений во время беременности и родов, но и опухоли молочной железы как у матери, так и у ее дочерей. Материнская смертность в группе женщин в возрасте 40 лет и старше в 5 раз выше по сравнению с женщинами 20-29 лет, а у первородящих в возрасте 40 лет и старше этот показатель в 15 раз выше. Частота синдрома Дауна на 1000 живорожденных увеличивается с 0,71 в группе женщин до 29 лет и до 30 в группе женщин старше 45 лет.
Чрезвычайно остра сегодня проблема репродуктивного здоровья подростков, что связано с ранним началом сексуальных отношений, с безграмотностью подростков в вопросах предохранения от беременности, а также с отсутствием доступных и приемлемых для молодежи консультативных служб по вопросам воспитания и контрацепции.
Результатом этого является рост числа беременностей у подростков, и соответственно − рост числа родов и абортов у несовершеннолетних.
По данным японских авторов 88,5 % опрошенных студентов мужского пола и 84,5 % опрошенных студентов женского пола считают добрачные половые отношения допустимыми, но только одна треть из них объясняет это любовью. Согласно данным – 90 % незамужних подростков прибегают к искусственному аборту и только 11 % замужних подростков производят искусственный аборт. В Японии до сих пор наиболее популярным контрацептивом является кондом (80,0 %), тщательное использование которого позволило снизить число абортов более чем в 2 раза (1.170143-1955г. до 486876-1989г.). В 80-х годах в Японии коэффициент рождаемости среди девочек-подростков составляет 4 на 1000, а в Болгарии 78 на 1000 девушек-подростков. В США коэффициент беременности у подростков 15-19 лет составляет 98 случаев на 1000 женщин. При этом в США коэффициент аборта среди подростков (44) в 2 раза превышает аналогичный показатель (25) в большинстве Европейских стран, а в Японии этот коэффициент составляет 5,9 на 1000 подростков.
Согласно данным ВОЗ (2006) материнская смертность в Японии у подростков в группе 15-19 лет была в 2 раза выше по сравнению с женщинами в 20-24 года (29,5 и 14,4 на 10000 родившихся). Появление нежелательной беременности у подростков рассматривается как следствие ограниченности информации по вопросам планирования семьи и методам регуляции рождаемости, недоступности контрацептивных средств и отсутствием знаний о тяжелых последствиях ранней половой жизни и искусственного аборта.
Несмотря на то, что во многих странах осуществляются программы сексуального воспитания подростков и молодежи, которые входят в программы здорового образа жизни и планирования семьи, тем не менее, имеется пестрая картина числа абортов: на каждые 100 известных беременностей в разных странах у женщин моложе 20 лет.
Лидирующее место занимают Норвегия и Швеция, в которых каждые 4 из 5 четырнадцатилетних подростков (85,7 и 87,3) производят аборт, а в возрасте 15-17 лет к аборту прибегает только половина подростков. К 18-19 годам каждая 3-я беременность прерывается искусственным абортом в Норвегии, Швеции, США, Канаде, а в других странах каждая 5-7 заканчивается абортом. Эти данные можно рассматривать с одной стороны как показатель появления более ответственного родительства в 18-19 лет, а с другой стороны как показатель частых добрачных половых сношений.
Хотя тесная взаимосвязь между репродуктивным (детородным) поведением женщины и состоянием ее здоровья была известна давно, тем не менее, только научно-технический прогресс в области репродукции в 60-х годах позволил действительно внедрить в практику регуляцию рождаемости путем использования высокоэффективных контрацептивных средств в виде оральной контрацепции (ОК) или внутриматочной контрацепции (ВМС). Это дало возможность предупреждать нежелательные беременности, а также беременности у женщин группы «высокого риска» − моложе 20 лет, старше 35 лет, с короткими интервалами между родами и др.
Опыт Болгарии, Венгрии, Чехословакии, Германии и др. показывает эффективность организации центров планирования семьи. Количество абортов в этих странах стало в 2-3 раза меньше родившихся, а охват современными видами контрацепции составляет 50%-60%. Исследования, проведенные с помощью вопросника в Чехословакии, показали, что интерес к контрацепции не проявляется в тех случаях, когда полагают, что для нежелательной беременности существует аборт, который нельзя рассматривать как метод регуляции рождаемости, и прибегать к нему следует только, если отсутствует эффект от контрацепции.
Исходя из того, что широкое применение контрацепции снижает количество абортов, в Японии, например, вышло специальное постановление правительства, согласно которому рекомендовалось отдать предпочтение контрацепции, а не аборту, что привело к увеличению количества женщин, использующих контрацепцию в течение 5 лет, с 19,5 до 52 %.
Более чем в 60 странах мира существует объединение служб охраны материнства и детства со службами планирования семьи на государственном уровне. Особенно в этом ряду стран отметим Китай. В Китае планирование семьи является государственной политикой, для реализации которой существуют министерство здравоохранения, министерство планирования семьи наряду с многочисленными ассоциациями планирования семьи.
2. ПЛАНИРОВАНИЕ СЕМЬИ В РОССИИ – СОСТОЯНИЕ И ПЕРСПЕКТИВЫ РАЗВИТИЯ
В нашей стране до последнего времени нередко наблюдается негативное отношение к планированию семьи, которое часто отождествляется только с ограничением рождаемости, что не позволяет медикам, социал-гигиенистам и организаторам здравоохранения использовать международный опыт по планированию семьи для сохранения здоровья семьи. Существовавшее у нас негативное отношение к планированию семьи привело к сложной демографической ситуации в стране, которая характеризуется низким уровнем рождаемости и отсутствием простого воспроизводства на 53 территориях России, большим количеством абортов. При этом на многих территориях Европейского региона России отмечается малодетность (1-2 ребенка). По расчетам демографов, такой уровень рождаемости не обеспечивает простого воспроизводства населения.
Недооценка медицинских аспектов планирования семьи в охране материнства и детства сопровождается и недостаточным вниманием к социальным аспектам, обусловливающих благосостояние всей семьи, в результате чего мы занимаем 35-е место по младенческой смертности, предпоследнее место среди развитых стран по распространенности современных противозачаточных средств, что приводит к тому, что основным методом регуляции рождаемости является искусственный аборт, который согласно положению ООН нельзя рассматривать как метод регуляции рождаемости.
Рождаемость в России начала снижаться еще в конце XIX века и опустилась до очень низкой отметки − ниже уровня простого воспроизводства населения − во второй половине 1960-х годов, раньше, чем в большинстве промышленно развитых стран. То есть внутрисемейное регулирование рождаемости давно стало массовой практикой. При этом никаких программ планирования семьи в советское время не проводилось, соответствующая служба, которая занималась бы информированием, консультированием, медицинской помощью и обеспечением средствами контрацепции, отсутствовала, индустрия контрацепции не развивалась, более того, очернялись достижения западных стран в этой области, где в 1960-1970-е годы происходила настоящая контрацептивная революция. Зато в России была легко доступна процедура прерывания незапланированной беременности. Таким образом, желаемая «малодетность» в России обеспечивалась за счет небезопасного для здоровья искусственного аборта и «народных», малоэффективных методов контрацепции. Задача перехода к более цивилизованному способу регулирования деторождения, когда при помощи надежных и безопасных средств предотвращаются не рождения, а нежелательные зачатия, решалась очень медленно. В результате, имея те же тенденции и уровни рождаемости, что и другие развитые страны, Россия отличалась несопоставимо большим числом абортов (рис. 1, рис. 2).

Рисунок 1. Коэффициент суммарной рождаемости в России, Германии, Испании и Италии[1]
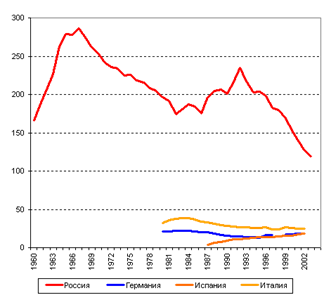
Рисунок 2 . Число абортов на 100 родов в России, Германии, Испании и Италии[2]
Научные исследования по регуляции рождаемости позволили установить тесную взаимосвязь между репродуктивным поведением женщины и состоянием ее здоровья. При этом если раньше репродуктивный выбор ограничивался только правом на аборт, то сегодня он включает право на контрацепцию, право на беременность и право на стерилизацию. Частые аборты в нашей стране значительно увеличивают частоту воспалительных заболеваний гениталий, бесплодия, эндокринных нарушений и как следствие − различные дисгормональные прогестерондефицитные заболевания, что приводит к малодетности.
Один из аспектов эффективной демографической политики улучшение состояния здоровья женщин. Рассматривая нормальное функциональное состояние репродуктивной системы как один из показателей здоровья женщины, следует предупреждать «поломку» этой системы, ведь только здоровая мать может иметь здорового ребенка и только здоровые дети могут стать здоровыми родителями.
Прерывание первой нежелательной беременности искусственным абортом часто приводит к серьезным последствиям, иногда необратимым. Наиболее серьезные осложнения искусственного аборта − бесплодие, невынашивание, рецидивирующие воспалительные процессы женских половых органов, которые не только вызывают функциональные нарушения в яичниках, но и приводят к доброкачественным и злокачественным заболеваниям молочных желез и половой системы женщины. Установлено, что после аборта увеличивается частота самопроизвольных выкидышей, внематочной беременности и преждевременных родов, чаще возникает слабость родовой деятельности и послеродовых кровотечений.
Частота самопроизвольных выкидышей во 2 триместре после аборта увеличивается в 8-10 раз по сравнению с женщинами, которые только рожали. Есть данные, что у 60 % первородящих женщин в возрасте старше 30 лет бесплодие или невынашивание вызвано абортами (у каждой 3-й из них было 6-8 беременностей). Хотя в настоящее время еще не разработаны методические подходы для оценки «демографических потерь» из-за искусственного аборта, тем не менее, известно, что искусственные аборты являются причиной вторичного бесплодия у женщин в 60-80 %.
После искусственного аборта осложнения при беременности и родах встречаются в 3 раза чаще.
Острой проблемой продолжает оставаться проблема нелегальных абортов, к которым чаще всего прибегают подростки, молодые женщины, не состоящие в браке, а также сельские женщины. Последствия криминальных абортов значительно опаснее, нежели последствия медицинских абортов, производимых в лечебных учреждениях, так как при криминальных абортах зачастую речь идет не только об осложнениях для здоровья, но и об угрозе для жизни. Важно также иметь в виду, что как правило, криминальный аборт проводится с целью прерывания первой беременности.
Установлено, что аборт в анамнезе был у 41 % женщин с бесплодием и почти у половины женщин с внематочной беременностью. Данные ВОЗ показывают, что в первые 2 месяца после аборта неполноценная лютеиновая фаза наблюдается у 38 % женщин, а в контрольной группе − у 8,8 %, в то время как у 75 % женщин овуляция наступает через 20 дней после аборта. Имеются также данные, указывающие на увеличение частоты таких акушерских осложнений, как слабость родовой деятельности и кровотечения в раннем послеродовом периоде.
Периодически, в современном российском обществе возникают дискуссии о запрещении аборта (см. Приложение). В ХХ веке запрет аборта вводили не только в Советском Союзе. Через это прошли и Германия при Гитлере, и Италия при Муссолини. А последняя по времени попытка запрета аборта в Европе была предпринята в 1966 году в Румынии и проводилась, как водится, под патриотическими лозунгами. Была провозглашена цель достичь уровня рождаемости, «соответствующего экономическому прогрессу населения» и способного обеспечить увеличение численности населения страны до 24-25 миллионов к 1990 году.
Сразу после запрещения в 1966 году абортов рождаемость в Румынии действительно возросла почти вдвое. Однако очень скоро снижение рождаемости возобновилось. Был отлажен механизм подпольных абортов, их число стало быстро расти, и в 1980-1983 уже превосходило число родов, что не встречается в западных странах. Рождаемость же к 1983 году вернулась к уровню 1966 года.
В 1980-е годы борьба с «дезертирами» ужесточилась. Все работающие женщины от 16 до 45 лет под угрозой потерять право на медицинское обслуживание, пенсии, социальное страхование, должны были проходить ежегодное медицинское обследование. Были проведены показательные судебные процессы по делам об абортах и т.д.
Эти меры, усилив социальную напряженность в стране, уже не вызвали такого значительного всплеска рождаемости, как в 1967 году. Семейные пары, как и врачи, успели приспособиться к ситуации, сложилась «подпольная индустрия» по прерыванию беременности, часто с печальными последствиями для здоровья женщин. Материнская смертность возросла с 85,9 на сто тысяч живорождений в 1966 году − последнем перед запретом абортов − до 174,8 в 1982 (в 2 раза), при этом 84-89% материнских смертей в восьмидесятые годы были результатом нелегального аборта. Когда в 1990 году аборт был снова легализован, показатель материнской смертности, связанной с абортами, за один год снизился с 147,4 до 57,5 на сто тысяч живорождений.
Население Румынии в 1990 году немного превысило 23 миллиона человек, после чего стало сокращаться. Сейчас Румыния находится в ряду европейских стран с самой низкой рождаемостью и в то же время занимает одно из первых мест в мире по доле беременностей, прерываемых абортом.
Таким образом, запрещение абортов не ведет к какому-то ни было позитивному решению демографических проблем. Корень же данной проблемы видится в том, что Россия, как и ее ближайшие восточноевропейские соседи, так и не смогла решить понятную уже в начале ХХ века задачу перехода к массовому использованию противозачаточных средств, не «устремилась» к их усовершенствованию и распространению, как то рекомендовали русские врачи еще в 1913
8-09-2015, 19:45
