Государственный Медицинский Университет г. Семей.
Кафедра: Внутренних болезней
Зав. кафедрой: профессор Жумадилова З.К.
Преподаватель: Доцент Алибекова Р.И.
Этиология пиквикского синдрома и его лечение
Выполнила:
Жаркымбаева А.,
509 леч. фак.
Пиквикский синдром
Историческая справка:
Чарльз Диккенс за период своей работы сотворил множество незабываемых занимательных персонажей, один из которых навсегда занял место в анналах медицины. Речь идет о слуге по имени Джо, который ненадолго появляется лишь в 54-ой главе первого романа Диккенса “Посмертные записки Пиквикского клуба", опубликованного в 1837 году. Эта комическая карикатура сохранилась в медицине как классический пример Пиквикского синдрома (ПС), о котором дальше и пойдет речь. Обратите внимание, что прилагательное “Пиквикский" в названии синдрома является ссылкой на заглавие книги Диккенса и не имеет никакого отношения к главному герою романа по имени Пиквик, поэтому правильно называть это заболевание “пиквикский синдром", а не “синдром Пиквика".
Первым термин "Пиквикский" использовал William Osler, чтобы описать тучного пациента с гиперсомнией в 1918 году. Но по сути, если не учитывать этот случай, изображенный Диккенсом персонаж просуществовал незамеченным медициной в течение 119 лет. В 1956 году доктор Burwell и его коллеги издали историю болезни, названную "Пиквикский синдром - чрезвычайное ожирение ассоциированное с альвеолярной гиповентиляцией". В ней они провели аналогию между героем романа Диккенса и своим пациентом, 51-летним бизнесменом, страдающим ожирением, с периодическим дыханием, гиперсонливостью, полицитемией, и застойной сердечной недостаточностью. Его рост составлял около 160 см, а масса тела была более 120 кг. Обратиться к врачам его заставил произошедший с ним казусный случай. Пациент раз в неделю играл в клубе в покер, и однажды ему на руки пришли три туза и два короля, т. н. “полный дом". Но в этот момент он отключился и не смог воспользоваться своим преимуществом. Раздосадованный этим эпизодом бизнесмен немедленно госпитализировался.
Он поступил в больницу со значительным ожирением и жалобами на усталость и сонливость. В течение года до госпитализации пациент стал существенно прибавлять в весе при том же питании, что и раньше. Он часто засыпал в течение дня, несколько раз перенес краткие эпизоды обморока, в последнее время у него развился постоянный отек голеностопных суставов.
Пиквикский синдром - наследственный симптомокомплекс альвеолярной гиповентиляции легких, в основе которого лежит рестриктивный тип дыхательной недостаточности, обусловленный избыточной массой тела, приводящий к постоянной гипоксемии и гиперкапнии, проявляющийся снижением физической активности с чрезмерной сонливостью в период бодрствования.
Этиология:
По современным представлениям ПС считается мультифакторным заболеванием, обязательными условиями которого являются:
Наследственность
а) изначальная предрасположенность к ожирению, которое развивается постепенно в течение многих лет.
б) сниженная толерантность к агрессивным факторам, проявляющаяся в резком увеличении интенсивности ожирения под действием этих факторов.
Агрессивные факторы (беременность и роды, нервное перенапряжение, травма, инфекционные заболевания и т.п.).
Таким образом, у этих людей под действием агрессивного фактора происходит резкое увеличение массы тела за короткий период времени. Если при этом темпы ожирения превышают скорость развития компенсаторных механизмов, то развивается ПС.
Помимо вышеперечисленных условий, наблюдается значительная корреляция ПС с низким ростом и короткой шеей, поэтому они рассматриваются как дополнительные факторы риска.
Распространенность:
Точная распространенность ПС не известна. Однако в одном проведенном исследовании, в котором наблюдались пациенты с ожирением и чрезмерной дневной сонливостью, доля ПС среди них составила 10%.
Патогенез:
1. Нарушение дыхания при ожирении
При чрезмерном ожирении дело доходит до нарушений следующих дыхательных механизмов:
1) подвижность грудной клетки ограничивается,
2) кифоз грудного отдела позвоночника увеличивается, что вызывает почти горизонтальное положение ребер и в связи с этим бочкообразную форму грудной клетки,
3) подвижность диафрагмы уменьшается. Все эти факторы фиксируют грудную клетку в инспираторном положении (как при эмфиземе), вследствие чего ограничивается пассивный экспираторный акт и, в результате, уменьшается дыхательный объем (ДО) и резервный объем вдоха (РОВд). В этих случаях мы имеем дело с “поверхностным” дыханием, что приводит к ухудшению притока воздуха к легочным альвеолам. Учащение дыхательных движений представляет собой только преходящую компенсаторную реакцию. При уменьшении ДО на 40% (250 мл) даже учащение дыхательных движений до 40/мин не может удержать нормальной вентиляции легочных альвеол, что приводит к более или менее устойчивой альвеолярной гиповентиляции.
Как известно, каждая продолжительная гиповентиляция приводит к снижению давления О2 в альвеолярном воздухе и к повышению в нем давления СО2 . Таким образом дело доходит до гипоксии и гиперкапнии. Согласно Лилиестренду (Liljestrand) гипоксия вызывает спазм легочных сосудов, что проявляется легочной гипертонией с последующей гипертрофией правого желудочка. Этой перегрузке правого желудочка способствуют вторичная эритремия и чрезмерная вязкость крови. В дальнейшем развивается хроническое легочное сердце.

Гипертрофия и дилятация правого желудочка Размеры правого желудочка (ПЖ) практически равны размерам левого желудочка (ЛЖ)
Ограничение амплитуды движений диафрагмы и стенок грудной клетки снижает вентиляцию легких. Это затрудняет приток крови к правому желудочку вследствие возникновения положительных давлений в средостении. Легочное давление может повышаться. Инфильтрация миокарда жировой тканью и его ожирение затрудняют диастолу; это может способствовать диастолической недостаточности. Все эти факторы, наряду с очень значительным увеличением сосудистого русла капилляров и с увеличением объема крови повышают значение потребности в работе сердца. Как правило, в брюшной полости и в нижних конечностях появляется застой венозной крови.
Многие люди с ПС засыпают в несоответствующих местах - в театре, за обеденным столом и даже при движении. Однако постуральная ригидность мышц несмотря на потерю сознания остается интактной, поэтому падения не происходит. Подобная диссоциация элементов сна предполагает некоторое сходство с нарколепсией. Предшествующие засыпанию некоординированные подергивания мышц похожи на проявления эпилепсии.
В последующих исследованиях выяснилось, что существует две категории больных.
Большинство страдающих ожирением и гиперсомнией пациентов имеют нормальные уровни газов крови в период бодрствования. У таких больных возникают периоды обструкции верхних дыхательных путей во сне, сопровождающиеся сильным храпом и даже временной остановкой дыхания (апное). Это проявления синдрома обструктивного апное во сне (СОАС). Подобные эпизоды вызывают переходы из фазы глубокого в фазу поверхностного сна, что приводит к фрагментации ночного сна и невысыпанию с последующей сонливостью днем. Эта группа представляет ложный Пиквикский синдром (или ожирение ассоциированное с СОАС).
Меньшая часть (10%) пациентов страдающих ожирением и гиперсомнией имеет изменения газов крови в течение 24 часов в сутки. В основе лежит значительное рестриктивное нарушение дыхания из-за сильного ожирения. Это ведет к развитию хронической гиповентиляции и, как следствие, гипоксии и гиперкапнии, которые вызывают гиперсомнию. Эта группа представляет истинный Пиквикский синдром.
У многих пациентов с ПС наблюдается СОАС.
Изменения ССС
При ожирении увеличивается количества жировой ткани как во внеперикардиальных областях, особенно в пределах правого желудочка и верхушки сердца, так и в самой сердечной мышце. Между ее волокнами появляется большое количество жирсодержащих клеток, увеличивается количество жира в самих миоцитах. Перикардиальный и кардиальный жир может составлять 50-60% общей массы сердца.
В увеличении массы сердца у лиц с ожирением важное значение имеет его гипертрофия и дилятация. Причиной гипертрофии сердца можно считать увеличение его работы. Сердце больного с ожирением выполняет работу в среднем, почти на 50% больше, чем у лиц с нормальной массой тела, причем увеличенная работа особенно обременяет левый желудочек. При ожирении среднее увеличение объема сердечных желудочков составляет у мужчин 10,5 мл/1 кг массы тела, а у женщин 4,3 мл. Следовательно, у женщин декомпенсация развивается значительно быстрее, чем у мужчин. Эти факты уже в состоянии покоя приводят к существенному увеличению минутного объема сердца за счет увеличения УО и ЧСС.
ОЦК у лиц с ожирением по отношению к 1 кг массы тела значительно уменьшен (не превышает 60% кровотока, характерного для нормальной массы тела), в основном за счет уменьшения объема плазмы. Гематокритный же показатель возрастает. Это повышает вязкость крови, происходит усиление агрегации эритроцитов и замедление капиллярного кровотока. Все это повышает периферическое сопротивление и вызывает ряд гемодинамических адаптации, к которым относятся повышение артериального систолического давления, увеличение силы сокращения левого желудочка, его перегрузка, гипертрофия. Совершенно очевидно, что соответствующие адаптационные реакции касаются также функций кроветворной системы (вторичная эритремия), дыхательной системы (гипервентиляция), систем, регулирующих гомеостаз воды и электролитов (гиперосмотичность крови) и других систем. По мере того как ожирение затягивается или сильно интенсифицируется, как при ПС, адаптация становится менее эффективной и недостаточной для функциональной компенсации влияний избытка жировой ткани; появляются клинические симптомы вторичных нервно-гормональных и метаболических регулировочных нарушений, а также функциональная недостаточность системы кровообращения, дыхательной, кроветворной и двигательной систем.
Жалобы:
Интенсивная прибавка в весе, как правило, спровоцированная чем-либо (беременность и роды, нервное перенапряжение, травма, инфекционные заболевания и т.п.).
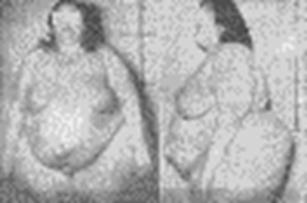
На рисунке изображена женщина, страдающая ПС. Ей 34 года, масса тела 110 кг, рост 162 см. Ожирение возникало постепенно, в течение многих лет. Год тому назад после родов наступило последнее увеличение массы тела на 25 кг.
Одышка в покое с затрудненным вдохом и выдохом, усиливающаяся при физической нагрузке.
Быстрая утомляемость и постоянная сонливость на протяжении дня с эпизодами внезапного непреодолимого желания заснуть.
Снижение либидо и потенции.
Боли в области сердца не зависящие от положения тела и не купирующиеся приемом нитроглицерина (за счет метаболических нарушений миокарда, относительной недостаточности коронарного кровообращения, растяжения ствола легочной артерии), чувство тяжести в правом подреберье, отеки нижних конечностей (т.е. признаки правожелудочковой недостаточности).
Осмотр:
Ожирение более 30% от идеального веса. Как правило, маленький рост, короткая толстая шея. Кифоз грудного отдела позвоночника увеличивается, что вызывает почти горизонтальное положение ребер и в связи с этим бочкообразную форму грудной клетки.
Смешанная одышка в покое, усиливающаяся при физической нагрузке и засыпании, дыхание поверхностное.
Теплый диффузный цианоз и холодный акроцианоз (при ПЖ недостаточности) разной степени выраженности.
Некоординированные мышечные подергивания в период засыпания.
Эпизоды внезапного засыпания в неизмененной позе (т.е. сохраняется постуральная ригидность мышц).
Храп во сне с периодами апное более 10 с в количестве > 15 эпизодов в час (при наличии СОАС).
Физикально:
Изменения пульса: бради- или тахикардия, аритмии.
Артериальная гипертензия.
Другие физикальные исследования ССС и ДС малодостоверны из-за значительного ожирения.
Лабораторные исследования:
Общий анализ крови - полицитемия (вторичный абсолютный эритроцитоз), повышение гемоглобина, гематокрита, СОЭ нижняя граница нормы.
Биохимический анализ крови - дислипидемия.
Коагулограмма - повышение свертываемости крови за счет увеличения протромбиновой активности плазмы, снижения фибринолитической активности плазмы, усиления адгезии тромбоцитов.
Исследование газов крови - постоянная гипоксемия ниже 95 мм рт. ст. и гиперкапния выше 40 мм рт. ст. (синдром альвеолярной гиповентиляции).
Инструментальные методы:
Характерные изменения мы можем увидеть при рентгенографии грудной клетки. Обращает внимание: горизонтальное положение ребер, увеличение межреберных промежутков, высокое стояние диафрагмы, ослабление сосудистого рисунка, уменьшение объема легких, поперечник тени сердца расширен в обе стороны на 25-55% больше нормы. В боковой проекции определяется усиленный кифоз грудного отдела позвоночника.
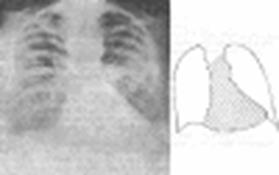
Типичная рентгенограмма грудной клетки у лица с ожирением (мужчина 36 лет, фактическая масса тела 106 кг, рост 169 см).
Рентгеноскопия грудной клетки - уменьшение подвижности диафрагмы, расширение и усиление пульсации конуса легочной артерии.
НА ЭКГ признаки гипертрофии правых отделов сердца, нарушения проводимости или блокады в правой ножке пучка Гисса, перегрузки правого желудочка.
Несмотря на то, что гипертрофия левого желудочка у лиц с ожирением анатомически отчетлива, соответствующие электрокардиографические изменения появляются очень редко.
ЭКГ при хроническом легочном сердце
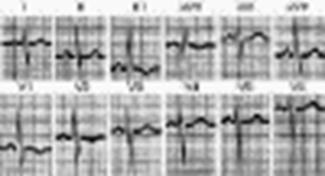
На ФКГ - высокая амплитуда легочного компонента II тона, убывающий диастолический шум Грехема-Стилла.
На ЭхоКГ - дилятация всех камер сердца, гипертрофия ПЖ и ЛЖ, признаки легочной гипертензии (W-образная форма движения легочного клапана сердца, парадоксальное движение межжелудочковой перегородки), при формировании относительной недостаточности клапана легочной артерии выявляется диастолический патологический турбулентный поток в просвете легочной артерии.
При исследовании функции внешнего дыхания: ЖЕЛ снижена, ФЖЕЛ1 снижена, индекс Тифно выше (при рестриктивном типе) или ниже (при смешанном типе) 70%.
Дифференциальный диагноз:
Следует исключить существование заболевания системы кровообращения и дыхания независимо от ожирения. При ПС обычно нет никакого заболевания легких или сердца, которыми можно было бы объяснить имеющиеся отклонения от нормы. Известно, что беременность, асцит и вздутия живота вызывают такое же уменьшение вентиляции, а в развитых случаях - дыхательную недостаточность, как и ожирение. Такие же нарушения обнаруживаются при протяженных плевральных спайках, больших экссудатах в плевральной полости или осумкованных эмпиемах, когда подвижность грудной клетки и диафрагмы подвергается ограничению. Исходя из этого нужно исключить все вышеперечисленные состояния у людей с клиникой ПС.
А также необходимы консультации различных специалистов (эндокринолога, невролога, генетика и др.) для установления возможной причины ожирения. В случаях с неясной этиологией проводят биопсию жировой ткани.
Сходную клиническую картину (ожирение, дневная сонливость) с ПС имеет СОАС ассоциированный с ожирением, поэтому их необходимо дифференцировать.
При синдроме обструктивного апное во сне (СОАС) происходит снижение тонуса мышц-дилятаторов глотки, приводящее к спадению ее стенок, что проявляется храпом и периодами апное во время сна.
| Признак | ПС | СОАС |
| Ожирение | + | -/+ |
| Постуральная ригидность мышц при засыпании | Сохраняется | Снижается |
| Тип нарушения дыхания | Рестриктивный или смешанный | Обструктивный |
| Газы крови днем | Гипоксемия и гиперкапния | Норма |
Осложнения:
Больные с ПС по стратификации риска входят в группу с очень высоким риском развития сердечно-сосудистых осложнений. У них часто развиваются ИМ, инсульт, ТЭЛА, внезапная смерть и др.
План лечения:
Основная проблема пациентов с ПС заключается в чрезмерном тяжелом ожирении, соответственно основной акцент в лечении должен быть сделан на снижение веса. Помимо этого необходимо бороться с имеющимися осложнениями и не допустить развития опасных для жизни состояний.
Редукционная диета (гипокалорийная, ограничение животных жиров, 1 г белка на 1 кг должной массы тела, достаточное количество углеводов для предупреждения кетоза, обогащение витаминами и минералами, снижение потребления поваренной соли).
В описанном выше случае Барвела терапия состояла в основном из предписанного уменьшения веса посредством низкокалорийной диеты (800 калорий в день). На этом режиме вес пациента снизился от 121,4 до 103,6 кг в течение трех недель. По мере потери веса сонливость, одышка и отек постепенно стихали, а физическое состояние нормализовывалось.
Лечение основного заболевания при вторичном ожирении
Медикаментозное лечение ожирения - анорексигенные средства (диетрин, изолипан, минифаж, фепранон, теронак), стимуляторы липолиза (диетпласт), пищевые добавки, гомеопатические препараты.
Антикоагулянты и антиагреганты как профилактика развитий состояний опасных для жизни.
Оксигенотерапия.
Лечение ХСН и других осложнений по соответствующим схемам.
Заключение
При встрече с данным заболеванием в клинической практике состояние этой категории пациентов необходимо расценивать как тяжелое, а к уходу за ними и лечению подходить с особым вниманием, т.к очень высок риск тяжелых осложнений и внезапной смерти.
8-09-2015, 20:06
