Горловский филиал
Открытого международного университета развития
человека "Украина"
Кафедра: физической реабилитации
Реферат
по дисциплине: Физиотерапия
по теме:
Ингаляционная терапия
2008
План
I. Ингаляционная терапия
1.1 Общая характеристика аэрозолей
2. Аэрозоль- и электроаэрозоль-терапия
2.1 Физиологическое и лечебное действие аэрозолей
2.2 Аппаратура. Виды ингаляций
2.3 Правила приема ингаляций
2.4 Показания и противопоказания к аэрозольтерапии
3. Галотерапия
3.1 Физиологическое и лечебное действие галотерапии
3.2 Аппаратура. Техника и методика галотерапии
3.3 Показания и противопоказания к галотерапии
4. Аэрофитотерапия
Список литературы
I. Ингаляционная терапия
Ингаляционная терапия - применение (преимущественно путем вдыхания) с лечебной и профилактической целями лекарственных веществ в виде аэрозолей или электроаэрозолей.
1.1 Общая характеристика аэрозолей
Аэрозоль - двухфазная система, состоящая из газовой (воздушной) дисперсионной среды и взвешенных в ней жидких или твердых частиц. В виде аэрозолей в физиотерапии могут использоваться растворы лекарственных веществ, минеральные воды, фитопрепараты, масла, иногда порошкообразные лекарства. Измельчение (диспергирование) лекарственных веществ приводит к появлению у них новых свойств, повышающих их фармакологическую активность. К ним относятся увеличение общего объема лекарственной взвеси и поверхности контакта лекарственного вещества, наличие заряда, быстрая всасываемость и поступление к тканям. Из других преимуществ ингаляционной терапии перед традиционными способами фармакотерапии следует назвать абсолютную безболезненность введения лекарств, исключение их разрушения в желудочно-кишечном тракте, уменьшение частоты и выраженности очных эффектов лекарственных препаратов.
По степени дисперсности выделяют пять групп аэрозолей:
высокодисперсные (0,5-5,0 мкм);
среднедисперсные (5-25 мкм);
низкодисперсные (25-100 мкм);
мелкокапельные (100-250 мкм);
крупнокапельные (250-400 мкм).
Аэрозольная система отличается от коллоидных растворов неустойчивостью, отсутствием стабильности. Это наиболее характерно для аэрозолей низкой дисперсности, особенно для капельных, которые, оседая на поверхности, быстро соединяются между собой и в итоге возвращаются к исходному состоянию обычного раствора. Аэрозольные частицы более высокой дисперсности дольше находятся во взвешенном состоянии, медленнее оседают, глубже проникают в дыхательные пути. Вследствие медленного осаждения таких аэрозолей определенная часть их выдыхается с воздухом. Аэрозоли величиной 0,5-1,0 мкм практически не оседают на слизистой оболочке дыхательных путей. Высокодисперсные частицы величиной 2-4 мкм свободно вдыхаются и оседают преимущественно на стенках альвеол и бронхиол. Среднедисперсные частицы оседают главным образом в бронхах I и II порядка, крупных бронхах, трахее. Частицы же размером более 100мкм практически полностью оседают в носу и полости рта (рис.28, табл.5). Этими соображениями руководствуются при выборе степени дисперсности аэрозолей для лечения заболеваний различной локализации. Для осаждения аэрозолей в дыхательных путях имеет значение скорость их движения. Чем выше скорость, тем меньше аэрозольных частиц оседают в носоглотке ротовой полости. Считается, что в среднем в организме задерживается 70 - 75% используемого лекарства.
Для увеличения устойчивости аэрозолей в воздушной среде, повышения их биологического действия разработан метод принудительной подзарядки электрическим зарядом.
Такие аэрозоли именуются электроаэрозолями.
Электроаэрозолъ - аэродисперсная система, частицы которой обладают свободным положительным или отрицательным зарядом. Униполярный заряд аэрозольных частиц препятствует их слиянию, способствует их рассеиванию и более равномерному оседанию в дыхательных путях, более быстрому поступлению во внутренние среды организма (системное действие), потенцированию действия лекарств. Кроме того нужно учитывать своеобразное терапевтическое действие самого заряда (особенно отрицательного) частиц электроаэрозоля. Наличие свободного электрического заряда приближает их действие к действию аэроионов.
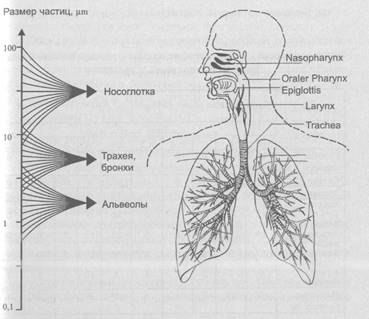
Рис. 1. Проникновение аэрозолей в различные отделы дыхательной системы в зависимости от размеров частиц
Известны четыре пути использования аэрозолей в медицине.
Внутрилегочное (интрапульмональное) введение лекарственных аэрозолей для воздействия их на слизистую оболочку дыхательных путей и мерцательный эпителий легких. Этот способ применяется при заболевании околоносных пазух, глотки, гортани, бронхов и легких.
Транспульмональное введение аэрозолей предполагает всасывание лекарственного вещества с поверхности слизистой оболочки дыхательных путей, особенно через альвеолы, для системного действия на организм. Скорость всасывания при этом пути уступает только внутривенному вливанию лекарственных средств. Транспульмональное введение аэрозолей преимущественно используется для введения кардиотонических средств, спазмолитиков, диуретиков, гормонов, антибиотиков, салицилатов и др.
Внелегочное (экстрапульмональное) введение аэрозолей заключается в применении их на поверхности кожи при ранах, ожогах, инфекционных и грибковых поражениях кожи и слизистых оболочек.
Паралегочное (парапульмональное) применение аэрозолей состоит в воздействии их на воздух и предметы, на животных и насекомых для проведения дезинфекции и дезинсекции.
В клинической практике наибольшее значение имеют интрапульмональное и Транспульмональное методики введения аэрозолей.
Задержка частиц (%) в различных областях респираторного тракта (по Г.Н. Пономаренко и др., 1998)
Участок Дыхательной системы |
Дыхательный объем 450 см³ | Дыхательный объем 1500 см³ | ||||||||
| Диаметр частиц, мкм | ||||||||||
| 20 | 6 | 2 | 0,6 | 0,2 | 20 | 6 | 2 | 0,6 | 0,2 | |
| Ротовая полость | 15 | 0 | 0 | 0 | 0 | 18 | 1 | 0 | 0 | 0 |
| Глотка | 8 | 0 | 0 | 0 | 0 | 10 | 1 | 0 | 0 | 0 |
| Трахея | 10 | 1 | 0 | 0 | 0 | 19 | 3 | 0 | 0 | 0 |
Бронхи 1-го порядка 2-го порядка 3-го порядка 4-го порядка |
12 19 17 6 |
2 4 9 7 |
0 1 2 2 |
0 0 0 1 |
0 0 0 1 |
20 21 9 1 |
5 12 20 10 |
1 2 5 3 |
0 0 0 1 |
0 0 0 1 |
| Конечные бронхиолы | 6 | 19 | 6 | 4 | 6 | 1 | 9 | 3 | 2 | 4 |
Альвеоляр- ные ходы |
0 | 25 | 25 | 8 | 11 | 0 | 13 | 26 | 10 | 13 |
| Альвеолы | 0 | 5 | 0 | 0 | 0 | 0 | 18 | 17 | 6 | 7 |
2. Аэрозоль- и электроаэрозоль-терапия
Аэрозольтерапия - метод лечебно-профилактического использования аэрозолей лекарственных веществ, а электроаэрозольтерапия - соответственно лекарственных электроаэрозолей.
2.1 Физиологическое и лечебное действие аэрозолей
В механизме и особенностях действия аэрозоль - и электроаэрозольтерапии наибольшее значение имеют следующие факторы: фармакотерапевтические свойства лекарственного вещества, электрический заряд, рН, температура и другие физико-химические параметры ингаляции.
Действие на организм преимущественно определяется применяемым лекарственным веществом, выбор которого диктуется характером патологического процесса и целью воздействия. Чаще всего в лечебной практике используются щелочи или щелочные минеральные воды, масла (эвкалиптовое, персиковое, миндальное и др.), ментол, антибиотики, протеолитические ферменты, бронхолитики, глюкокортикоиды, фитонциды, витамины, отвары и настои лекарственных трав и др. При ингаляциях аэрозоли оказывают свое действие прежде всего на слизистую оболочку дыхательных путей на всем их протяжении, на находящиеся здесь микроорганизмы, а также на мукоцилиарный клиренс. При этом наиболее выраженное их всасывание происходит в альвеолах, менее интенсивно этот процесс идет в полости носа и околоносовых пазухах. Проникающая способность и уровень действия лекарственных аэрозолей обусловлены прежде всего степенью их дисперсности. Высокодисперсные аэрозоли при ингаляциях достигают альвеол, поэтому они используются при пневмониях и бронхитах. Среднедисперсные лекарственные аэрозоли проникают в мелкие и крупные бронхи, поэтому их и следует применять при заболеваниях бронхов. Низкодисперсные аэрозоли лекарственных веществ преимущественно оседают в трахее, гортани и носоглотке, в связи с чем их назначают при ЛОР-заболеваниях. Всасываясь, аэрозоли оказывают не только местное и рефлекторное действие через рецепторы обонятельного нерва, интерорецепторы слизистой бронхов и бронхиол. Имеют место и генерализованные реакции организма в результате поступления в кровь ингалируемых фармакологических препаратов.
Важная роль в механизме лечебного действия аэрозольтерапия принадлежит улучшению проходимости бронхоальвеолярного дерева. Это происходит как за счет использования препаратов муколитического действия и стимуляторов кашлевого рефлекса, так и вследствие действия увлажненной и согретой вдыхаемой смеси. В результате увеличения площади активно функционирующих альвеол и снижения толщины сурфактантного слоя и альвеолокапиллярного барьера значительно возрастает газообмен и жизненная емкость легких, а также скорость и объем поступления лекарственных препаратов в кровь. Одновременно улучшаются кровоснабжение тканей и обмен веществ в них.
Электроаэрозоля (по сравнению с аэрозолями) оказывают более выраженное местное и общее действие, так как электрический заряд усиливает фармакологическую активность веществ и изменяет электрический потенциал тканей. Наиболее адекватные реакции в организме вызывают отрицательно заряженные аэрозоли. Они стимулируют функцию мерцательного эпителия, улучшают микроциркуляцию в слизистой оболочке бронхов и ее регенерацию, оказывают бронхолитическое, десенсибилизирующее действие, благоприятно действуют на дыхательную функцию легких. Отрицательные аэрозоли нормализуют обменнейромедиаторов, что снижает возбуждение вегетативного отдела нервной системы. Положительно заряженные аэрозоли обладают противоположным, часто отрицательным действием на организм.
го отдела нервной системы. Важное значение имеет температура аэрозоля. Горячие растворы, имеющие температуру выше 40 °С, подавляют функцию мерцательного эпителия. Холодные же растворы (25 - 28˚С и ниже) охлаждают слизистую оболочку дыхательных путей, что может вызвать приступ удушья у больных бронхиальной астмой. Оптимальная температура аэрозолей и электроаэрозолей чаще всего равна 37 - 38˚С. На всасывание и действие аэрозолей, в том числе на функции мерцательного эпителия, существенно влияют рН ингалируемого раствора (оптимальный 6,0 - 7,0) и концентрация (не выше 4%) в нем лекарства. Высококонцентрированные растворы с неоптимальным рН отрицательно влияют на функционирование мерцательного эпителия и проницаемость аэрогематического барьера.
Наружное использование аэрозолей в виде орошения кожных покровов и слизистых применяется для лечения ожогов, отморожений, ран, пролежней, инфекционных и грибковых поражений. При этом увеличивается площадь активного контакта лекарственного вещества с патологическим очагом, что ускоряет его всасывание и наступление лечебного эффекта.
2.2 Аппаратура. Виды ингаляций
Для приготовления аэрозолей используют два процесса диспергирование и конденсацию. Для клинических целей обычно прибегают к диспергированию, то есть измельчению лекарственного препарата, используя механические и пневматические методы. Наиболее перспективным является способ приготовления аэрозолей с помощью ультразвука. Аппараты для аэрозольной терапии подразделяются на портативные и стационарные. Первые являются аэрозольными генераторами закрытого (индивидуального) типа. К ним относятся ультразвуковые ингаляторы ("Туман", "Бриз", "Муссон", "Дисоник", "Тайга", УП-3-5, "Thomex", "Nebatur", "UltraNeb-2000"), паровые (ИП-1, ИП-2, "Бореал") и пневматические (ИС-101, ИС-101П, "Инга", "РulmoAide", "Тhomex-L2"). Стационарные аппараты (УИ-2, "Аэрозоль У-2", "Аэрозоль К-1", ТUR USI-70, "Vapozone") предназначены для групповой аэрозольтерапии и являются генераторами открытого типа. Для генерации электроаэрозолей используются портативные аппараты "Электроаэрозоль-1" и ГЭИ-1, а также стационарные аппараты для групповых ингаляций ГЭК-1 и ГЭГ-2.
Групповые ингаляции основаны на создании равномерного тумана в воздухе ограниченного помещения и предназначены для одновременного воздействия на группу больных; индивидуальные - для непосредственного введения аэрозоля в дыхательные пути одного больного. Ингаляционную терапию проводят в специально выделенном помещении (ингалятории) площадью не менее 12 м2, отдельно для групповых и индивидуальных воздействий. Оно должно быть оборудовано эффективной системой приточно-вытяжной вентиляции, обеспечивающей 4-10кратный обмен воздуха.
Различают 5 основных видов ингаляций: паровые, тепловлажные, влажные (аэрозоли комнатной температуры), масляные и ингаляции порошков. Они обеспечивают генерацию различных по дисперсности аэрозолей (рис. 2).
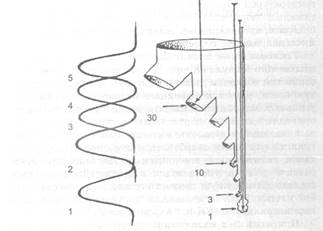
Рис.2 Масс-медиальные размеры частиц аэрозоля, генерирующих при различных видах ингаляций, и область их эффективного воздействия. 1 - ультразвуковые ингаляции, 2 - воздушные и масляные, 3 - влажные и тепловлажные, 4 - паровые, 5 - ингаляции порошков. Цифры справа - линейные размеры генерируемых частиц аэрозоля.
Паровые ингаляции проводят с помощью парового ингалятора (типа ИП2), но их можно осуществлять и в домашних условиях без специального аппарата. Готовят ингаляции, получая пар из смеси легкоиспаряющихся медикаментов (ментола, эвкалипта, тимола) с водой, а также из отвара листьев шалфея, ромашки. Температура пара - 57-63 °С, но при вдыхании она снижается на 5-8 °С. Вдыхаемый пар вызывает усиленный прилив крови к слизистой оболочке верхних дыхательных путей, способствует восстановлению ее функции и оказывает болеутоляющее действие. Применяются паровые ингаляции при заболеваниях верхних дыхательных путей. В связи с высокой температурой пара эти ингаляции противопоказаны при тяжелых формах туберкулеза, при острой пневмонии, плеврите, кровохарканье, артериальной гипертонии, ишемической болезни сердца.
Тепловлажные ингаляции проводят при температуре вдыхаемого воздуха 38-42 °С. Они вызывают гиперемию слизистой оболочки дыхательных путей, разжижают вязкую слизь, улучшают функцию мерцательного эпителия, ускоряют эвакуацию слизи, подавляют упорный кашель, приводят к свободному отделению мокроты. Для этого вида ингаляций используют аэрозоли солей и щелочей (на
тиков, антисептиков, гормонов и др. После их проведения больной должен откашляться в дренажном положении, сделать дыхательную гимнастику или вибромассаж грудной клетки. Противопоказания к проведению тепловлажных ингаляций те же, что и для паровых.
При влажных ингаляциях лекарственное вещество с помощью портативного ингалятора распыляется и вводится в дыхательные пути без предварительного подогрева, его концентрация в растворе больше, а объем меньше, чем при тепловых ингаляциях. Для этого вида ингаляций используют анестезирующие и антигистаминные препараты, антибиотики, гормоны, фитонциды. Эти ингаляции переносятся легче и их можно назначать даже тем больным, которым противопоказаны паровые и тепловлажные ингаляции.
Масляные ингаляции основаны на распылении с профилактической (защитной) или лечебной целью подогретых аэрозолей различных масел. Используют чаще масла растительного происхождения (эвкалиптовое, персиковое, миндальное и др.), реже - животного происхождения (рыбий жир). Запрещается применение минеральных масел (вазелиновое). При ингаляции масло распыляется, покрывая слизистую оболочку дыхательных путей тонким слоем, который защищает ее от различных раздражений и препятствует всасыванию вредных веществ в организм. Масляные ингаляции благоприятно действуют при воспалительных процессах гипертрофического характера, снижают ощущение сухости, способствуют отторжению корок в носу и в глотке, оказывают благоприятное действие при остром воспалении слизистой оболочки дыхательных путей, особенно в комбинации с антибиотиками. С профилактической целью масляные ингаляции применяют на производстве, где в воздухе имеются частицы ртути, свинца, соединения хрома, аммиака и др. Вместе с тем масляные ингаляции нельзя проводить людям, которые на пропыли (мучная, табачная, асбестовая и др.). В этих случаях пыль смешивается с маслом и образует плотные пробки, которые закупоривают просвет бронхов, создавая условия для возникновения воспалительных заболеваний легких. Таким пациентам следует применять щелочные ингаляции.
Ингаляции порошков (сухие ингаляции, или инсуфляции) применяют преимущественно при острых воспалительных заболеваниях верхних дыхательных путей. Эти ингаляции основаны на том, что распыляемый препарат ингаляции основаны на том, что распыляемый препарат смешивается с сухим горячим воздухом. Для этих ингаляций используют порошкообразно измельченные антибиотики, сульфаниламиды, сосудосуживающие, антиаллергические, противогриппозные средства. Для распыления сухих лекарственных веществ применяют порошковдуватели (инсуфлятор), пульверизаторы с баллоном или специальные распылители (спинхалер, турбохалер, ротахалер, дискхалер, изихалер, циклохалер и др.).
В последние годы все большее распространение получают воздушные ингаляции. Их проводят при помощи распыления находящегося в баллончике лекарственного вещества легко испаряющимся газом (пропеллентом) или при помощи сжатого воздуха. Для воздушных ингаляций используют лекарственные вещества, обладающие муколитическим и бронхолитическим действием.
Ультразвуковые ингаляции основаны на разбиении (диспергировании) лекарственных растворов при помощи ультразвука. Ультразвуковые аэрозоли отличаются узким спектром частиц, высокой плотностью и устойчивостью, малой концентрацией кислорода, глубоким проникновением в дыхательные пути. Для распыления ультразвуком могут применяться самые различные лекарственные вещества (кроме вязких и неустойчивых к действию ультразвука), чаще всего обладающие бронхолитическим, секретолитическим и метаболическим эффектами.
Известны и некоторые виды сочетанной ингаляционной терапии - ингаляции с осцилляторной модуляцией дыхания Jet-ингаляции), ингаляции под постоянным положительным давлением, гальваноаэрозольтерапия и др.
Все виды аппаратных изоляций проводят ежедневно, а некоторые - через день. Продолжительность ингаляции - от 5 - 7 до 10 - 15 мин. На курс лечения назначают от 5 (при острых процессах) до 20 процедур. При показаниях
проводят повторный курс через 10-20 дней. Детям можно назначать ингаляции с первых дней жизни с целью профилактики и лечения заболеваний органов дыхания. При этом ингаляции проводят, используя специальные приспособления ("домик", колпак или бокс) для одного ребенка или группы детей.
2.3 Правила приема ингаляций
• Ингаляции следует проводить в спокойном состоянии, без сильного наклона туловища вперед, не отвлекаясь разговором или чтением. Одежда не должна стеснять шею и затруднять дыхание.
• Ингаляции принимают не ранее чем через 1,0-1,5 ч после приема пищи или физического напряжения.
• После ингаляций необходим отдых в течение 10-15 мин, а в холодное время года 30-40 мин. Непосредственно после ингаляций не следует разговаривать, петь, курить, принимать пищу в течение часа.
• При болезнях носа, околоносовых пазух вдох и выдох следует делать через нос, без напряжения. При заболеваниях глотки, гортани, трахеи, крупных бронхов после вдоха необходимо задержать дыхание на 1-2 с, а затем сделать максимальный выдох. Выдох лучше делать носом, особенно пациентам с заболеваниями околоносовых пазух, поскольку во время выдоха часть воздуха с лекарственным веществом из-за отрицательного давления в носу попадает в пазухи.
• При назначении ингаляций антибиотиков следует определить чувствительность к ним микрофлоры и собрать аллергоанамнез. Такие ингаляции лучше проводить в отдельном кабинете. Бронхолитики необходимо подбирать индивидуально на основании фармакологических проб.
• Во время курса ингаляционной терапии ограничивается прием жидкости, не рекомендуется курить, принимать соли тяжелых металлов, отхаркивающие средства, полоскать перед ингаляцией рот растворами перекиси водорода, перманганата калия и борной кислоты.
• При использовании для ингаляций нескольких лекарств необходимо учитывать их совместимость: физическую, химическую и фармакологическую. Несовместимые лекарства в одной ингаляции применяться не должны.
• Важным условием успешной ингаляции является хорошая проходимость дыхательных путей. Для ее улучшения применяют предварительные ингаляции бронхолитиков, дыхательную гимнастику, другие физиотерапевтические методы.
• Физико-химические параметры (рН, концентрация, температура) используемых для ингаляций растворов лекарств должны быть оптимальными или близкими к ним.
• Ингаляционная терапия, в особенности при бронхолегочных заболеваниях, должна быть этапной и дифференцированной. В частности, при хронических воспалительных заболеваниях легких она включает дренирование или восстановление бронхиальной проходимости, эндобронхиальное санирование, репарацию слизистой оболочки.
• При комплексном применении физиотерапевтических процедур ингаляции проводятся после светолечения, электротерапии. После паровых, тепловых и масляных ингаляций не следует делать местные и общие охлаждающие процедуры.
2.4 Показания и противопоказания к аэрозольтерапии
Аэрозольтерапия показана при острых, подострых и хронических воспалительных заболеваниях верхних дыхательных путей, бронхов и легких, профессиональных заболеваниях органов дыхания (для лечения и профилактики), туберкулезе верхних дыхательных путей и легких, бронхиальной астме, острых и хронических заболеваниях среднего уха и околоносовых пазух, гриппе и других острых респираторных вирусных инфекциях, острых и хронических заболеваниях полости рта, артериальной гипертензии I и II степени, некоторых кожных заболеваниях, ожогах, трофических язвах.
Противопоказаниями являются спонтанный пневмоторакс, гигантские каверны в легких, распространенная и буллезная формы эмфиземы, бронхиальная астма с частыми приступами, легочно-сердечная недостаточность III степени, легочное кровотечение, артериальная гипертензия III степени, выраженный атеросклероз коронарных и мозговых сосудов, заболевания внутреннего уха, туботит, вестибулярные расстройства, атрофический ринит, эпилепсия, индивидуальная непереносимость ингалируемого лекарственного вещества.
3. Галотерапия
Галотерапия - применение с лечебными целями аэрозоля поваренной соли (хлорида натрия). Этот вид аэрозоля относится к высокодисперсным, поскольку более 80% его частиц имеют размеры менее 5 мкм.
3.1 Физиологическое и лечебное действие галотерапии
Аэрозоли хлорида натрия способны максимально глубоко
8-09-2015, 22:08
