Реферат
На тему: Сужение отверстия аорты. Комбинированный аортальный порок
2009
СУЖЕНИЕ ОТВЕРСТИЯ АОРТЫ (STENOSIS OSTII AORTAE)
Сужение (стеноз) отверстия аорты (аортальный стеноз) — составляет 18—34 % случаев всех клапанных пороков сердца. Может быть изолированным, но чаще всего сочетается с недостаточностью клапана аорты. В случаях умеренно выраженной аортальной недостаточности гемодинамические сдвиги зависят в основном от наличия стеноза.
Этиология. Причиной развития стеноза отверстия аорты могут быть ревматизм (наиболее часто), атеросклероз и затяжной септический (бактериальный) эндокардит. Изредка наблюдается врожденный порок. Этиология изолированного («чистого») аортального стеноза не установлена. В пожилом возрасте он чаще всего возникает на почве атеросклероза, в молодом возрасте — на почве ревматизма или врожденных аномалий клапанного аппарата.
Патогенез и изменение гемодинамики. Сужение отверстия аорты более чем на 50 % создает значительное препятствие току крови из левого желудочка в большой круг кровообращения; при сужении его на 75 % уменьшается минутный объем, хотя площадь отверстия, составляющая даже 10—20 % нормы, совместима с жизнью.
Для обеспечения более или менее достаточного систолического выброса при аортальном стенозе включается ряд компенсаторных механизмов. Одним из них является удлинение систолы левого желудочка и увеличение давления в полости левого желудочка. В результате этого создается большой градиент давления между аортой и левым желудочком, последний резко гипертрофируется без значительного увеличения полости. Сужение отверстия аорты, как никакой другой порок, характеризуется выраженной гипертрофией левого желудочка. Минутный объем сердца длительное время остается в норме или незначительно снижается, порок остается компенсированным. При физической нагрузке минутный объем возрастает незначительно (и недостаточно) или вообще не изменяется. При выраженной степени порока или уменьшении сократительной способности левого желудочка минутный объем снижается значительно. В последнем случае левый желудочек дилатируется, в нем повышается конечное диастолическое давление. Это приводит в дальнейшем к подъему давления в левом предсердии, а затем ретроградно в легочных венах. Возникает пассивная (венозная) легочная гииертензия, которая не достигает больших величин и не приводит обычно к выраженной гипертрофии правого желудочка. Со временем могут возникнуть застойные явления в большом круге кровообращения.
Венечный кровоток при аортальном стенозе снижен, особенно во время систолы, что объясняется влиянием высокого внутрижелудочкового давления и увеличением сопротивления в толще миокарда притоку крови. Основной причиной коронарной недостаточности считается диспропорция между повышенной потребностью гипертрофированной мышцы в питании и относительно пониженным ее кровоснабжением; дополнительными факторами являются замедленное наполнение аорты, снижение систолического и среднего давления в аорте (особенно в окружности клапана).
Патоморфология. Рецидивирующий ревматический вальвулит постепенно приводит к утолщению и уплотнению заслонок клапана. В результате организации фибринозного экссудата свободные края их срастаются, отверстие клапана уменьшается, сохраняя треугольную форму, или образуется щелевидное, нередко неправильной формы, отверстие. Довольно часто заслонки клапана по свободному краю подвертываются, что вызывает недостаточность клапана, отмечается склерозирование, а в 78% случаев — обызвествление заслонок клапана аорты. Обнаруживается значительная гипертрофия левого желудочка, в наибольшей степени выраженная при изолированном аортальном стенозе. Восходящая часть аорты расширена, иногда до размеров аневризмы.
Клиника. В стадии компенсации порока, которая может длиться 20—30 лет и более, обычно никаких субъективных ощущений нет. Порок выявляется случайно, больные могут выносить довольно значительную физическую нагрузку. Однако со временем в силу различных причин (прогрессирование стеноза или значительная его выраженность, переутомление или усугубление поражения миокарда в результате обострения ревматизма, развития коронарной недостаточности, кардиосклероза, присоединения инфекций, интоксикаций и т. д.) наступает декомпенсация и появляются симптомы заболевания. В связи с отсутствием адекватного увеличения минутного объема во время нагрузки отмечаются головокружения, ощущение дурноты, обмороки, связанные с ухудшением мозгового кровообращения; признаком ухудшения венечного кровообращения является боль в области сердца и за грудиной типа стенокардии. Реже боль в области сердца носит неопределенный характер (ноющая, в области верхушки, без иррадиации, не связанная с физической нагрузкой).
Одышка в начальных стадиях порока появляется редко и связана скорее с нарушением мозгового кровообращения (т. е. возникает рефлекторно), чем с недостаточностью сердца. В дальнейшем одышка возникает при физической нагрузке, а затем и в покое. При развитии недостаточности сердца (в основном левого желудочка) одышка часто носит характер сердечной астмы и может закончиться отеком легких.
Очень часто при аортальном стенозе больные жалуются на повышенную утомляемость, обусловленную отсутствием увеличения минутного объема сердца во время физической нагрузки. В период развития застойных явлений отмечаются жалобы на тяжесть в правом подреберье.
Внешний вид больного обычно без особенностей. Лишь при выраженном аортальном стенозе появляется бледность кожи, обусловленная спазмом сосудов кожи (компенсаторная реакция на малый сердечный выброс). Цианоз, отеки на нижних конечно-. стях наблюдаются при развитии недостаточности сердца и застойных явлений.
В области сердца нередко видна выраженная пульсация левого желудочка в V—VI межреберье, иногда во II межреберье справа (за счет расширения восходящей части аорты), а также в яремной ямке (расширение и удлинение дуги аорты). При пальпации верхушечный толчок усиленный, медленно поднимающийся, высокий, смещен влево, локализуется в V, реже в VI межреберье. В области грудины и сосудов шеи ощущается систолическое дрожание, наиболее выраженное по правому краю грудины во II межреберье, реже — на середине грудины или слева на том же уровне. В ряде случаев систолическое дрожание обнаруживается только в положении больного сидя с наклоном туловища вперед и после максимального выдоха. В этих случаях кровоток через аорту усиливается. Систолическое дрожание выражено в 75—86 % случаев аортального стеноза. Интенсивность его зависит от степени сужения отверстия аорты и функционального состояния миокарда.
При перкуссии в период компенсации, а также при легких степенях порока сердце в размерах не увеличено в связи с концентрической гипертрофией левого желудочка. По мере развития недостаточности сердца и дилатации левого желудочка левая граница сердца смещается кнаружи. Возможно увеличение тупости сосудистого пучка вследствие постстенотического расширения аорты (вихревые движения крови, потеря эластичности).
При аускультации сердца I тон над верхушкой не изменен или слегка ослаблен (вследствие удлинения систолы левого желудочка). В [V—V межреберье по левому краю грудины у части больных выслушивается систолический щелчок — расщепление или раздвоение I тона, связанное с раскрытием склерозированных заслонок клапана аорты. II тон над аортой ослаблен или отсутствует, что обусловлено тугоподвижностыо склерозированных и обызвествленных заслонок клапана, а также низким давлением в аорте, вследствие чего уменьшается амплитуда колебаний заслонок клапана. Отсутствие аортального компонента II тона указывает на полную неподвижность резко обызвествленного клапана.
Основной аускультативный признак аортального стеноза — грубый, скребущий или рокочущий, интенсивный, продолжительный систолический шум, выслушиваемый во II межреберье справа у грудины, реже — на рукоятке грудины, в I межреберье справа или в точке Боткина. Шум проводится в яремную и надключичную ямки, на сонные артерии (лучше справа). Это самый громкий шум среди всех наблюдаемых при пороках сердца. Он лучше выслушивается в горизонтальном положении больного при выдохе, иногда — в положении больного на правом боку — усиливается. Шум обычно занимает всю систолу и отличается большой проводимостью во всех направлениях.
Даже при «чистом» аортальном стенозе при тщательной аускультации, особенно непосредственно ухом, иногда определяется короткий, нежный протодиастолический шум, обусловленный небольшой сопутствующей недостаточностью клапана. Может также выслушиваться самостоятельный систолический шум над верхушкой и в точке Боткина за счет «митрализации» порока (расширение левого предсердно-желудочкового отверстия при дилатации левого желудочка), хотя чаще всего такой систолический шум проводится с аорты. У Уз больных отмечается акцент II тона над легочным стволом (обычно при застое в малом круге кровообращения, но иногда и при компенсированном «чистом» аортальном стенозе). В этих случаях нельзя исключить наличие скрытой (субклинической) левожелудочковой недостаточности или же повышения легочного сосудистого сопротивления.
Пульс при выраженном пороке малой амплитуды, медленно нарастает и так же медленно снижается, редкий (pulsus parvus, tardus et rams). Артериальное давление обычно снижено (систолическое и пульсовое), венозное давление и скорость кровотока изменяются лишь при нарушении кровообращения в большом и малом круге.
Рентгенологически подтверждается увеличение левого желудочка, более значительное при развитии недостаточности сердца. В случае прогрессирования последней увеличивается также левое предсердие, а затем и правый желудочек. Аорта расширена в связи с тем, что вихревые движения крови способствуют выбуханию ее стенок, а повреждение эластических элементов усиливает аневризматическое выпячивание. Видна усиленная пульсация аорты в месте ее расширения . В ряде случаев выявляется обызвествление клапана (чаще при «чистом» стенозе, а также у лиц пожилого возраста). В период выраженной декомпенсации можно обнаружить признаки венозной легочной гипертензии.
На ЭКГ нередко выявляются отклонение электрической оси влево, полугоризонтальная или горизонтальная электрическая позиция, четкие признаки гипертрофии левого желудочка. При длительно существующем пороке может быть полная блокада левой ножки предсердно-желудочкового пучка (обеих ее ветвей или одной из них). Признаки гипертрофии правого желудочка (даже в далеко зашедших случаях правожелудочковой недостаточности) могут отсутствовать, так как они перекрываются признаками значительной гипертрофии левого желудочка. При нарушении функции левого желудочка и включении в компенсацию левого предсердия могут появиться ЭКГ-признаки его гипертрофии.
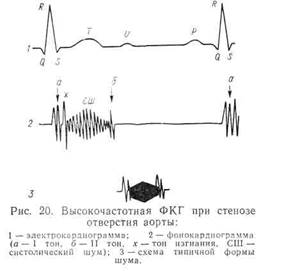
На ФКГ, записанной с верхушки сердца, в 50 % случаев регистрируется «систолический толчок» (или тон изгнания) — несколько коротких колебаний после I тона. Этот признак чаще встречается при врожденном аортальном стенозе. Во II межреберье справа и на рукоятке грудины через небольшой интервал после I тона хорошо выражен систолический шум ромбовидной или овальной формы (колебания вначале нарастают, а затем уменьшаются). Такая форма шума сохраняется при записи с отдаленных точек (над верхушкой, в точке Боткина), что важно для дифференциальной диагностики шума при аортальном стенозе и при митральной недостаточности. Амплитуда II тона над аортой снижена (рис. 20).
Эхокардиограмма выявляет уменьшение степени раскрытия заслонок клапана аорты, увеличение полости левого желудочка и толщины его стенки.
На сфигмограмме сонной артерии выявляется замедленный подъем кривой с зазубринами на восходящей ее части, изменение вершины кривой в виде плато, часто с многочисленными вибрациями, отсутствие или сглаженность дикротической волны.
В течении аортального стеноза выделяют пять стадий: I —только аускультативные признаки порока; II — одышка при умеренной физической нагрузке; III — ангинозная боль при нагрузке, значительно выраженная одышка, умеренное расширение сердца; IV — одышка, обмороки, выраженная левожелудочковая недостаточность, сердечная астма, отек легких; V — общая декомпенсация с одышкой в состоянии покоя, с тяжелой тотальной недостаточностью сердца.
Одной из характерных особенностей течения аортального стеноза является сохранение компенсации длительное время (20—30 лет). Период декомпенсации (вначале лево-, а затем правожелудочковой и тотальной), наоборот, продолжается сравнительно недолго (1—2 года). Смерть может наступить не только от недостаточности сердца, но также от нарушения венечного или мозгового кровообращения.
Осложнения. Развивающаяся лево- и правожелудочковая недостаточность является этапом течения аортального стеноза, хотя может рассматриваться и как осложнение. Одно из частых клинических проявлений порока — коронарная недостаточность — может закончиться инфарктом миокрада, особенно у лип пожилого возраста с сопутствующим коронаросклерозом. Могут быть блокады: полная левой ножки предсердно-желудочкового пучка и предсердно-желудочковая. В стадии тотальной недостаточности сердца иногда развивается мерцательная аритмия.
Другие осложнения: затяжной септический эндокардит (наблюдается реже, чем при недостаточности клапана аорты), пневмония (в период декомпенсации аортального стеноза), эмболия легочной артерии, нарушение мозгового кровообращения.
Дифференциальный диагноз. Аортальный стеноз прежде всего следует отличать от заболеваний и состояний, сопровождающихся систолическим шумом над основанием сердца, часто связанным с относительным сужением отверстия аорты. К ним относятся аневризма аорты, атеросклероз аорты, сифилитический мезаортит, анемия, функциональный систолический шум у лиц молодого возраста. Труднее исключить легкую степень аортального стеноза у пожилых больных, у которых определяется систолический шум над аортой. Против сужения отверстия аорты в подобных случаях свидетельствует мягкий дующий тембр шума, наличие хорошо выраженного II тона, а также повышенного артериального давления. В последнем случае II тон над аортой акцентирован. При атеросклерозе аорты он короткий, с металлическим оттенком. Каждое из приведенных заболеваний имеет характерную рентгенологическую картину изменения тени сердца и аорты, отличающуюся от аортального стеноза.
Важно исключить недостаточность митрального клапана, особенно в тех случаях аортального стеноза, когда систолический шум хорошо проводится на верхушку сердца. Эпицентр шума при митральной недостаточности — в области верхушки; при аортальном стенозе — во II межреберье справа или на рукоятке грудины. Шум проводится в подмышечную область, чего никогда не наблюдается при систолическом шуме аортального стеноза. Наконец, различна графическая картина систолического шума на ФКГ: пансистолический шум при митральной недостаточности и ромбовидный — при аортальном стенозе.
При митральной недостаточности пульс обычно не изменен или учащен, иная конфигурация сердца и сосудистой тени (гипертрофия левого предсердия, отсутствие расширения аорты); II тон над основанием сердца усилен (при аортальном стенозе —· ослаблен).
Рентгенологически при стенозе отверстия аорты нередко обнаруживается кальциноз в области аорты (при митральной недостаточности он может быть в области митрального кольца).
Сходные клинические признаки могут наблюдаться при врожденных пороках. При дефекте межжелудочковой перегородки, стенозе легочного ствола, незаращении артериального протока эпицентр систолического шума и дрожания располагается ниже, чем при аортальном стенозе, у левого края грудины, с самого начала имеется гипертрофия правого желудочка, шум слабо проводится на сонные артерии. При коарктации аорты, также характеризующейся систолическим шумом, последний лучше выслушивается слева и сзади (в межлопаточной области). Имеются признаки развития коллатерального кровообращения на груди, верхнем плечевом поясе, отмечается усиленная пульсация артерий верхних и пониженная пульсация артерий нижних конечностей в связи с большой разницей артериального давления (повышено в плечевых артериях и понижено — в бедренных).
Прогноз зависит от выраженности стеноза и состояния сократительной функции миокарда. Больные обычно живут долго, не предъявляя особых жалоб. Ухудшают прогноз прогрессирование стеноза и нарушение функционального состояния миокарда под влиянием ревматических атак, коронарной недостаточности, интеркуррентных инфекций и т. д. Неблагоприятными признаками являются учащение и утяжеление боли в области сердца, появление чувства дурноты и головокружений.
Лечение. Специфических методов консервативного лечения при аортальном стенозе нет. Необходимы устранение физического перенапряжения, неблагоприятных внешних условий, предупреждение инфекционных заболеваний, проведение курсов противоревматической терапии, борьба с осложнениями. Как и при аортальной недостаточности, не следует стремиться замедлять ритм сердца, т. е. из гликозидов предпочтительнее назначать строфантин и коргликон. Стенокардия хорошо поддается лечению комбинацией препаратов нитроглицерина продленного действия и β-адреноблокаторов.
Аортальный стеноз можно ликвидировать хирургическим путем. Производят аортальную вальвулотомию либо протезирование клапана аорты. Операция показана больным с выраженным пороком, ограничивающим физическую активность и снижающим трудоспособность. В случаях тяжелой сердечной и коронарной недостаточности (инфаркт миокарда) проводят консервативное лечение.
Профилактика заключается в осуществлении мероприятий, направленных на предупреждение заболеваний, которые могут обусловить формирование порока (ревматизм, атеросклероз, затяжной септический эндокардит).
КОМБИНИРОВАННЫЙ АОРТАЛЬНЫЙ ПОРОК
Комбинированный аортальный порок (сочетанный аортальный порок, сложный аортальный порок) — сочетание недостаточности клапана аорты и сужения отверстия аорты. Комбинированный аортальный порок почти всегда имеет ревматическую этиологию, редко развиваясь вследствие атеросклеротических изменений или: затяжного септического эндокардита. При обследовании больных необходимо решить вопрос о преобладании того или иного поражения, что имеет значение при определении показаний к операции и ее характера.
Периферические признаки (изменение артериальной пульсации), характерные для недостаточности клапана аорты, при комбинированном аортальном пороке сглажены, меньше выражен типичный для аортального стеноза pulsus parvus et tardus, однако хорошо пальпируется систолическое дрожание во II межреберье справа и на сонных артериях. Изменение гемодинамики зависит от того, какой порок преобладает.
Перкуторно и рентгенологически·всегда отмечаются увеличение левого желудочка и «аортальная» конфигурация сердца. Аускультативно во II межреберье справа и в точке Боткина определяются два шума — систолический и диастолический (шум «пилы»). Систолический шум аортального стеноза грубый, распространяется на сонные артерии; протодиастолический шум аортальной недостаточности мягкий, убывающий, распространяющийся вниз вдоль левого края грудины, нередко наиболее выражен в точке Боткина. I и II тоны ослаблены.
В случаях преобладания аортальной недостаточности прежде всего наблюдаются снижение диастолического и повышение пульсового давления, характерные изменения пульса, периферические симптомы.
При преобладании аортального стеноза больные чаще жалуются на боль в области сердца типа стенокардической, головокружения, обмороки. Диастолическое давление, пульс не изменены. На ЭКГ регистрируется обычно горизонтальная электрическая позиция сердца, отмечаются выраженные признаки гипертрофии левого желудочка. Φ КГ подтверждает аускультативную картину.
Для точного суждения о преобладании аортального стеноза или аортальной недостаточности необходимо измерить давление в аорте и левом желудочке при зондировании левой половины сердца и произвести ангиокардиографию. Эти исследования проводят в кардиохирургическом стационаре при решении вопроса о характере оперативного вмешательства (аортальная вальвулотомия или протезирование клапана).
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1. Внутренние болезни / Под. ред. проф. Г. И. Бурчинского. ― 4-е изд., перераб. и доп. ― К.: Вища шк. Головное изд-во, 2000. ― 656 с.
8-09-2015, 23:08
