« Трудная интубация »
При обычной анестезии частота трудной интубации трахеи составляет, как правило, 3-18%. Трудности при интубации трахеи могут приводить к серьезным осложнениям, особенно при неудачной интубации. В ряде случаев при сложной интубации трахеи анестезиолог может оказаться в положении, когда вентиляция легких маской затруднена или невозможна; это одна из самых трудных ситуаций в анестезиологической практике. Если анестезиолог может заранее предсказать, у кого из больных интубация трахеи окажется сложной, это позволит в значительной мере снизить риск анестезии.
Причины возникновения трудной интубации
Причинами возникновения трудностей при интубации могут быть как врожденные, так и приобретенные состояния. В большинстве случаев трудности интубации могут быть предсказаны во время элементарного предоперационного обследования пациента. Однако даже наиболее скрупулезное обследование не всегда позволяет предсказать трудную интубацию, поэтому каждый анестезиолог должен быть готов к потенциальным трудностям в любое время и при их появлении следовать заранее приготовленному плану действий.
Трудную интубацию можно условно разделить на ожидаемую (прогнозируемую) и неожиданную (например, в экстренной ситуации). В обоих случаях эксперты различных анестезиологических ассоциаций предлагают схожие алгоритмы действий, изложенные ниже.
Если у больного предполагается трудная интубация, необходимо выбрать оптимальный метод проведения анестезии и иметь заранее подготовленный план действий. В этой ситуации следует отдать предпочтение регионарной анестезии, которая, однако, не всегда возможна. При противопоказаниях к регионарной анестезии анестезиолог должен решить, можно ли начинать общую анестезию до того, как произведена интубация.
Существует несколько различных определений трудной интубации:
Это повторные попытки интубации, использование бужа и других специальных методик и др. Однако, наибольшее распространение получила классификация трудной интубации Lehane, описавшего различные варианты картины, которую мы видим при ларингоскопии. Класс картины при ларингоскопии должен фиксироваться анестезиологом в медицинской карте больного, что позволяет прогнозировать интубацию трахеи в будущем при следующей попытке ларингоскопии уже другим доктором.
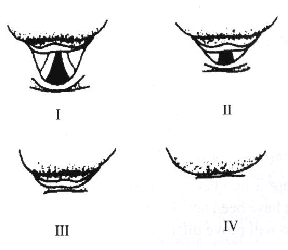
Классификация картины при ларингоскопии.
Класс I : видны голосовые связки;
Класс II : голосовые связки видны лишь частично;
Класс III : виден только надгортанник;
Класс IV : не виден даже надгортанник.
Прогнозирование трудной интубации
Интубацию трахеи легче всего выполнить, если больной занимает положение "принюхивающегося к утреннему воздуху", когда шея пациента согнута путем разгибания в затылочно-шейном сочленении. Такое положение позволяет обеспечить верхним дыхательным путям оптимальную позицию для ларингоскопии и дает хорошую визуализацию структур гортани при использовании изогнутого клинка. К трудной интубации ведут, как правило, аномалии костных структур и мягких тканей области глотки и гортани.
Анамнез и осмотр. Трудности при интубации трахеи чаще всего возникают у беременных женщин, при челюстно-лицевой травме, а также у пациентов с небольшой нижней челюстью и патологией анатомических структур ротовой полости (инфекции, опухоли и др.).
У пациентов с ревматоидным артритом, поражающим суставы шеи, и с дегенеративными заболеваниями ЦНС часто отмечается нарушение подвижности шеи, что также затрудняет интубацию трахеи. В результате избыточных тракций в области затылочно-шейного сочленения при попытках интубации может произойти повреждение спинного мозга. Кроме того, факторами, которые могут обусловить трудности при интубации трахеи, являются плохое состояние зубов, неспособность больного открыть рот, ожирение, а также отсутствие достаточного опыта со стороны анестезиолога.
Специфические тесты для скрининга при прогнозировании трудной интубации
Перед интубацией необходимо учитывать результаты предыдущей манипуляции.
Существует ряд клинических тестов, с помощью которых можно попытаться предсказать вероятность трудной интубации трахеи.
Один из таких тестов, широко используемых в настоящее время, был предложен Mallampati и модифицирован Samsoon и Young. Тест заключается в следующем: пациент сидит напротив анестезиолога и по его просьбе широко открывает рот. При осмотре ротовой полости анестезиолог классифицирует увиденную картину на 4 степени.
С клинической точки зрения, степень 1 предсказывает легкую интубацию трахеи, тогда как степени 3 и 4 свидетельствуют о значительной вероятности трудной интубации. На результаты теста Mallampati влияют способность пациента открыть рот, размер и подвижность языка и других структур ротоглотки, а также подвижность атлантоокципитального сочленения.
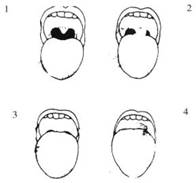
Картина ротовой полости при выполнении теста Mallampati .
C тепень 1 : визуализируются небные дужки, мягкое небо и язычок.
C тепень 2 : визуализируются небные дужки и мягкое небо, однако преддверие полости рта скрыто основанием языка.
Степень 3 : визуализируется лишь мягкое небо.
Степень 4 : мягкое небо не видно.
Расстояние между подбородком и щитовидным хрящом измеряется от щитовидной вырезки до кончика подбородка при разогнутой голове. В норме это расстояние составляет >6,5 см; оно зависит от ряда анатомических факторов, одним из которых является расположение гортани. При расстоянии между подбородком и щитовидным хрящом > 6 cм, интубация трахеи выполняется, как правило, без проблем. Однако, если это расстояние <6 см, интубация может быть неосуществимой.
Учитывая результаты обоих тестов (модифицированный тест Mallampati и расчет расстояния между подбородком и щитовидным хрящом), Frerk предлагает расценивать предполагаемую интубацию трахеи как трудную при степенях 3 и 4 по Mallampati и расстоянии между подбородком и щитовидным хрящом <7 см и считает, что данный подход позволяет прогнозировать большинство сложных интубаций. Для измерения расстояния между подбородком и щитовидным хрящом могут быть использованы маркер или карандаш длиной 7 см, а также палец анестезиолога; при измерении важно определить, превышает ли это расстояние 7 см.
Расстояние между подбородком и грудиной измеряется от кончика подбородка до яремной вырезки грудины при разогнутой шее и зависит от ряда факторов, основным из которых является способность больного разогнуть шею. Этот тест также может оказаться полезным для предсказания трудной интубации трахеи, прогнозируемой при расстоянии между подбородком и грудиной <12,5 см.
Разгибание шеи в атлантоаксиальном сочленении можно оценить, если попросить больного согнуть шею, наклонив ее вниз и вперед. Вслед за этим шея больного удерживается в данном положении, а пациента просят поднять голову, что позволяет понять, насколько осуществимо разгибание шеи. При нормальной подвижности в атлантоаксиальном сочленении проблем с интубацией трахеи чаще всего не возникает, в то время как ограничение движений служит еще одним признаком трудной интубации.
Способность выдвигать вперед нижнюю челюсть позволяет оценить ее подвижность. Если больной выдвигает нижнюю челюсть настолько, чтобы нижние зубы оказались впереди верхних, затруднений с интубацией трахеи ждать не приходится, тогда как в ситуации, когда он не может выровнять их в одну линию, интубация обещает быть сложной.
Wilson и соавт. изучили сочетание различных факторов, предрасполагающих к трудной интубации, с подсчетом общего количества баллов. Данная шкала учитывает ограничения в открытии рта и разгибании шеи, выступающие верхние зубы, а также неспособность выдвинуть вперед нижнюю челюсть. Хотя в большинстве случаев этот метод может предсказать трудную интубацию, он часто приводит к ложноположительным результатам, когда интубация расценивается как сложная, а оказывается легкой. Этот недостаток шкалы сдерживает ее широкое распространение.
Рентгенологическое исследование не используется в качестве рутинной скрининговой методики трудной интубации, однако в ряде ситуаций оно может оказаться полезным для оценки анатомических особенностей нижней челюсти.
Предоперационная оценка. Для предоперационного прогнозирования интубации трахеи лучше использовать сочетание различных тестов, изложенных выше. Наиболее надежными из них считаются модифицированный тест Mallampati, измерение расстояния между подбородком и щитовидным хрящом, способность выдвигать вперед нижнюю челюсть, а также разгибание головы в атлантоаксиальном сочленении.
У большинства больных без прогностических признаков трудной интубации на практике интубация проходит легко. Большинство случаев трудной интубации может быть предсказано с помощью соответствующих тестов, однако достаточно часто эти тесты прогнозируют трудную интубацию там, где она оказываются легкой.
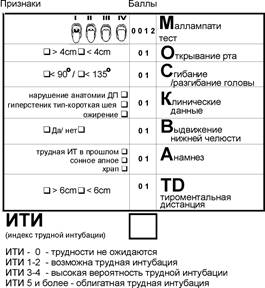
Для диагностика трудной интубации используют данную схему:
Подготовка к интубации трахеи
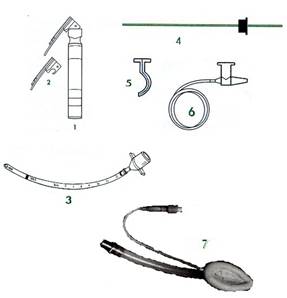
Анестезиолог должен быть готов столкнуться с трудной интубацией в любой момент, поэтому важно, чтобы под рукой у него всегда было следующее оборудование:
· Ларингоскопы с набором клинков (1-2 )
· Эндотрахеальные трубки различного диаметра (3 )
· Интродюсеры для эндотрахеальных трубок (стилеты и гибкие бужи) (4 )
· Ротовые и носовые воздуховоды (5 )
· Надежный отсос (6 )
· Набор для пункции перстнещитовидной мембраны (канюля 14G и приспособление для струйной инсуффляции кислорода под высоким давлением)
· Подготовленный ассистент
· Ларингеальная маска (размеры 3 и 4) (7 )
Безопасность ларингоскопии возрастает при проведении адекватной преоксигенации больного перед индукцией в анестезию и попытками интубации. Анестезиолог должен убедиться, что больной находится в положении, оптимальном для интубации; кроме того, должна быть обеспечена хорошая оксигенация.
После интубации трахеи правильность положения эндотрахеальной трубки должна быть подтверждена:
1. Аускультацией дыхательных шумов над обоими легкими в подмышечной области
2. Продвижением эндотрахеальной трубки через голосовую щель под контролем зрения
3. Равномерными экскурсиями грудной клетки при ручной вентиляции легких
4. Кроме того, для идентификации позиции эндотрахеальной трубки могут быть использованы капнография и пищеводный детектор.
Алгоритм действий при предполагаемой трудной интубации в зависимости от значений индекса трудной интубации (ИТИ)
| ИТИ 0 | Трудности при интубации и вентиляции не ожидаются. Проводится рутинная интубация. |
| ИТИ 1-2 | Трудная интубация вероятна. Открытие рта достаточно для введения клинка ларингоскопа. Подготовить все необходимое для проведения трудной интубации и вентиляции. Пригласить на помощь коллегу. Провести местную анестезию ротоглотки 10% лидокаин-спреем или 4% лидокаином. Преоксигенация не менее 3-х минут 100% кислородом через герметичную маску. Индукция анестезии гипнотиком короткого действия (пропофол, тиопентал-натрия). Контрольная ларингоскопия при сохраненном самостоятельном дыхании. Оценка степени ларингоскопического обзора по шкале Лихен-Кормак. При степени обзора III (виден только надгортанник) применить маневр BURP или сместить кзади и кверху до визуализации структур гортани (улучшить обзор до степени II). Интубация по бужу или с проводником. При необходимости можно применить сукцинилхолин для облегчения интубации. Подтвердить правильность установки трубки по клиническим признакам и капнографией. После подтверждения допускается введение недеполяризующих миорелаксантов. |
| ИТИ 3-4 | Высокая вероятность трудной интубации. Подготовить все необходимое для проведения трудной интубации и трудной вентиляции. Позвать на помощь коллег (до начала процедуры). Анестезия ротоглотки 10% лидокаином (спрей) или 4% раствором. В трахею ввести 4мл 4% лидокаина. Преоксигенация не менее 3 минут 100% кислородом через герметичную маску. Прямая ларингоскопия на фоне индукции пропофолом 2мг/кг или седации мидазоламом 2,5мг и фентанилом 0,05-0,1мг при сохраненном спонтанном дыхании. При визуализации надгортанника (обзор по шкале Лихен-Кормак III) интубация трахеи по бужу, при необходимости применить прием BURP или аналогичный маневр для улучшения визуализации структур гортани. При прямой ларингоскопии определяется IV степень по шкале Лихен-Кормак (надгортанник не визуализируется); если прием BURP не улучшает обзор, повторная попытка неэффективна, констатируется неудачная интубация, что подразумевает отказ от введения миорелаксантов. При сохранении спонтанного дыхания поддерживать проходимость дыхательных путей, вентиляцию 100% кислородом. Дождаться пробуждения больного. Решение о дальнейшей тактике должно быть основано на основании следующих данных: - плановая это операция или экстренная; - можно ли обойтись без общей анестезии; - можно ли обойтись без проведения интубации трахеи. - Если избежать общей анестезии невозможно, выполняется интубация в сознании. - Если применение ФОИ недоступно, тогда проводится ЛРА дыхательных путей: носовой ход анестезируется 4% лидокаином с вазоконстрикторами, ротоглотка - 10% лидокаин-спреем. Выполняется блокада верхнегортанных нервов с обеих сторон, в трахею вводится 4 мл 4% лидокаина. После развития анестезии дыхательных путей проводится интубация через нос "вслепую" в сознании. При этом ориентируются на дыхательные шумы и/или капнограмму. Для седации применять мидазолам 1.25-2.5 мг или диазепам 5 мг в сочетании с фентанилом 0.05-0.1 мг внутривенно. Если три попытки интубации окончились неудачей, тогда необходимо рассмотреть вопрос о возможности проведения анестезии с сохраненным спонтанным дыханием, лучше - с помощью ларингеальной маски. Последнюю устанавливать после индукции пропофолом или ингаляционным анестетиком (галотаном). |
| ИТИ > 5 | Облигатная трудная интубация Показана интубация в сознании любым способом. Применение миорелаксантов только после гарантированного обеспечения проходимости дыхательных путей. ФОИ в сознании при наличии инструментария и подготовленного специалиста является методом выбора. Альтернативой может служить интубация в сознании через нос "вслепую" (или ретроградная интубация) в условиях ЛРА дыхательных путей и седации мидазоламом 2,5 мг. Подтверждение правильного расположения трубки в трахее - по клиническим и инструментальным признакам (капнография). Альтернативой интубации в сознании может служить ларингеально-масочная анестезия. Если не удается вентилировать пациента с помощью ЛМ, при неадекватном спонтанном дыхании, методом выбора является транстрахеальная струйная вентиляция после пункции щито-перстневидной мембраны или экстренная трахеостомия. |
Специальные методики интубации трахеи. Если у больного предполагается трудная интубация, необходимо заранее решить ряд вопросов. По возможности в этой ситуации следует отдать предпочтение регионарной анестезии, которая, однако, не всегда возможна. При необходимости проведения общей анестезии в большинстве случаев проводят интубацию в сознании, которая позволяет поддерживать проходимость дыхательных путей и наиболее безопасна для пациента.
Интубация в сознании под местной анестезией. Цель данной методики: с помощью местного анестетика провести анестезию верхних дыхательных путей с последующей интубацией трахеи по одной из имеющихся методик. Наиболее часто используется интубация трахеи через нос, так как оротрахеальная интубация сопровождается более выраженной ноцицептивной стимуляцией. Методика требует наличия контакта с больным и определенных навыков со стороны анестезиолога.
Интубацию в сознании выполняют с помощью гибкого бронхоскопа или путем прямой ларингоскопии. Перед манипуляцией больному объясняют смысл процедуры и ее этапы. За 30 мин до интубации больному для уменьшения бронхиальной секреции и саливации, облегчения действия местного анестетика и лучшей визуализации анатомических ориентиров вводят внутримышечно 500 мкг атропина или 200 мкг гликопирролата. На протяжении всей процедуры больному проводят инсуффляцию кислорода через носовой катетер со скоростью газотока 2-3 л/мин (в этих целях может быть использован катетер для отсасывания секрета из трахеи). На период манипуляции осуществляют седатацию пациента небольшими дозами диазепама (2 мг) или другими гипнотиками. Кроме того, может оказаться полезным введение небольших доз опиоидов.
Существует много методов проведения местной анестезии при интубации в сознании, однако всегда необходимо помнить об общей дозе местного анестетика (максимальная дозировка лидокаина не должна превышать 4 мг/кг). Существуют следующие методики местной анестезии:
1. "Орошение по мере продвижения" - в ходе интубации с помощью спрея или болюсных введений местного анестетика из шприца, соединенного с канюлей, 2-4% лидокаином орошают слизистую оболочку дыхательных путей. Некоторые анестезиологи дополняют эту методику введением 2 мл 2% лидокаина через перстнещитовидную мембрану, что усиливает анестезию трахеи и подсвязочного пространства.
2. Если проводится интубация трахеи через нос, препаратом выбора из местных анестетиков служит кокаин (противопоказан при ишемической болезни сердца). Обладая сосудосуживающим эффектом, данный препарат снижает частоту носовых кровотечений. Кокаин может наноситься в носовой ход в виде пасты с последующей тампонадой ватным шариком.
3. Распыление 4% лидокаина в дозе 4 мл. Многие анестезиологи успешно используют данную методику, однако она не всегда удобна для интубации через нос.
После достижения анестезии наступает этап интубации трахеи.
Интубация трахеи через рот. При хорошей технике местной анестезии интубация трахеи может быть осуществлена с помощью стандартной методики путем прямой ларингоскопии. Однако, часто ларингоскопия ведет к слишком выраженной ноцицептивной стимуляции, и больные ее плохо переносят. Если при ларингоскопии хорошо визуализируются голосовая щель и другие структуры гортани, проводят индукцию в анестезию, и интубация трахеи осуществляется обычным путем. Если голосовая щель не визуализируется, требуется применение альтернативных методик. Интубация в сознании с помощью введения бронхоскопа через рот технически сложнее, чем при назальной методике: язык и надгортанник затрудняют обзор, и, кроме того, пациент может перекусить бронхоскоп.
Интубация трахеи через нос является оптимальным методом интубации трахеи с сохраненным сознанием больного и при всех методиках интубации с использованием бронхоскопии. Бронхоскоп с надетой на него эндотрахеальной трубкой проводится через носовой ход и продвигается дальше в трахею. После того, как бронхоскоп прошел через голосовую щель, эндотрахеальная трубка проводится по нему в трахею. Данная методика требует наличия определенных навыков и оборудования и недоступна во многих лечебных учреждениях, поэтому не рассматривается далее в этом обзоре. Тем не менее, необходимо помнить, что в отсутствие бронхоскопа вместо него для интубации трахеи может быть использовано другое эндоскопическое оборудование, в частности, цистоскоп.
Некоторые анестезиологи выполняют назотрахеальную интубацию вслепую. При этом эндотрахеальная трубка продвигается через носовой ход до появления дыхательных шумов. В тот момент, когда звуки дыхания приобретают максимальную громкость, трубка продвигается вслепую через голосовую щель. В ряде ситуаций при этом необходимо изменить положение головы и шеи больного. Данная техника требует определенного опыта и противопоказана при отсутствии подвижности головы и шеи.
Ретроградная интубация впервые описана в Нигериил и была предложена для больных с раком ротовой полости. Иглой Туохи проводится пункция перстнещитовидной мембраны, после чего в краниальном направлении через нее проводят эпидуральный катетер или проводник для катетеризации центральной вены, пока его кончик не появится в ротовой полости или носовом ходу (у некоторых больных можно подцепить катетер во рту с помощью щипцов Магилла). Вслед за этим по катетеру или проводнику в трахею проводят интубационную трубку. Во время процедуры необходимо поддерживать адекватную оксигенацию больного.
Для того, чтобы облегчить прохождение трубки через голосовую щель, ее срез должен располагаться сзади.
Продвижение эндотрахеальной трубки может быть затруднено на уровне надгортанника и голосовой щели. Существует ряд способов, направленных на то, чтобы преодолеть это препятствие. Так, для облегчения проведения бронхоскопа с эндотрахеальной трубкой через голосовую щель может
8-09-2015, 23:10
