Московский Государственный Медико-Стоматологический
Университет
ИСТОРИЯ БОЛЕЗНИ
Клинический диагноз
Основное заболевание – хронический тонзиллит, простая форма
Осложнения – нет
Сопутствующие заболевания – хронический гастрит
Общие сведения
Жалобы
На момент поступления больная жаловалась на повышение температура до 37,5, боли в горле, усиливающиеся при глотании
На момент курации жалоб не предъявляет
История настоящего заболевания
(anamnesismorbi)
Считает себя больной с 2001 года, когда впервые заболела ангиной. Заболевание возникло после переохлаждения. Больная обратилась в районную поликлинику с жалобами на повышение температуры до 39, боли в горле, усиливающиеся при глотании, головную боль, общую слабость, кашель. Был поставлен диагноз – лакунарная ангина. Проводилась консервативная терапия – антибиотики группы пенициллина, антигистаминные, ингаляции биопарокса. Лечение было неэффективным – продолжались жалобы на боли в горле, повышение температуры до 37,5. Часто болела ангинами (4–5 раз в год). Последний раз болела ангиной летом 2008 года. Обратилась в районную поликлинику с жалобами на повышение температуры до 40, кашель, головную боль, боли в горле. Был поставлен диагноз – хронический тонзиллит. Была направлена в ГКБ №50 для оперативного лечения
История жизни
(anamnesisvitae)
Развитие – родилась в 1991 году в Москве, росла и развивалась нормально
Условия жизни и труда – удовлетворительные
Наследственность – наличие у родственников онкологических заболеваний, туберкулеза отрицает
Перенесенные заболевания – болела ОРВИ, ангинами 4–5 раз в год, с 2000 года – хронический гастрит, в 2006 и 2007 годах – сотрясение головного мозга
Аллергический анамнез – непереносимость пищевых продуктов и лекарственных препаратов отрицает
Вредные привычки – вредных привычек не имеет
Настоящее состояние больного
(statuspraesens)
Общий осмотр
Общее состояние больной удовлетворительное
Состояние сознания ясное
Положение больной активное
Телосложение нормостеническое
Кожные покровы и видимые слизистые оболочки – бледно-розовые, патологических высыпаний нет
Подкожно-жировая клетчатка – развита умеренно, внешних отеков и пастозности нет
Лимфатические узлы – не пальпируются
Нервная система – сознание ясное, неврологических расстройств нет, менингеальная и очаговая симптоматика не выявлены, больная адекватная, ориентирована во времени и пространстве
Костно-мышечная система – без особенностей
Суставы – конфигурация не изменена, активные и пассивные движения в суставах сохранены в полном объеме, безболезненны
Сердечнососудистая система – тоны сердца ясные, ритмичные, пульс 76 ударов в минуту, ритмичный, умеренного наполнения и напряжения, АД 110/80 мм рт ст
Дыхательная система – частота дыхательных движений 16 в минуту, дыхание средней глубины, ритмичное, осуществляется через нос, одышки нет, в легких выслушивается везикулярное дыхание
Пищеварительная система
Полость рта – язык бледно-розовый, умеренно влажный, сосочковый слой умеренно выражен, налетов нет
Живот – правильной формы, симметричный, участвует в акте дыхания, при пальпации мягкий, безболезненный. Границы печени не изменены. Желчный пузырь не пальпируется Физиологические отправления в норме
Мочевыделительная система – мочеиспускание свободное, безболезненное, дизурических расстройств нет, симптом поколачивания отрицательный с обеих сторон
Эндокринная система – масса тела нормальная, мышечной слабости нет, щитовидная железа не пальпируется
ЛОР-статус
Нос и околоносовые пазухи
Осмотр и пальпация – наружный нос, области проекции стенок лобных и верхнечелюстных пазух не изменены. Пальпация передних и нижних стенок лобных пазух, мест выхода I и II ветвей тройничного нерва, передних стенок верхнечелюстных пазух безболезненны. Носовое дыхание свободное, обоняние сохранено

Данные передней риноскопии – преддверие носа свободное, носовая перегородка по средней линии, слизистая оболочка носа бледно-розовая, влажная, средние и нижние носовые раковины не изменены, носовые ходы свободные, отделяемого нет
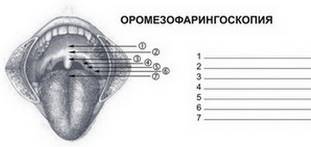
Ротоглотка – рот открывается свободно, слизистая оболочка губ, десен внутренней поверхности щек, твердого и мягкого неба розового цвета, геморрагий и изъязвлений нет, язык розового цвета, умеренно влажный, налетов нет. Небные дужки гиперемированы, инфильтрированы, отечны, спаяны с миндалинами, небные миндалины имеют размер Iстепени, лакуны не расширены, патологического содержимого в лакунах нет. Поверхность миндалин гладкая, гиперемированная. Слизистая оболочка задней стенки глотки гиперемирована, влажная. Глоточный рефлекс сохранен.
Носоглотка Данные задней риноскопии – свод носоглотки свободен, слизистая оболочка носоглотки розовая, влажная, хоаны свободные. Устья слуховых труб хорошо дифференцируются, свободны. Отделяемого нет


Гортаноглотка – язычная миндалина не увеличена, валлекулы свободные, слизистая оболочка задней и боковой стенки глотки розовая, влажная, грушевидные синусы при фонации раскрываются, свободные, слизистая оболочка грушевидных синусов розовая, влажная
Гортань Осмотр шеи – гортань правильной формы, пассивно подвижна, симптом хруста хрящей выражен. Данные непрямой ларингоскопии – слизистая оболочка надгортанника, области черпаловидных хрящей, межчерпаловидного пространства и вестибулярных складок розового цвета, влажная, с гладкой поверхностью, надгортанник развернут в виде лепестка, голосовые складки перламутрово-серые, при фонации симметрично подвижные, полностью смыкаются, голосовая щель при вдохе и фонации широкая, подскладочное пространство свободное. Голос звучный, дыхание свободное


Уши Правая ушная раковина правильной формы, пальпация сосцевидного отростка, ушной раковины и козелка безболезненна. Наружный слуховой проход широкий, содержит умеренное количество серы. Барабанная перепонка серого цвета с перламутровым оттенком. Определяются опознавательные знаки – короткий отросток, рукоятка молоточка, его передняя и задняя складки, световой конус. Отделяемого из уха нет
Левая ушная раковина правильной формы, пальпация сосцевидного отростка, ушной раковины и козелка безболезненна. Наружный слуховой проход широкий, содержит умеренное количество серы. Барабанная перепонка серого цвета с перламутровым оттенком. Определяются опознавательные знаки – короткий отросток, рукоятка молоточка, его передняя и задняя складки, световой конус. Отделяемого из уха нет.
Акуметрия (слуховой паспорт)
| AD | AS | |
| – | С.Ш. | – |
| 6 м | Ш.Р. | 6 м |
| > 6 м | Р.Р. | > 6 м |
| 55 с | С 128 В | 55 с |
| 25 с | С 128 К | 25 с |
| 30 с | С 2048 | 30 с |
| + (положительный) | Rh | + (положительный) |
| + | W | + |
| норма | Sch | норма |
Заключение – при исследовании звукового анализатора патологических изменений не выявлено
Вестибулометрия (вестибулярный паспорт)
| Правая сторона | Левая сторона | |
| – | Субъективные ощущения | – |
| нет | Спонтанный нистагм | нет |
| нет | Спонтанное отклонение рук | нет |
| выполняет | Пальценосовая проба | выполняет |
| выполняет | Указательная проба | выполняет |
| устойчив | Поза Ромберга | устойчив |
| устойчив | Спонтанное падение при поворотах головы | устойчив |
| выполняет | Прямая походка | выполняет |
| выполняет | Фланговая походка | выполняет |
| нет | Проба на адиадохокинез | нет |
| нет | Фистульная проба | нет |
Заключение – при исследовании вестибулярного анализатора патологических изменений не выявлено
Лабораторные исследования
Общий анализ крови
Гемоглобин 128 г./л
Эритроциты 4,8 млн/л
Лейкоциты 11,4 тыс/л
Палочкоядерные 1%
Сегментоядерные 53%
Эозинофилы 1%
Базофилы 0%
Лимфоциты 45%
Моноциты 2%
СОЭ 10 мм/ч
Биохимический анализ крови
Общий белок 67 г./л
Билирубин 10,8
Холестерин 6,59
Глюкоза 5,4 ммоль/л
Общий анализ мочи
Цвет – светло-желтый, прозрачная
Относительная плотность 1015
Реакция щелочная
Белок – нет
Глюкоза – нет
ЭКГ – ритм синусовый, ЧСС 76 в минуту, ЭОС нормальная
Мазок из зева – выявлен гемолитический стрептококк группы А
Клинический диагноз и его обоснование
Диагноз – хронический тонзиллит, простая форма
Данный диагноз поставлен на основании
– жалоб на длительное повышение температура до 37,5, боли в горле, усиливающиеся при глотании
– анамнеза – симптомы развились после перенесенной ангины, частые ангины 4–5 раз в год
– ЛОР-статуса – миндалины гиперемированы, инфильтрированы, отечны, увеличены в размерах
– данных лабораторных исследований – выявление в крови лейкоцитоза, выделение при микроскопии мазка из зева гемолитического стрептококка группы А
Дифференциальный диагноз
Дифференциальный диагноз с хроническим фарингитом
– При тонзиллите воспалительный процесс локализуется в небных миндалинах, при фарингите на слизистой оболочке глотки
– Тонзиллит вызывается стрептококком, фарингит – преимущественно вирусами
– Для тонзиллита характерны признаки интоксикации (длительное повышение температуры, головная боль), для фарингита не характерно
Дифференциальный диагноз с гипертрофией небных миндалин
– Тонзиллит характеризуется частыми ангинами в анамнезе
– Для тонзиллита характерны признаки воспаления, для гипертрофии небных миндалин не характерны
План лечения
1) Режим – общий
2) Диета – исключение раздражающей пищи (холодной, горячей, соленой)
3) Промывание лакун миндалин фурацилином (10–15 промываний через день)
Rp: Furacilini 0,02% 200 ml
D.S. Для промываний
4) Смазывание миндалин раствором Люголя через день
Rp: Sol. Lugoli1% 10 ml
D.S. Для смазывания слизистой оболочки глотки
5) Антигистаминные – супрастин
Rp: Suprastini 0,025 №20
D.S. По 1 таблетке 2 раза в день
6) Иммунокорректоры – продигиозан
Rp: Prodigiosani 0,005% 1 ml
D.t.d.№6 in ampull.
S. По 0,5 мл в/м через день
7) Полоскание глотки антисептиками – хлоргексидин (10–15 полосканий)
8) Физиотерапия – УФО миндалин, УВЧ на область лимфатических узлов
Рекомендуемые операции – тонзилэктомия
Оперируют под местным обезболиванием, применяя для терминальной анестезии 2% лидокаин. Производят дугообразный разрез по краю небно-язычной дужки с переходом на небно-глоточную. Распатором или элеватором через разрез проникают в паратонзиллярное пространство, за капсулу миндалины, отсепаровывают ее от небно-язычной дужки экстракапсулярно от верхнего полюса до нижнего. Затем захватывают миндалину зажимом и отделяют ее от небно-глоточной дужки. Рубцовые сращения, не поддающиеся тупой сепаровке, рассекают ножницами, делая мелкие насечки. Наложив на миндалину режущую петлю и отклонив ее книзу, отсекают петлей всю миндалину. Тонзиллярую нишу обрабатывают гемостатической пастой. После операции больного укладывают в постель обычно на правый бок, придав возвышенное положение голове. К 4–5 дню тонзиллярные ниши очищаются от фибринозного налета. Больного выписывают для амбулаторного наблюдения у оториноларинголога
Прогноз и рекомендации
При правильном лечении прогноз благоприятный
Рекомендации
– Правильный режим дня
– Избегать переохлаждения
– Рациональное питание
– Амбулаторное наблюдение у отоларинголога
Эпикриз
Больная Быковская И.М. 17 лет поступила в ЛОР-отделение по направлению из районной поликлиники 4.11.2008 с жалобами на повышение температура до 37,5, боли в горле, усиливающиеся при глотании. При объективном обследовании выявлено – миндалины гиперемированы, инфильтрированы, отечны, увеличены в размерах Общий анализ крови – лейкоциты 11,4 тыс/л, СОЭ 10 мм/ч, мазок из зева – выявлен гемолитический стрептококк группы А На основании жалоб, анамнеза, ЛОР-статуса, лабораторных исследований (общий анализ крови, мазок из зева) был поставлен диагноз – хронический тонзиллит, простая форма, сопутствующие заболевания – хронический гастрит. Осложнений нет. Проводилась консервативная терапия (промывание лакун миндалин антисептиками, смазывание миндалин раствором Люголя, антигистаминные, иммунокорректоры, полоскание глотки антисептиками, физиотерапия) На фоне проводимой терапии положительной динамики не отмечалось – продолжались жалобы на боли в горле, повышение температуры до 37,5. Показана операция – тонзилэктомия. Планируется дальнейшее амбулаторное наблюдение у отоларинголога, периодический контроль лабораторных показателей
Дневник наблюдений
5.11.08
Жалоб нет. Состояние удовлетворительное, температура 36,7° С. Кожные покровы обычной окраски, влажные. Дыхание везикулярное, ЧДД 18 в минуту, ЧСС 74 в минуту. Тоны сердца ясные, ритмичные, АД 110/70 мм рт ст. Язык влажный, живот мягкий, безболезненный. Стул и мочеиспускание в норме. ЛОР-статус – гиперемированные, рыхлые, выходящие за края небных дужек миндалины
6.11.08
Жалоб нет. Состояние удовлетворительное, температура 36,7° С. Кожные покровы обычной окраски, влажные. Дыхание везикулярное, ЧДД 16 в минуту, ЧСС 70 в минуту. Тоны сердца ясные, ритмичные, АД 110/70 мм рт ст. Язык влажный, живот мягкий, безболезненный. Стул и мочеиспускание в норме. ЛОР-статус – гиперемированные, рыхлые, выходящие за края небных дужек миндалины
7.11.08
Жалоб нет. Состояние удовлетворительное, температура 36,7° С. Кожные покровы обычной окраски, влажные. Дыхание везикулярное, ЧДД 18 в минуту, ЧСС 72 в минуту. Тоны сердца ясные, ритмичные, АД 110/70 мм рт ст. Язык влажный, живот мягкий, безболезненный. Стул и мочеиспускание в норме. ЛОР-статус – гиперемированные, рыхлые, выходящие за края небных дужек миндалины
8-09-2015, 23:17
