М.И. Балаболкин, Е.М. Клебанова
Кафедра эндокринологии ФППОВ ММА им И.М.Сеченова
Сахарный диабет является одним из социально значимых заболеваний и все еще остается актуальным как для медицинской науки, так и для здравоохранения практически всех стран мира. Такое значение сахарного диабета для общества сохраняется, несмотря на значительные успехи клинической и экспериментальной диабетологии, достигнутые за последние 20 лет. Показано, что диабет является полигенным заболеванием, в патогенезе которого значительное место отводится не только наследственным, но и внешним средовым или эпигенетическим факторам. Эти факторы, не изменяя структуры ДНК, вызывают нарушения ее свойств (метилирование ДНК, изменения ядерных белков гистонов и др.). По этой причине происходят изменения фенотипа, а их наследование приводит в последующих поколениях к наличию семейных и наследственных заболеваний.
Именно этим можно объяснить наблюдаемое в последние десятилетия явление, когда в семьях больных, страдающих сахарным диабетом 1-го типа, у детей развивается не сахарный диабет 1-го типа, а сахарный диабет 2-го типа. Наряду с трансформацией механизмов развития сахарного диабета остается прогрессивное увеличение распространенности и заболеваемости сахарным диабетом. Это связано с тем, что до настоящего времени все еще не удается определить новых и действенных методов и средств, способных остановить эпидемию сахарного диабета во всем мире. Распространенность и заболеваемость сахарным диабетом продолжает увеличиваться и, по уточненным данным экспертов ВОЗ (2007), к 2010 г. в мире будет насчитываться более чем 239,4 млн., а к 2025 г. – 380 млн. больных сахарным диабетом, из которых около 90 % будет приходиться на больных диабетом 2-го типа.
Практически аналогичная ситуация с распространенностью и заболеваемостью сахарным диабетом наблюдается и в Российской Федерации.
Общепризнанно, что сахарный диабет 2-го типа обусловлен инсулиновой резистентностью и недостаточностью функции β-клеток (1). Индивидуальным сочетанием этих двух основных причин объясняется особенность течения и эффективность применяемой терапии.
Несмотря на это, к этим двум основным причинам, участвующим в патогенезе сахарного диабета 2-го типа, по нашему мнению, следует добавить еще одну, а именно – «разрегуляцию», или «дисрегуляцию» секреции инсулина, в механизмах которой, как известно, участвуют две больших группы гормонов: гормоны жировой ткани (лептин, резистин, α-ФНО, адипонектин и др.) и пептидные гормоны энтеропанкреатической системы, представленные гормонами желудочно-кишечного тракта, включая глюкагоноподобный пептид-1 (ГПП-1, или GLP-1), глюкозозависимый инсулинотропный пептид (ГИП, или GIP, ранее называвшийся желудочным ингибиторным полипептидом) и др.
Важность и несомненное участие указанного третьего механизма, или 3-й причины, в патогенезе сахарного диабета 2-го типа подтверждается установлением механизма физиологического действия инкретинов (ГПП-1 и ГИП) на секрецию инсулина и глюкагона, а также внедрением в клиническую практику различных лекарственных препаратов, обладающих различными эффектами ГПП-1 (аналоги и агонисты ГПП-1) и ингибиторов дипептидилпептидаз 1–9 типов, которые могут быть использованы не только в качестве дополнительных компонентов сахароснижающей пероральной терапии, но, по нашему мнению, могут применяться в качестве монотерапии в тех случаях, когда основной причиной сахарного диабета 2-го типа является «разрегуляция», или «дисфункция» секреции инсулина.
Сахарный диабет представляет значительную угрозу здоровью, приводя к ранней инвалидизации и высокой летальности в относительно раннем возрасте. Клинически сахарный диабет подразделяется, как известно, на 2 большие группы – сахарный диабет 1-го типа и сахарный диабет 2-го типа, которые отличаются друг от друга многочисленными лабораторными и иммуногенетическими особенностями. Однако накапливается достаточное количество данных, позволяющих предположить, что в механизмах развития сахарного диабета 1-го и 2-го типов имеется много общих патогенетических механизмов, под влиянием которых происходят изменения как в количественном и качественном составе эндокринных клеток островка поджелудочной железы, так и в чувствительности периферических тканей к инсулину. Создается впечатление, что скорость снижения количества β-клеток наследственно запрограммирована (наследственная предрасположенность), а от влияния внешних (эпигенетических) факторов зависит время инициации и скорость развития патологических процессов, приводящих к сахарному диабету и его поздним сосудистым осложнениям.
Хроническая гипергликемия, являющаяся основным и объективным признаком наличия сахарного диабета, участвует в патогенезе как сахарного диабета per se, так и сосудистых осложнений диабета. Это влияние гипергликемии осуществляется как непосредственно, так и опосредованно – инициацией нескольких биохимических процессов, к которым относятся: окислительный стресс, развивающийся как следствие повышенного аутоокисления глюкозы при одновременном снижении активности антиоксидантной системы, избыточное образование конечных продуктов гликирования и их взаимодействие с соответствующими рецепторами, повышенное активирование протеинкиназы С вследствие увеличения синтеза диацилглицерина под влиянием избытка глюкозы, полиолового пути обмена глюкозы, воспалительных процессов и нарушенного обмена липопротеинов (2). Нарушение указанных процессов, в свою очередь, сопровождается изменением опосредуемых стрессом молекулярных механизмов и специфических сигнальных путей активирования траскрипционного ядерного фактора-каппа В (NF-kB), нескольких киназ, главными из которых являются JNK/SAPK (NH2-termmal Jun kinases/ stress activated protein kinase) и р38-митоген-активируемая протеинкиназа (MAP), а также гексозаминов (2). Следует указать, что все перечисленные механизмы участвуют не только в патогенезе сосудистых осложнений диабета, но и в механизмах инсулинорезистентности и нарушения функции островкового аппарата поджелудочной железы, наблюдаемой у больных сахарным диабетом 2-го типа.
К одному из таких важных факторов развития диабета и его сосудистых осложнений относится развитие окислительного стресса, который постоянно в различной степени выраженности имеется при многих острых и хронических заболеваниях, включая сахарный диабет. Это состояние характеризуется повышенным образованием свободных радикалов, которые являются высокореактивными нестабильными химическими соединениями, повреждающими сосудистую стенку с последующим развитием микро- и макроангиопатий. Митохондриальный аппарат клетки является местом генерации свободных радикалов, источники образования которых представлены на рис. 1.
Обладая высокой реактогенной способностью, свободные радикалы вступают в реакцию с ненасыщенными жирными кислотами, являющимися компонентом мембранных фосфолипидов, в результате чего возникают новые цепи окисления, а в зонах наибольшей активности липопероксидации возникают каналы пассивной проницаемости, через которые свободно проходят ионы и вода. Диеновые конъюгаты, являющиеся первичными продуктами ПОЛ, относятся к токсическим метаболитам, оказывающим повреждающее действие на липопротеины, белки, ферменты и нуклеиновые кислоты. Дальнейшими продуктами ПОЛ являются альдегиды и кетоны (малоновый диальдегид и др.), которым принадлежит важная роль в синтезе простагландинов, прогестерона и других стероидов. В результате взаимодействия диальдегидов со свободными группами мембранных соединений образуются конечные продукты ПОЛ (основание Шиффа и др.), непрерывное накопление которых дестабилизирует мембраны и приводит к деструкции клеток.
На рис. 2 представлено образование и деградация свободных радикалов и их участие в сосудистых осложнениях диабета.
Беспредельному увеличению количества свободных радикалов и гидроперекисей липидов и продуктов перекисного окисления липидов (ПОЛ) и их повреждающему влиянию на липидные компоненты мембран клеток препятствуют системы биоантиокислителей и естественных антиоксидантов, способных при химическом воздействии ингибировать свободнорадикальное окисление липидов. При нормальных условиях в организме сохраняется равновесие между скоростью ПОЛ и активностью антиоксидантной системы (витамины Е, С, В, супероксиддисмутаза, каталаза, глутатионтрансфераза, глутатионпероксидаза, глутатионредуктаза и др.), что является одним из основных показателей гомеостаза. Нарушению гомеостаза в организме больного диабетом вообще способствуют изменения в обмене, в том числе и энергетическому, минералов, витаминов и микроэлементов, которые являются облигатными участниками обменных процессов как в норме, так и при патологии. В большей степени это относится к витамину С и всей группе витамина В, особенно В1. Почти у 70 % больных, страдающих сахарным диабетом, несмотря на нормальное поступление указанных витаминов с пищей, выявляется их эндогенная недостаточность, усугубляющая степень выраженности окислительного стресса.
Одним из обязательных компонентов комплексной терапии сахарного диабета и его сосудистых осложнений является применение антиоксидантной терапии, которую по праву можно отнести к патогенетической, так как роль участия свободных радикалов кислорода в патогенезе сахарного диабета и его осложнений в настоящее время ни у кого не вызывает сомнений. Современная антиоксидантная терапия представлена различными препаратами (препараты α-липоевой кислоты, α-токоферола, витамина С, селена и др.), которые широко применяются для лечения не только сахарного диабета, но и других системных заболеваний.
Распределение основных антиоксидантных соединений в организме представлено в таблице 1.
Таблица 1. Распределение важнейших природных антиоксидантов в организме
| Клеточные мембраны | Цитоплазма | Внеклеточная жидкость |
• α-токоферол • Убихиноны • α-липоевая (тиоктовая) кислота |
• Витамин С • Глутатион • Супероксиддисмутаза • Пероксиддисмутаза • Ферритин • α-липоевая (тиоктовая) кислота |
• Супероксиддисмутаза • Витамин С • Трансферрин • Лактоферрин • α-липоевая (тиоктовая) кислота |
Механизм и степень выраженности антиоксидантного действия различных соединений зависит от того, в какой среде или структуре они реализует свой антиоксидантный эффект. Так, витамин С обладает наибольшей растворимостью в полярных растворителях и реализует свой антиоксидантный эффект в плазме, межклеточной жидкости и на внеклеточном уровне. Некоторые исследователи причисляют его к представителям первой линии обороны от «агрессивных» реактивных соединений, обладающих высокой окислительной активностью. Плазматический слой клеточной мембраны, состоящий из фосфолипидов, может быть «защищен» от реактивных соединений соединениями второй линии обороны, к которым относятся жирорастворимые антиоксиданты – витамин Е и А. Что касается защиты внутриклеточных структур, то она должна осуществляться соединениями, которые могут растворяться как в воде, так и в жирах, поскольку они сначала должны проникнуть через клеточную мембрану, а затем лишь раствориться в цитозоле. К таким веществам относят липоевую кислоту, считая, что она представляет собой третью линию антиоксидантной защиты. Это представление о трех линиях антиоксидантной защиты и участия в их функционировании перечисленных витаминов – очень схематично.
Липоевая кислота, как указывалось выше, представлена во всех трех средах: внеклеточной жидкости, мембране и цитозоле клетки. Более того, синтез соединений, обладающих антиоксидантными свойствами, может осуществляться не только внутри клеток, но и в митохондриях, а система антиоксидантной защиты представлена несколькими десятками соединений, которые в зависимости от их количества могут обладать не только антиоксидантными, но и прооксидантными свойствами.
Природные антиоксиданты, содержащиеся в продуктах питания, представлены многочисленной группой витаминов (витамины С, Е, А и др.), а также флавоноидами, микроэлементами (коантиоксидантами) и другими соединениями. Такие микроэлементы, как Fe, Zn, Cu, Se, Co, Cr, Мо и I являются жизненно необходимыми (эссенциальными), так как при их отсутствии или недостатке нарушаются процессы роста и развития организма. Ко второй группе относятся Li, Br, Si, Va, Ni, Mn, В и F, которые принято называть условно эссенциальными, так как их недостаток в организме проявляется различными нарушениями, но степень их выраженности значительно ниже таковой при недостатке эссенциальных микроэлементов. Среди эссенциальных микроэлементов наиболее выраженными антиоксидантными свойствами обладает селен (Se); у остальных микроэлементов, включая Zn, эти свойства выражены в меньшей степени.
Дефицит витаминов и минеральных веществ у больных сахарным диабетом является обычным явлением. Развивающиеся при данном заболевании поражения нервной ткани, сердечно-сосудистой системы, желудочно-кишечного тракта, а также необходимость соблюдения соответствующей диеты приводит к снижению поступления витаминов и минеральных веществ с пищей, нарушению их усвоения и обмена. При этом потребность в микронутриентах при сахарном диабете не только не снижается, но, напротив, возрастает. В первую очередь это относится к витамину В1, который играет важнейшую роль в обмене углеводов в нервной ткани, микроэлементам цинку и хрому, необходимым для образования активной формы инсулина, а также к антиоксидантам, которые предотвращают окислительное повреждение клеточных мембран, усиливающееся при диабете.
Таким образом, ликвидация у больных сахарным диабетом дефицита витаминов, обладающих антиоксидантным действием, и восстановление количества микронутриентов, необходимых для нормализации метаболических процессов в организме, является одним из требований адекватной комплексной терапии сахарного диабета, способствующей замедлению развития и прогрессирования сосудистых осложнений диабета.
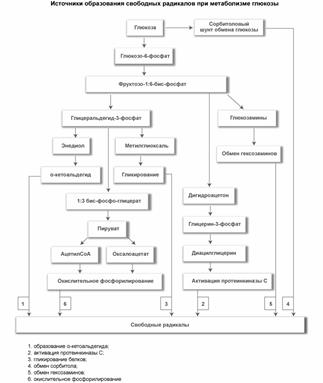
Рис. 1. Источники образования свободных радикалов при метаболизме глюкозы
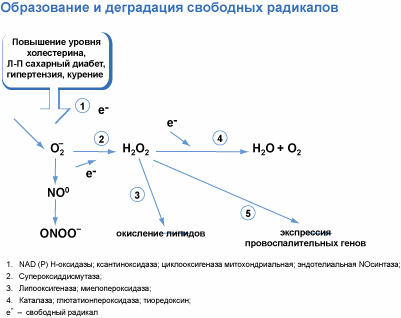
Рис. 2. Образование, деградация и участие свободных радикалов в механизмах сосудистых осложнений сахарного диабета
Список литературы
Bloomgarden Z. Т. Developments in diabetes and insulin resistance // Diabetes Care. – 2006. – Vol. 29. – P. 161–167.
Балаболкин М.И., Клебанова Е.М., Креминская В.М. // Лечение сахарного диабета и его осложнений (руководство для врачей). – М.: Медицина, 2005. – 511 с.
Клиническая Эндокринология. – 2008. – № 2.
9-09-2015, 00:38
