Кафедра хирургических болезней детского возраста
Патологические переломы у детей
Содержание
Несовершенное костеобразование
Солитарные и аневризмальные костные кисты, остеобластокластомы
Дефицит витаминов Д и С
Хронический остеомиелит
Юношеский эпифизеолиз головки бедренной кости
Тест
Ответы на тест
Ситуационная задача
Список литературы
Несовершенное костеобразование
кость ортопедический остеомиелит перелом
Врожденная ломкость костей является одним из тяжелых ортопедических заболеваний. Основным клиническим признаком его служит повышенная хрупкость костей, ломающихся даже от незначительных механических воздействий, которые в норме не влияют на целость кости.
В этиологии большинство ортопедов придерживается теории порока развития мезенхимы, тем более что нарушение костеобразования сопровождается рядом симптомов, свидетельствующих о недостаточности мезенхимных образований[1] .
Тип наследования преимущественно аутосомно-доминантный, реже - рецессивный. Различают две формы несовершенного костеобразования:
1. раннюю (врожденную) - osteogenesisinperfecta
2. позднюю - osteogenesis imperfecta tarda, или ostepsathyrosis.
Первая форма несовершенного костеобразования проявляется в первые дни после рождения и характеризуется необычной ломкостью костей, встречается чаще, чем вторая, и протекает более тяжело. При этой форме дети нередко рождаются мертвыми или настолько маложизнеспособными, что вскоре умирают от присоединившихся интеркуррентных заболеваний. При врожденной форме заболевания наблюдается поражение всего скелета с деформациями конечностей, грудной клетки и черепа (рис. 1).

Рис. 1. Рентгенограмма скелета ребенка с несовершенным костеобразованием (врожденная форма).
При поздней форме заболевания дети рождаются внешне здоровыми, но позже, в возрасте 2-3 лет обнаруживается ненормальная ломкость диафизов одной или нескольких длинных трубчатых костей.
Клиническая и рентгенологическая картина заболевания не представляет каких-либо трудностей для диагностики. При врожденной форме несовершенного остеогенеза ребенок рождается с многочисленными переломами длинных трубчатых костей и ребер. При этом отмечается отставание ребенка в физическом развитии, мышечная атрофия и общее истощение. Характерными особенностями этих переломов являются очень быстрое срастание костей, а также отсутствие выраженного смещения отломков по длине при значительном искривлении за счет углового смещения. Последнее, по-видимому, зависит от слабости мышц. Следует, однако, отметить, что в некоторых случаях атрофичные истонченные кости не срастаются и возникают ложные суставы, требующие оперативного вмешательства (рис. 2).
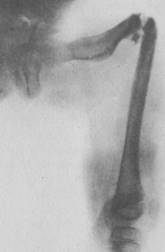
Рис. 2. Ложный сустав бедренной кости на почве несовершенного костеобразования.
Множество переломов вызывает вначале искривление, а затем и укорочение пораженных конечностей. Кости черепа и позвоночника остаются интактными. Однако форма черепа обычно изменена - он широкий и уплощенный, причем окостенение родничков происходит медленнее, чем в норме. При поздней форме количество переломов исчисляется единицами, тогда как при врожденной бывают десятки и даже сотни переломов. Кроме того, для поздней формы более характерно изолированное поражение костей нижней конечности. При этом заболевании переломы могут возникать при незначительном силовом воздействии: у детей раннего возраста - при пеленании, перекладывании с одного места на другое, у более старших – при попытке сесть, встать на ноги и др. Переломы сопровождаются болезненностью, патологической подвижностью и деформацией, припухлостью и крепитацией; встречают поднадкостничные переломы и переломы с полным смещением отломков.
При несовершенном остеогенезе наблюдается атрофия и слабость мышц, особенно при врожденной форме. Артериальная осциллография, произведенная у этих больных, показывает резкое снижение тонуса сосудов мышц[2] .
Характерными для несовершенного остеогенеза являются также и другие симптомы мезенхимной недостаточности (голубые склеры, ломкие ногти и волосы, мелкие желтые зубы, слабость капсулярно-связочного аппарата). Отклонений от нормы со стороны внутренних органов обычно не наблюдается. Нарушений фосфорно-кальциевого обмена при несовершенном остеогенезе нет. При врожденной форме несовершенного остеогенеза дети настолько отстают в физическом развитии, что они не становятся на ноги, даже не сидят, хотя психическое их развитие соответствует возрасту.
Рентгенологическая картина заболевания характерна. Диафизы костей атрофичны, порозны, костная структура местами исчезает, кортикальный слой истончен, губчатая кость имеет ячеистое строение.
При врожденной форме заболевания отмечается множество дефоркаций длинных трубчатых костей и ребер с утолщениями на месте переломов. Костномозговой канал обычно здесь склерозирован вплоть до полного его исчезновения. Возможно наличие ложных суставов, лоозеровских зон перестройки кости. Переломы при несовершенном остеогенезе отличаются развитием, как правило, большой костной мозоли, симулирующей иногда опухоль[3] .
Имеются данные, что у некоторых детей даже при отсутствии явных переломов наблюдается равномерное искривление длинных трубчатых костей. Это свидетельствует о хрупкости костей, претерпевающих микропереломы под действием тяги мышц. Замедленное окостенение теменных костей черепа определяет величину расхождения этих костей на рентгенограмме. Что касается таза и позвоночника, то они, как правило, отклонений от нормы не имеют.
Патогенетического лечения несовершенного костеобразования не существует. В связи с этим лечебные мероприятия должны быть направлены на организацию щадящего режима во избежание возможных переломов. Консервативное лечение в поликлинических условиях должно состоять в осторожной лечебной гимнастике, физиотерапии укрепляющего и стимулирующего характера (кварцевое облучение, аэро- и гелиотерапия, массаж), назначение поливитаминов, витамина Д и препаратов кальция, а также в назначении беззамковых ортопедических аппаратов с целью профилактики переломов. При свежих переломах длинных трубчатых костей необходима иммобилизация гипсовыми повязками после репозиции отломков.
Показанием к остеотомии являются значительные деформации конечностей, нарушающие их функцию. После операции назначают ортопедические аппараты. При особенно тяжелых деформациях показана сегментарная остеотомия с интрамедуллярным остеосинтезом, предложенная Ф.Р. Богдановым(1945). М.В.Волков предложил использовать костный гомотрансплантат для интрамедуллярной фиксации после остеотомии и создании «костного депо».
Солитарные и аневризмальные костные кисты, остеобластокластомы
Солитарные и аневризмальные костные кисты, остебластокластомы в большинстве случаев впервые проявляются патологическим переломом. В результате незначительной травмы в области наиболее частой локализации костных кист и остеобластокластом (проксимальный метафиз плечевой, проксимальный и дистальный метафизы бедренной и проксимальный метафиз большеберцовой костей) возникают боль, умеренная припухлость и кровоизлияние, деформация, на первый план выступает потеря функции.
Солитарные и аневризмальные костные кисты - опухолеподобный диспластический процесс, связанный с нарушением микроциркуляции крови в метафизарном отделе кости, на фоне врожденной дисплазии сосудистого русла. В отличие от остеобластокластом, костные кисты не прорастают зону росткового хряща, не распространяются на эпифиз, безболезненны и не вызывают выпота в близлежащий сустав.
Аневризмальная киста в длинных трубчатых костях, в отличие от остеобластокластомы, локализуется в диафизе или метафизе. При эксцентричном расположении аневризмальной костной кисты определяется локальное вздутие кости, истончение кортикального слоя, иногда расположение костных перекладин перпендикулярно к длиннику кисты. Аневризмальная костная киста в отличие от остеобластокластомы, в этих случаях преимущественно вытянута по длиннику кости и может иметь известковые включения[4] . При центральной аневризмальной кисте отмечается симметричное вздутие метафиза или диафиза, что не типично для остеобластокластомы.
Остеобластокластома является одной из наиболее частых опухолей костей. Заметных половых различий в заболеваемости остеобластокластомой не наблюдается. Описаны случаи семейного и наследственного заболевания.
Пораженный отрезок кости представляется асимметрично вздутым. Кортикальный слой неравномерно истончен, часто бывает волнистым, может разрушаться на большом протяжении. В месте перерыва кортикальный слой бывает разволокненным или заострен в виде «отточенного карандаша», что имитирует в ряде случаев «периостальный козырек» при остеогенной саркоме.
Опухоль, разрушая кортикальный слой, может выходить за пределы кости в виде мягкотканной тени.
Различают ячеисто-трабекулярную и литическую фазы остеобластокластомы. В первом случае определяются очаги деструкции костной ткани, как бы разделенные перегородками. Литическая фаза характеризуется наличием очага сплошной деструкции. Очаг деструкции располагается асимметрично по отношению к центральной оси кости, но увеличиваясь, может занимать весь поперечник кости. Характерно четкое ограничение очага деструкции от неповрежденной кости. Костно-мозговой канал отделен от опухоли замыкательной пластинкой.
За остеобластокластому может быть ошибочно принята монооссальная форма фиброзной остеодисплазии длинной трубчатой кости. Однако фиброзная остеодисплазия проявляется, как правило, в первом или начале второго десятилетия жизни ребенка[5] . Деформация кости проявляется в виде искривления ее, укорочения, реже удлинения, но не выраженного вздутия, имеющего место при остеобластокластоме. При фиброзной остеодисплазии патологический процесс, как правило, локализуется в метафизах и диафизах трубчатых костей. Возможно утолщение кортикального слоя (компенсаторное), наличие зон склероза вокруг очагов деструкции, что не характерно для остеобластокластомы. Кроме того, при фиброзной остеодисплазии не наблюдается присущего для остеобластокластомы выраженного болевого симптома, быстрого прогрессировать процесса с наклонностью роста в сторону сустава, прорыва кортикального слоя с выходом опухоли в мягкие ткани.
Для остеобластокластомы характерны также солитарность и изолированность поражения. Определяется вздутие кости, истончение, волнистость или разрушение кортикального слоя и четкое ограничение патологически измененного участка кости. При литической фазе превалирует разрушение кортикального слоя, при ячеисто-трабекулярной фазе - истончение и волнистость последнего.
С 1963 по 1969 г. наблюдали в стационаре 53 больных и в поликлинике 121 больного в возрасте от 5 до 15 лет (мальчиков - 109, девочек - 65). С патологическими переломами было 49 больных. Из них перелом плечевой кости в области проксимального метафиза был у 32 больных, перелом проксимального метафиза бедренной кости у 11 больных, перелом дистального метафиза бедренной кости и передом проксимального метафиза большеберцовой кости соответственно у 3 больных. Все больные с патологическим переломом трубчатых костей находились на стационарном лечении. После рентгенологического обследования установлено, что перелом произошел в области деструктивного очага - кистозная форма остеобластокластомы. Характерно, что у всех больных перелом наступил от сравнительно небольшой травмы. Перелом плечевой кости наблюдался от резкого движения руки с портфелем. Перелом нижней конечности произошел у ряда больных на занятиях по физкультуре, во время прыжков в высоту и длину, при быстром спуске по лестнице. Как правило, больные с патологическим переломом трубчатых костей жаловались на значительные боли в области перелома.
Тактика при патологическом переломе длинных трубчатых костей у больных с кистозной формой остеобластокластомы заключалась в том, что на поврежденную конечность накладывалась гипсовая повязка с соблюдением основных принципов иммобилизации конечности при переломах длинных трубчатых костей. Через 1,5-2 месяца гипсовая повязка снималась и проводился рентгенологический контроль. Если в области кисты намечались рентгенологические признаки репарации, то вновь конечность иммобилизировали гипсовой повязкой еще на 1. 5-2 месяца с последующим рентгенологическим контролем до полной репарации кистозной полости. Если на контрольных рентгенограммах выявлено, что признаков репарации нет, а, наоборот, имеется тенденция к деструкции костной ткани и увеличению кистозной полости, то больного оперировали. Оперативному лечению подвергались больные, у которых рентгенологически отмечалось прогрессирование процесса. Проводилась сегментарная или краевая резекция пораженного участка кости в пределах здоровой ткани с одномоментным замещением дефекта гомотрансплантатами по методу "вязанки хвороста", предложенному М.В. Волковым.
Наблюдения за больными в сроки от 2 до 5 лет показали, что у больных с патологическими переломами длинных трубчатых костей, у которых произошло выполнение полости кисты костной тканью, рецидива не обнаружено. У 3 больных, которым произведена резекция патологического очага с замещением дефекта гомотрансплантатами, наступил рецидив. Больные повторно оперированы. По-видимому, была допущена техническая погрешность во время операции - резекция очага деструкции была неполной.
Спешить с оперативным вмешательством не следует, так как у значительного процента больных после патологического перелома наступила репарация кистозной полости. Вначале необходимо проводить консервативное лечение с динамическим рентгенологическим контролем. Если репаративный процесс отсутствует или рентгенологически выявлено увеличение деструктивного процесса, то показано оперативное лечение - резекция патологического очага в пределах здоровых тканей с гомопластикой или аутогомопластикой.
Дефицит витаминов Д и С
Дефицит витаминов Д и С иногда сопровождается патологической хрупкостью костей.
Рахит – заболевание детей раннего возраста, при котором в связи с дефицитом витамина Д нарушены кальциево-фосфорный обмен, процессы костеобразования и минерализации костей, а также функция нервной системы и внутренних органов.
Рахит поражает младенцев в период быстрого роста в возрасте 2 мес. – 2 года с частотой 10-35% .
Возникновение рахита у детей раннего возраста связано с недостаточным поступлением в организм ребенка витаминов группы Д.
Значение питания в получении витамина Д важно в случае нарушения эндогенного синтеза активных форм витамина Д. Поэтому принципиальное значение принадлежит поступлению с едой прежде всего холекальциферола, что осуществляется через продукты животного происхождения.
Физиологические суточные потребности в витамине Д определяются, по данным ВОЗ, для детей – 400 МЕ.
Основной физиологической функцией витамина Д и его метаболитов является поддержание гомеостаза кальция и фосфора в организме, что необходимо для нормального созревания костной ткани, хода обменных и физиологических процессов. Дефицит поступления в организм солей кальция, фосфора, магния, меди, цинка, железа, кобальта и некоторых других микроэлементов, белка и отдельных аминокислот также сопровождается нарушениями фосфорно-кальциевого обмена и возникновением клинической картины рахита.
Действие на костную ткань характеризуется тремя основными эффектами:
1) торможением синтеза коллагена в активных остеобластах;
2) активацией остеолизиса остеокластами;
3) ускорением созревания клеток-предшественников остеобластов и остеокластов.
Следствием этих эффектов являются мобилизация кальция из кости (выход в кровь), обеднение матрикса протеингликанами и коллагеном.
Риск развития рахита увеличивается зимой при недостаточном уровне инсоляции. Недостаток витамина Д приводит к уменьшению кальция и всасывания фосфора, что является первопричиной деминерализации кости.
В последнее время при наблюдении с помощью электронной микроскопии за культурой костной ткани установлено существование непосредственного воздействия витамина Д3 на процессы резорбции и ремоделирования кости за счет как активации остеокластов, так и синтеза остеоцитами остеокальцита.
Избыточная продукция паратиреоидного гормона обеспецивает снижение реабсорбции фосфатов и аминокислот в почечных канальцах, а также усиленное выведение неорганического кальция из костей.
Нарушение оссификации при рахите происходит в эпифизах – рассасывание эпифизарных хрящей, нарушение эпифизарного роста костей, метафизарное разрастание неминерализированного, с нарушенными свойствами остеоида, так называемый “рахитический метафиз” и расстройства процессов обызвествления. Недостаточная минерализация костей приводит к их размягчению, следствием чего является деформация различных частей скелета. При дефиците витамина Д в организме снижается содержание кальция и фосфора в костной ткани. Матрикс кости растет, а отложение солей кальция в кости задерживается.
Даже незначительное травма или неловкое движение ребенка, болеющего рахитом, вызывают перелом. Такие переломы, как правило, происходят в нижней трети бедренной кости и на костях предплечья. Часто они бывают поднадкостничными. Жалобы на боль незначительные, и перелом нередко просматривают. Только при развитии костной мозоли и искривлении конечности выявляют бывший перелом, подтверждаемый рентгенограммой. У ребенка отмечают припухлость в области конечности, резкую болезненность при движениях и ощупывании конечности, утолщение. Иногда удается пальпировать флюктуацию под мышцами.
На рентгенограмме обнаруживают тень вокруг диафиза, которую дает кровоизлияние, а иногда – отделение эпифиза от диафиза. Отделение эпифиза, кроме того, определяют на рентгенограмме по изменению положения ядра его окостенения: тень ядра окостенения лежит не по средней линии, а смещается в ту или иную сторону от оси конечности.
Полные рахитические переломы срастаются медленно и требуют наряду с надежной иммобилизацией энергичного общего противорахитического лечения.
Реже встречают изменения в костях при дефиците витамина С.
Аскорбиновая кислота необходима для образования коллагена и белков в ходе формирования костной основы. Исследования показали, что витамин C способствует повышению минеральной плотности костной ткани, а приём антиоксидантов снижает риск перелома шейки бедра. Витамин C , кроме того, помогает организму регулировать количество цитокинов, которые производятся в большом количестве при разрушении кости.
При недостатке витамина С во второй половине первого года жизни ребенка могут возникать кровоизлияния в области эпифизарной зоны, распространяющиеся под надкостницу. Обычно кровоизлияния возникают в области верхнего и нижнего концов бедренной кости, верхнего конца большеберцовой кости, в ребрах и плечевой кости. На месте кровоизлияния костные балки разрушаются, нарушается целостность кости.
При общем лечении авитаминоза С, правильном питании, создании покоя для пораженной конечности (лейкопластырное вытяжение, гипсовая лонгета) состояние больного быстро улучшается.
Хронический остеомиелит
Остеомиелит (osteomyelitis, греч. osteon кость + myelos костный мозг + -itis) — воспаление костного мозга, обычно распространяющееся на губчатое и компактное вещество кости и надкостницу.
Возбудителем остеомиелита могут быть любые микроорганизмы, но наиболее часто — аэробные гноеродные микроорганизмы стафилококковой и стрептококковой группы, а также палочка Коха. Приблизительно у 1 /3 больных острый остеомиелитический процесс переходит в хронический.
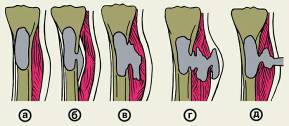
Рис. 3. Схема формирования гнойного свища при переходе острого гематогенного остеомиелита большеберцовой кости в хронический: а — абсцесс костного мозга; б — поднадкостничный абсцесс; в — межмышечная флегмона; г, д — этапы самостоятельного прорыва гноя с образованием свища.
Одновременно с воспалительно-некротическими изменениями в костной ткани происходят репаративные процессы. Хронический остеомиелит характеризуется наличием местного воспалительно-некротического очага, костной полости с гноем, атрофичными грануляциями и иногда секвестрами. В результате продолжающегося костеобразования внутренняя стенка костной полости превращается в компактное, значительно реже губчатое костное вещество. Гнойные фокусы могут иметь несколько точечных наружных отверстий, сообщающихся со свищевыми каналами в мягких тканях. При хорошо функционирующем свище периост утолщается, склерозируется. Стенки свищей покрыты грануляциями, продуцирующими раневой секрет, который скапливается в полостях, при недостаточном оттоке воспалительный процесс в мягких тканях обостряется. В период ремиссии грануляции в мягких тканях и периосте рубцуются. В рубцовых тканях возможны отложение солей кальция и развитие оссифицирующего миозита.
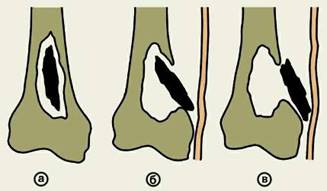
Рис. 4. Схематическое изображение вариантов расположения секвестров при остеомиелите: а — внутри костной полости; б — частично вне полости (перфорирующий секвестр); в — вне полости.
Нелеченый хронический остеомиелит тянется много лет, пока не выйдут через свищ все секвестры и на месте их не образуется новая костная ткань. Понятно, что выхождение крупных секвестров возможно крайне редко. При очень обширном омертвении кости отделение мертвой ткани от здоровой может вызвать самопроизвольный (патологический) перелом кости. Чаще всего переломы наблюдают в нижнем метафизе бедренной кости и в области ее шейки или в верхней трети плечевой кости.
Также хронический
8-09-2015, 20:10
