Характеристика лечебного учреждения
Женская консультация г. Тобольска входит в состав ЦРБ им. В.А.Филонова и оказывает амбулаторную акушерско-гинекологическую помощь женщинам г. Тобольска, а также пос. Защитино, пос. Жуковка, пос. Иртышский и Савинский Затон.
Общее количество женщин 56443, из них фертильного возраста 31420
Женская консультация расположена на двух этажах в здании городской поликлиники. Работа организована по территориальному принципу: вся площадь обслуживания разделена на 8 акушерско-гинекологических участков. Режим работы женской консультации организован с учётом максимальной доступности амбулаторной акушерско-гинекологической помощи:
-в рабочие дни приём ведётся с 8.00до 19.00
-в праздничные и выходные дни неотложная помощь обеспечивается специализированными отделениями (родильный дом или гинекология)
Структура женской консультации
Регистратура (приём врача по талону, а также самозапись по телефону на приём в удобное время)
Кабинеты участковых врачей акушеров-гинекологов
Кабинет патологии шейки матки, где проводится кольпоскопия, биопсия шейки матки, диатермокоагуляция, полипэктомия; а также диспансерное наблюдение женщин с фоновыми заболеваниями шейки матки.
Малая операционная
Кабинет по планированию семьи
Кабинет детского гинеколога
Дневной стационар на 15 коек
Организованы спец. приёмы по невынашиванию беременности, бесплодию, планированию семьи, а также приём онкологических больных и ВИЧ-инфицированных женщин.
В женской консультации ежедневно ведёт приём врач-терапевт и врач-уролог. Узкие специалисты принимают беременных женщин по талонам в выделенное для этого время в городской поликлинике.
Трижды в неделю проводятся занятия с беременными женщинами в «Школе матери» с целью проведения психопрофилактической подготовки к родам и лактации; обсуждаются вопросы контрацепции.
Еженедельно по четвергам проводится заседание консультативно-экспертной комиссии (КЭК) с разбором сложных клинических случаев.
Ежемесячно совместно с врачами родильного дома и врачами-неонатологами проводится разбор случаев перинатальной смертности.
Я веду приём на первом акушерско-гинекологическом участке, в состав которого входят следующие улицы: Алябьева, Новая, Чернышевского, Грабовского, Зелёная, Горького, Менделеева, Ленина, Декабристов, Дзержинского, Гагарина, Сакко-Ванцетти, Дальняя, Будённого, Слесарная, Семакова, Володарского, Кооперативная, 1,2,3 Трудовая, 1,2,3 Речная, Набережная Карла Маркса;
Переулки: Новый, Ленинский, Сенной, Кировский, Дзержинского, Слесарный.
Участок расположен в подгорной части города, площадь 50 кв.км. Общее количество населения 11687чел, из них женщины 6625 чел, в т.ч. фертильного возраста 2632 чел. На участке расположены школы №№ 1 и 14. Особенностью этого участка, кроме большой площади обслуживания и преимущественно частного сектора, является также и то, что (по сравнению с другими участками) велик процент неработающих женщин и социально- неблагополучных семей.
Работа на участке организована согласно приказа Минздрава России от 10.02.03 №50. Первичный приём женщин проводится по талонам, приём беременных женщин и повторный приём гинекологических больных – по записи в специально выделенное время.
Всем родившим женщинам, не состоявшим на учёте, а также с отягощённым акушерско-гинекологическим анамнезом (самопроизвольный выкидыш, замершая беременность, гестозы, кесарево сечение) в обязательном порядке проводится патронаж на дому с последующим целевым диспансерным наблюдением и обеспечением надёжными методами контрацепции.
По графику, составленному зав. женской консультацией, веду цикл занятий в «Школе матери» по психопрофилактической подготовке к родам, особенностям течения беременности и родов, обезболиванию в родах, подготовка и поддержание лактации, контрацепции.
Также по совмещению (после основного рабочего времени) работаю врачом УЗИ. Провожу исследование беременных женщин в скрининговые сроки на предмет выявления хромосомных маркеров, врождённых пороков развития плода, патологии плаценты и пуповины; доплерометрия сосудов матки и пуповины; осмотр гинекологических больных трансабдоминальным и трансвагинальным датчиком
Моя работа представлена в виде таблиц и диаграмм, в которых отражены качественные показатели за период 2001-2003гг., а также, для сравнения, показатели по женской консультации.
Основные показатели работы 1 участка по беременным женщинам
| 2001г. | 2002г. | 2003г. | ||||
| % | % | % | ||||
| Остаток | 61 | 79 | 66 | |||
| Взято всего | 146 | 187 | 200 | |||
| Первичные | 126 | 160 | 173 | |||
| Из них до 12 недель | 77 | 53% | 105 | 56% | 122 | 61% |
| Более 28 недель | 10 | 6,9% | 15 | 9,3% | 13 | 6,5% |
| Первобеременные | 49 | 33,6% | 46 | 24,5% | 64 | 32% |
| Из других городов | 8 | 12 | 7 | |||
| Из других участков | 8 | 15 | 10 | |||
| Родило всего | 149 | 186 | 189 | |||
| Из них не наблюдались | 21 | 14% | 20 | 10,8% | 16 | 8,5% |
| По возрасту | ||||||
| До 14 лет | ||||||
| 15-19 лет | 23 | 15,4% | 27 | 14,5% | 28 | 14,8% |
| 20-29 лет | 106 | 71% | 122 | 65,6% | 125 | 66,1% |
| 30-39 лет | 20 | 13,4% | 36 | 19,3% | 35 | 18,5% |
| 40-44 года | 1 | 0,53% | 1 | 0,53% | ||
| 45-49 лет | ||||||
| Роды в срок | 140 | 94% | 175 | 94,1% | 180 | 95,2% |
| Преждевременные | 9 | 6% | 10 | 5,3% | 9 | 4,7% |
| Запоздалые | 1 | 0,53% | ||||
| Из взятых на учёт | 36 | 24,6% | 34 | 18,2% | 27 | 13,5% |
| В т.ч. самопроизв. аборт | 4 | 2,7% | 11 | 5,8% | 10 | 5,0% |
| Аборты по мед. показ. | 2 | 1,3% | 3 | 1,6% | 4 | 2% |
| Аборты по соц. показ. | 7 | 4,7% | 1 | 0,5% | ||
| Выбывшие в др.города | 16 | 11 | 6 | |||
| Выбывшие на др.участки | 7 | 8 | 7 | |||
| Остаток на конец года | 79 | 66 | 66 | |||
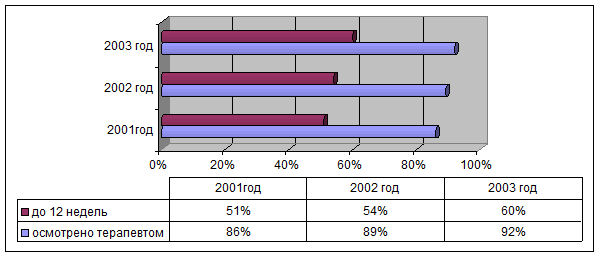
| Осмотрено терапевтом | 128 | 86% | 166 | 89,2% | 173 | 91,5% |
| Из них до 12 нед. | 74 | 51% | 103 | 54% | 120 | 60% |
| Осложнения во время беременности | 78 | 52,3% | 87 | 46,7% | 84 | 44,4% |
| Токсикозы 1 пол.беремен. | 18 | 12% | 21 | 11,3% | 17 | 9% |
| На 1000 родов | 123,0 | 112,9 | 90,1 | |||
| Токсикозы 2 пол.беремен | 60 | 41% | 66 | 35,4% | 67 | 35,4% |
| Отёчная форма. | 12 | 8,21% | 15 | 8,06% | 16 | 8,5% |
| Гестоз 1 | 14 | 9,6% | 11 | 5,9% | 13 | 6,9% |
| 2 | ||||||
| 3 | ||||||
| На 1000 родов | 95,8 | 59,1 | 68,7 | |||
| Сочетанный гестоз | 34 | 23,2% | 40 | 21,5% | 38 | 20,1% |
| На 1000 родов | 232,8 | 215,0 | 201,0 | |||
| Преэклампсия, эклампсия | 1 | 0,7% | ||||
| На 1000 родов | 6,84 | |||||
| Экстрагенит.пат. во время беременности | 146 | 100% | 196 | 105,3% | 226 | 118% |
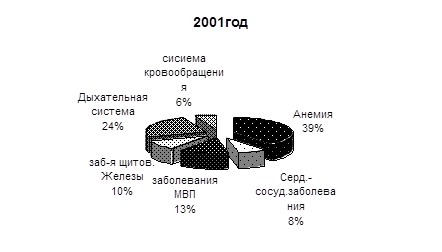
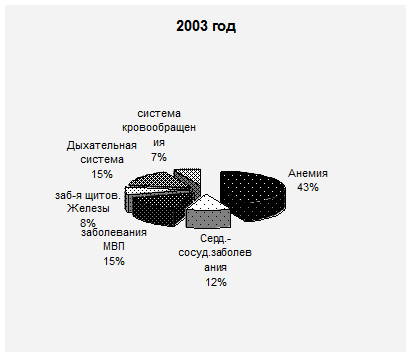
| Серд.-сосуд.заболевания | 12 | 8,2% | 14 | 7,5% | 24 | 12,6% |
| Анемии | 61 | 41,8% | 84 | 45,1% | 109 | 57,7% |
| Заб. мочеполовой с-мы | 21 | 14,3% | 36 | 19,3% | 30 | 15,8% |
| Из них пиелонефрит | 16 | 10,9% | 22 | 11,8% | 25 | 13,2% |
| Заб. щитов железы | 16 | 10,9% | 20 | 10,7% | 17 | 8,9% |
| Заб.дых системы | 26 | 17,8% | 37 | 19,8% | 31 | 16,4% |
| Сахарный диабет | 1 | 0,07% | ||||
| Болезни сист.кровообращ | 9 | 6,1% | 5 | 2,6% | 14 | 7,4% |
| Из них варикоз.болезнь | 6 | 4,1% | 5 | 2,7% | 11 | 5,8% |
| RH-конфликт | 1 | 0,07% | ||||
| RH-негативизм | 16 | 11% | 18 | 9,7% | 19 | 10,1% |
| Угроза прерыв. берем-ти | 39 | 26,7% | 42 | 22,6% | 46 | 24,4% |
| Аномалии развития плода | 1 | 0,53% | ||||
| Материнская смертность | ||||||
| Оперативное родоразрешение | 28 | 19,1% | 30 | 16,1% | 32 | 16,9% |
| Кесарево сечение | 26 | 17,8% | 21 | 11,3% | 30 | 15,9% |
| Плодоразрушающие опер | ||||||
| Ручное обслед.пол.матки | 1 | 0,07% | 7 | 3,8% | 2 | 1,1% |
| Акушерские щипцы | 1 | 0,07% | 2 | 1,1% | ||
| Осложнения в родах | 45 | 30,8% | 45 | 30,8% | 25 | 13,2% |
| Аномалии род.деятельн. | 39 | 26,4% | 38 | 20,4% | 23 | 12,1% |
| Предлеж. плаценты | 1 | 0,07% | ||||
| ПОНРП | 3 | 2,1% | 3 | 1,6% | 2 | 1,1% |
| Гипотоническое кровотечение | 2 | 1,4% | 3 | 1,6% | 2 | 1,1% |
| Перинатальная смертность(родившихся мёртвыми и умерших в первые 6 дней на 1000 родившихся живыми и мёртвыми) | 1 | 0,68% 6,84 |
1 | 0,54% 5,4 |
2 | 1,1% 10,5 |
| Мертворожденные | 1 | 1 | 2 | |||
| Антенатальная | 1 | 1 | 2 | |||
| Интранатальная | ||||||
| Ранняя неонатальная | ||||||
Анализ работы с беременными женщинами за 2001-2002-2003гг.
Анализируя результаты работы с беременными женщинами, можно сделать следующие выводы:
1. За 2001-2003 года прослеживается отчётливая тенденция к увеличению количества родов (146-200). Это, несомненно, связано с некоторой стабилизацией социально-экономического положения в стране, а также увеличением количества повторнородящих в возрасте 30-39 лет, которые не реализовали детородную функцию в период 90-х годов. С другой стороны снизился процент первобеременных женщин, встающих на учёт по беременности (33,6%-32%).
Количество женщин с ранней явкой на учёт по беременности за отчётный период увеличился с 53% до 61%. Процент беременных женщин, взятых на учёт в сроке 28 и более недель, остаётся примерно на одном уровне и составляет 6,9%-9,3%-6,5%. В большинстве случаев эта ситуация связана с социальным неблагополучием обслуживаемого населения.
Доля женщин, закончивших беременность родами и не состоявших на учёте, за истекшие три года уменьшилась с 14% до 8,5%. В подавляющем большинстве случаев это женщины с низким прожиточным уровнем, женщины без гражданства и документов и повторнородившие женщины, которые в течение предыдущих беременностей также не состояли на учёте и благополучно родили.
2. Количество преждевременных родов снизилось с 6% до 4,7%. Этого удалось достичь благодаря введению программы по невынашиванию беременности, которая предусматривает этиотропное лечение угрозы прерывания, коррекцию нейроэндокринных нарушений с ранних сроков беременности, расширение возможности обследования и лечения ЗППП, а также появлению и широкому применению новых лекарственных препаратов в удобной таблетированной форме.
3. Все женщины, состоявшие на учёте по беременности, осмотрены терапевтом. Но, учитывая наличие женщин, не наблюдавшихся во время беременности, этот показатель составляет 86%-89,2%-91,5%. Процент женщин, осмотренных терапевтом до 12 недель, увеличился с 51% до 60%.
Безусловно, этот показатель ниже общепринятого, но увеличение в процентном соотношении составляет 9%. Ниже представлена диаграмма с динамикой процента женщин, осмотренных врачом-терапевтом во время беременности.
Процент женщин, осмотренных врачом терапевтом
 |
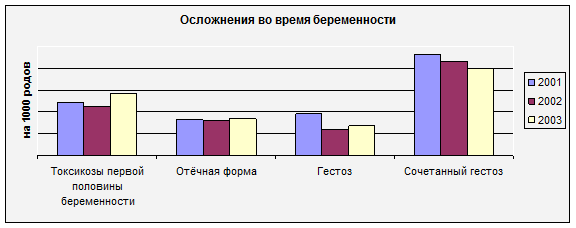
4. При анализе структуры осложнений во время беременности обращает на себя внимание снижение общего количества токсикозов первой и второй половины беременности:
- ранние токсикозы 123-112,9-90,1 на 1000 родов
- гестозы 95,8-59,1-68,7 на 1000 родов
-сочетанный гестоз 232,8-215,0-201,0 на 1000 родов
Я считаю, что это связано с внедрением в повседневную работу программы ведения беременных группы риска по гестозу и единых параметров доклинической лабораторной диагностики позднего гестоза. Всем беременным женщинам с факторами риска по развитию гестоза с 15-16 недель назначаются препараты из группы антиоксидантов, дезагрегантов, мембраностабилизаторов прерывистыми курсами. При появлении признаков прегестоза все беременные были пролечены в условиях дневного стационара, а при развитии гестоза – в отделении патологии беременных родильного дома. За отчётный период снизился процент тяжёлых форм гестозов – 1 случай преэклампсии в 2001году.
В структуре осложнений преобладают сочетанные гестозы, что связано с наличием у беременных женщин экстрагенитальной патологии, причём зачастую у одной женщины может быть несколько заболеваний.
 |
5. Выявление экстрагенитальной патологии во время беременности за 2001-2002-2003гг. увеличилось со 100% до 118%. В структуре заболеваний все три года на первом месте находится анемия; увеличилось количество заболеваний мочевыводящих путей (преимущественно за счёт пиелонефрита), болезней системы кровообращения.
Ниже представлены диаграммы структурного соотношения выявленной экстрагенитальной патологии.
 |
|||
 |
|||
 |
|||
6. За период с 2001 по 2003 год снизилось количество случаев оперативного родоразрешения 19,1% до 16,9%, а также случаев осложнений в родах с 30,8% до 13,8%
7. Перинатальная смертность за 3 года повысилась с 6,84‰ до 10,5‰, но, несмотря на высокую концентрацию социально-неблагополучных женщин среди обслуживаемого населения, этот показатель практически равен областному показателю. Все случаи разобраны, ниже будут представлены краткие протоколы разборов.
При анализе перинатальных потерь в сроке до 28 нед (из взятых на учёт по беременности) можно отметить снижение абортов по социальным показаниям, что объясняется введением в действие приказа МЗ РФ № 485 от 13 июня 2003 года, где существенно ограничены показания к прерыванию беременности по социальным показаниям.
Сравнивая показатели по моему участку с показателями по женской консультации за 2001-2002-2003 гг., можно сделать следующие выводы:
1. Количество женщин с ранней явкой на учёт по беременности
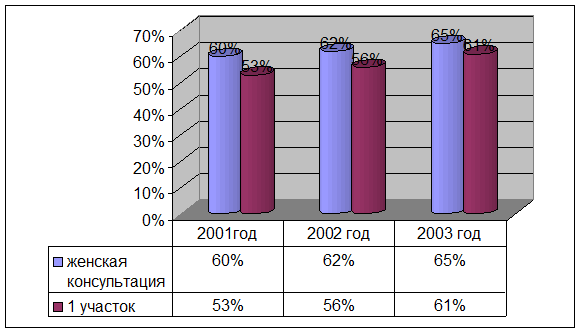 |
Из этой таблицы видно, что процент женщин с ранней явкой на моём участке ниже, чем по женской консультации, но это можно объяснить большей концентрацией неработающих и социально неблагополучных женщин, чем в среднем по городу.
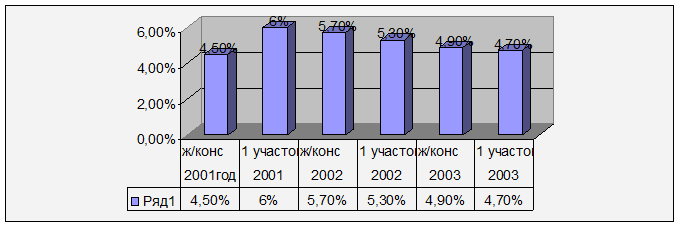 2. Преждевременные роды
2. Преждевременные роды
Процент преждевременных родов по 1 участку превышает показатели женской консультации только в 2001 году; за остальные годы этот показатель не только ниже данных по женской консультации, но и отмечается снижение по сравнению с 2001 годом на 1,3%
3. Перинатальная смертность (число родившихся мёртвыми и умерших в первые 6 дней на 1000 родившихся живыми и мёртвыми)
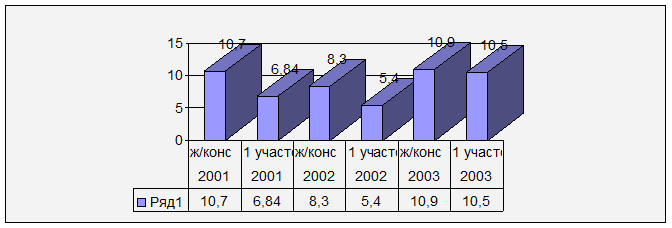
Уровень перинатальной и материнской смертности является основным интегрированным показателем, характеризующим эффективность охраны здоровья и качество оказания медицинской помощи женщинам и детям.
При анализе представленной таблицы видно, что показатели перинатальной смертности на моём участке в 2001 и 2002 году ниже, чем по женской консультации, а в 2003 году практически равнозначны с показателями женской консультации. Следует отметить, что показатели перинатальной смертности по Тюменской области за 2003 год лишь незначительно ниже (9,2‰). К сожалению, данные по РФ доступны только за 2001 год, и можно отметить, что эти показатели выше данных по женской консультации и моему участку (12,9‰ по РФ; 10,7‰ по женской консультации и 6,84‰ по 1 участку)
4.Структура перинатальной смертности
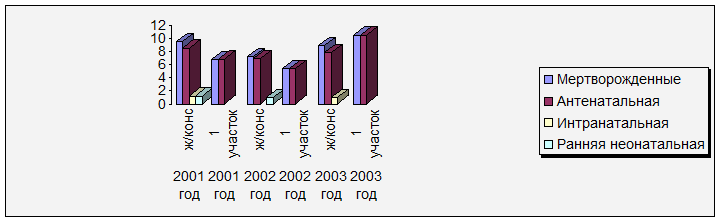
Из представленной таблицы видно, что за все 3 отчётных года в структуре перинатальной смертности по 1 участку преобладает мертворождение (антенатальная гибель плода), что, безусловно, дает повод к размышлению и необходимости в последующем обратить более пристальное внимание на эту проблему.
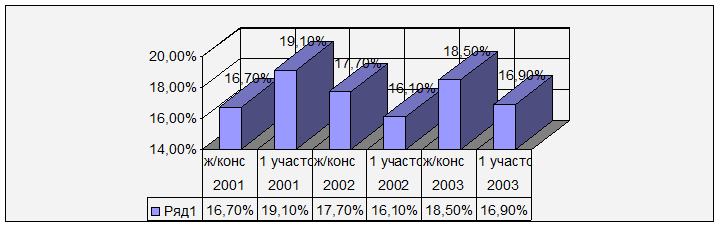 5. Оперативное родоразрешение
5. Оперативное родоразрешение
Сравнивая эти показатели, можно увидеть, что процент оперативного родоразрешения по 1 участку несколько ниже, чем по женской консультации, за исключением 2001 года, а также отмечается некоторое снижение показателей за 2002 и 2003 год по сравнению с 2001 годом. Это стало возможным за счёт снижения случаев наложения акушерских щипцов и отсутствия плодоразрушающих операций. Количество кесарева сечения в течение этих лет также несколько снизился, но в перспективе трудно ожидать дальнейшего снижения этого показателя, поскольку частота повторного абдоминального родоразрешения с рубцом на матке остается на высоком уровне.
Протоколы разбора случаев перинатальной смертности.
2002 год
Минова Наталья Михайловна, 18 лет
Брак не зарегистрирован; не работает
Менархе с 13 лет, сразу регулярно, по 3-5 дней, через 30 дней. Половая жизнь с 16 лет, беременность первая. Гинекологические заболевания отрицает. Соматические заболевания: простудные, спленэктомия в детстве (5 лет) по поводу травмы.
Группа крови 0(1) Rh(-) отрицательный.
Первая явка в женскую консультацию в 18-19 нед., направлена в отделение патологии с DS: Беременность 18-19 нед. Угроза прерывания. В отделении патологии находилась 4 дня, ушла самовольно. Патронаж на дому – со слов родственников, женщина уехала в деревню к родственникам мужа. Следующая явка в 33-34 нед, осмотр совместно с зав. женской консультацией. При осмотре: общее состояние удовлетворительное, АД 130/90 130/80, стопы пастозные. ВДМ 29 см, шевеление ощущает. Рекомендована госпитализация в ОПБ, женщина категорически отказалась. Амбулаторно назначено дообследование, лечение гестоза, СЗРП и хронической фетоплацентарной недостаточности. На приём приходила нерегулярно, дважды осмотрена с заведующей женской консультации. От госпитализации в отделение патологии беременных категорически отказывалась, несмотря на проведенные беседы в присутствии мужа. За время наблюдения было выполнено 10 патронажей на дому, 9 вызова на приём по телефону.
7.04.2001 года поступила в родильный дом с жалобами на боли внизу живота и отсутствие шевеления ребёнка в течение 3 дней. С DS: Беременность 42 недели, головное предлежание. 1 период родов. Антенатальная гибель плода. Сочетанный гестоз на фоне анемии средней степени тяжести. Rh-отрицательный тип крови. Родоразрешилась через 6 часов мёртвым мальчиком 2550гр, рост 46 см.
Патологоанатомический диагноз: Антенатальная асфиксия плода Мацерация плода. Аутолиз внутренних органов. Пороков развития нет
Вывод: по женской консультации замечаний нет, явное противодействие женщины. Случай условно-предотвратим.
По родильному дому: замечаний нет; случай непредотвратим.
2003 год
Елизарова Светлана Николаевна, 30 лет. Брак расторгнут, работает в ЧП Симонова, продавец
Менархе в 12 лет, сразу регулярно, по 5-6 дней, через 26-28 дней, безболезненные. Половая жизнь с 17 лет.1 беременность в 1990 году закончилась срочными родами, мальчик 3600. Ребёнок умер в 4,5 мес., причину смерти выяснить не удалось (женщина не представила никаких документов). С 1991 по 2002 год 3 мини-аборта, без осложнений.
Гинекологические заболевания: эрозия шейки матки, Д-коагуляция в 1996 году.
Соматические заболевания: анемия, хронический бронхит, стойкая ремиссия.
Группа крови В(111),Rh положительный
Течение беременности: до 12 нед перенесла ОРЗ; «Д» учёт по беременности в 13-14 недель. Обследована на ЗППП (трихомониаз, гонорею, ЦМВ, хламидии, микоплазмоз, уреаплазмоз), все результаты отрицательные. В 17-18 нед сдала кровь на АФП, ХГЧ – АФП ниже нормы. Осмотрена врачом генетиком в ЦПС г. Тюмень, заключение: риск по хромосомной патологии общепопуляционный.
УЗИ 14 нед – без патологии
УЗИ 23 недели (в ЦПС) без патологии
Осмотрена врачом терапевтом DS: анемия лёгкой степени
Врач эндокринолог – данных за эндокринную патологию нет
В течение всей беременности получала прерывистыми курсами лечение фетоплацентарной недостаточности, антианемическую терапию. Учитывая неясный генез смерти ребёнка в анамнезе, с 28 недель получала иммуномодулирующую терапию.
УЗИ в 34-35 недели – умеренное многоводие.
29.04.2002 года на приёме при осмотре выявлена повышенная возбудимость матки, женщина с DS:Беременность 35 недель. Крайне отягощённый акушерско-гинеколгический анамнез. Головное предлежание. Угроза преждевременных родов. Умеренное многоводие. Анемия 1 степени, направлена в отделение патологии беременных. 30.04.2002 года поступила в ОПБ, получала сохраняющую терапию, лечение фетоплацентарной недостаточности. КМ в течение 5 дней 8 и 9 баллов. 6.05.2002 года женщина пожаловалась на плохое шевеление плода. При осмотре УЗИ – антенатальная гибель плода. Назначен гормональный фон, и 9.05.2002 года родился мёртвый плод весом 3250, рост 55 см, без видимых пороков развития. Послед – без видимой патологии
Гистология: Зрелая плацента с признаками базального и париетального децидуита.
Патологоанатомический диагноз: Антенатальная асфиксия плода, связанная с внутриутробным инфицированием (межуточный миокардит, нефрит, гепатит)
Вывод: замечаний по ведению женщины в женской консультации и родильном доме нет. Случай условно-предотвратим.
Рахмангулова Эльза Николаевна, 19 лет
Брак зарегистрирован, не работает
Жительница города Тобольска, но на начало беременности проживала в Башкортостане, где в 16 недель и была взята на учёт. Последняя явка в 19 недель, после чего женщина вновь переезжает в город Тобольск, где в 26 недель взята на учёт в женской консультации.
Из анамнеза: менархе в 13 лет, менструальный цикл регулярный через 1 год, по 5 дней, через 30 дней, безболезненно. Половая жизнь с 18 лет, беременность первая.
Наследственность не отягощена (со слов) Гинекологические заболевания отрицает. Соматические заболевания: простудные
Группа крови А(11) Rh (+) положительный
При взятии на учёт выявлена анемия средней степени Hb 82 гл, Ht 28% Назначена антианемическая терапия, профилактика фетоплацентарной недостаточности и гестоза. Через 3 недели Hb 100 г/л, Ht 32%, данные коагулограммы в норме.
От обследования на ЗППП женщина отказалась, мазки на микрофлору 2 степени чистоты.
УЗИ в 18 недель – без патологии
УЗИ в 33-34 недели – гипоплазия плаценты
4.09.2003 года направлена в дневной стационар отделения патологии беременных с DS: Беременность 34 недели Головное предлежание Хроническая фетоплацентарная недостаточность. Анемия лёгкой степени.
Общая прибавка веса за беременность составила 6 кг. АД в динамике 110/70-120/80 мм.рт.ст. Женщина не прошла гормональный скрининг, поскольку на учёт в городе Тобольске встала в 26 недель
10.09.2003г женщина поступила в род.дом по скорой помощи с жалобами на боли внизу живота и кровянистые выделения из половых путей в течение 30 минут. В условиях развёрнутой операционной осмотрена, и через 20 минут родоразрешена оперативным путём
DS: Беременность 34 недели. ПОНРП. Анемия средней степени. Нижнесрединная лапаротомия. Кесарево сечение в нижнем сегменте матки поперечным разрезом. Полная отслойка нормально расположенной плаценты. Антенатальная гибель плода
Признаков матки Кювелера нет, показатели гемостаза в норме; поэтому объём операции не был расширен.
Патологоанатомический диагноз: антенатальная асфиксия плода, связанная с острым нарушением плодово-плацентарного кровотока, отслойкой плаценты
Гистология последа: зрелая гипоплазированная плацента с частично компенсированной плацентарной недостаточностью без воспаления.
Выводы: причина отслойки – нарушение маточно-плацентарного кровотока, анемия средней степени
Случай на уровне ж/консультации и род.дома непредотвратим
Планирование семьи
Контрацепция
Сохранение здоровья женщины и обеспечение безопасного материнства – основная задача современной медицины. Одним из путей её решения является профилактика незапланированной беременности. В таблице представлены показатели по различным видам контрацепции у женщин 1 участка
| 2001 год | 2002 год | 2003 год | |
| Всего женщин на участке | 6625 | 6625 | 6625 |
| В т.ч. фертильного
8-09-2015, 20:21 Разделы сайта |
