и дофаминергические препараты
Дофамин – биогенный амин, образующийся из L-тирозина. Он является предшественником норадреналина. Как нейромедиатор он играет важную роль в деятельности центральной и периферической нервной системы. С влиянием на дофаминергические процессы мозга связан механизм действия ряда нейротропных, в том числе психотропных, препаратов (типа Средства для лечения паркинсонизма, Психотропные препараты, Апоморфин).
Идентифицированы разные подтипы дофаминовых рецепторов: Дь Д2 (возможно, и другие – до Д5 -рецепторов)1 .
Через Д1 – рецепторы опосредовано стимулирующее действие дофамина на активность аденилатциклазы и на образование циклического АМФ; Д2-рецепторы с этим эффектами не связаны. Некоторые фармакологические вещества являются в той или иной мере селективными агонистами разных Д-рецепторов.
Дофамин является в большей мере агонистом Дг-рецепторов (в больших концентрациях он является также агонистом Д1-рецепторов). В последнее время получены селективные агонисты Д2 -рецепторов в ряду производных алкалоидов спорыньи.
Антагонистами Д2~рецепторов являются ряд нейролептиков, а также метоклопрамид и домперидон.
Предложены также для применения в медицинской практике некоторые другие препараты, влияющие на дофаминергические процессы.
1. ДОФАМИН ( Dophaminum , Dofaminum )
2 – (3,4 – Диоксифенил) – этиламин, или окситирамин:
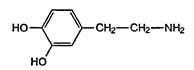
СИНОНИМЫ: Допамин, Допмин, Aprical, Cardiosteril, Dopamex, Dopamine , Dophan, Dopmin, Dynatra, Hydroxy-tyramin, Intropin, Revivan.
Для применения в качестве лекарственного средства дофамин получают синтетическим путем.
По химической структуре дофамин является катехоламином и обладает рядом фармакологических свойств, характерных для адренергических веществ. Он оказывает специфическое влияние на дофаминовые рецепторы, для которых является эндогенным лигандом, однако в больших дозах он стимулирует также α- и β-адренорецепторы. Влияние на адренорецепторы связано со способностью дофамина высвобождать норадреналин из гранулярных (пресинаптических) депо, т.е. оказывать непрямое адреномиметическое действие.
Под влиянием дофамина происходит увеличение сопротивления периферических сосудов (менее сильное, чем под влиянием норадреналина) и повышение систолического артериального давления (результат стимуляции α-адренорецепторов); усиливаются сердечные сокращения (результат стимуляции β-адренорецепторов), увеличивается сердечный выброс. Частота сердечных сокращений меняется относительно мало. Потребность миокарда в кислороде повышается, однако в результате увеличения коронарного кровотока обеспечивается повышенная доставка кислорода.
Вследствие специфического связывания с дофаминовыми рецепторами почек дофамин уменьшает сопротивление почечных сосудов, увеличивает в них кровоток и почечную фильтрацию. Наряду с этим повышается натрийурез; происходит также расширение мезентериальных сосудов. Этим действием на почечные и мезентериальные сосуды дофамин отличается от других катехоламинов (норадреналина, адреналина и др.). Однако в больших дозах (при введении людям в дозах, превышающих 15 мкг/кг в минуту) дофамин может вызывать сужение почечных сосудов.
Дофамин ингибирует также синтез альдостерона.
Фармакологические эффекты дофамина проявляются при его внутривенном введении; при введении в желудок он плохо всасывается. В связи с тем, что он быстро разлагается, основным способом его применения является медленная капельная инфузия.
Через гематоэнцефалический барьер дофамин не проникает и при введении в вену не оказывает влияния на ЦНС (см. Средства для лечения паркинсонизма).
Показаниями к применению дофамина являются шоковые состояния различной этиологии: кардиогенный, травматический, эндотоксический, послеоперационный, гиповолемический шок и др. В связи с меньшим влиянием на периферическое сосудистое сопротивление, увеличением почечного кровотока и кровотока в других внутренних органах, меньшим хронотропным эффектом и другими особенностями дофамин считают в этих случаях более показанным, чем норадреналин и другие катехоламины. Применяют также дофамин для улучшения гемодинамики при острой сердечной и сосудистой недостаточности, развивающейся при различных патологических состояниях.
Вводят дофамин внутривенно капельно; 25 или 200 мг (0,5% или 4% раствор) препарата разводят соответственно в 125 или 400 мл 5% раствора глюкозы или изотонического раствора натрия хлорида4 (содержание дофамина в 1 мл составляет соответственно 200 или 500 мкг).
Начальная скорость введения составляет 1–5 мкг/кг в минуту (2–10 капель 0,05% раствора). При необходимости скорость введения увеличивают до 10–25 мкг/кг в минуту (в среднем 18 мкг/кг в минуту). Инфузию производят непрерывно в течение от 2–3 ч до 1–4 дней. Суточная доза достигает 400–800 мг.
Действие препарата наступает быстро и прекращается через 5–10 мин после окончания введения.
Оптимальную дозу необходимо в каждом отдельном случае подбирать под постоянным контролем гемодинамики и ЭКГ. Необходимо учитывать, что превышение оптимальных доз дофамина может привести к значительному возрастанию работы сердца, что может усилить локальную и общую ишемию и отрицательно сказаться на функциональном состоянии ишемизированного миокарда. Большие дозы дофамина могут вызвать тахикардию и аритмии, почечную вазоконстрикцию. Уменьшение диуреза без гипотензии указывает на необходимость снижения дозы. При развитии аритмий целесообразно применение антиаритмических средств (ли-докаина и др.).
При гиповолемическом шоке следует сочетать применение дофамина с введением плазмы или плазмозаме-щающих препаратов (или крови).
ФОРМА ВЫПУСКА: 0,5% или 4% раствор в ампулах по 5 мл (25 или 200 мг).
ХРАНЕНИЕ: СПИСОК Б.
2. ИБОПАМИН ( Ibopamine )
4 – [2 – (Метиламино) этил] – 0-фенилендиизобутират:
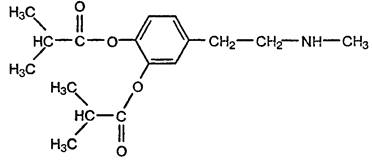
СИНОНИМЫ: Эскандин, Escandin. По структуре и фармакологическим свойствам близок к дофамину. Эффективен при приеме внутрь.
Применяется как кардиотоническое средство при хронической сердечной недостаточности.
Принимают (за 1 ч до еды) в дозе 0,05–0,2 г 2–3 раза в день.
Возможные побочные явления: тошнота, диспепсия, тахикардия, гипергликемия (при больших дозах).
Противопоказания: желудочковые аритмии, феохромоцитома, беременность, кормление грудью. Не рекомендуется одновременное применение с амиодароном (кордароном).
ФОРМА ВЫПУСКА: таблетки по 0,05 и 0,1 г.
Примечание. Препарат относительно новый (вошел в медицинскую практику в 1980-х годах), нуждается в дальнейшем накоплении опыта применения. Нет достаточного опыта применения у детей.
3. БРОМОКРИПТИН ( Bromocriptine )*.
2-Бром-а-эргокриптин:
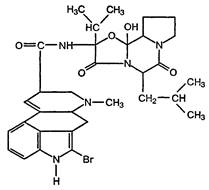
Выпускается в виде мезилата (метансульфоната).
СИНОНИМЫ: Абергин, Бромкриптин, Бромэргон, Лактодел, Парлодел, Серокриптин, Abergin, Bromergon, Bromocriptinummesilat, Lactodel, Parlodel, Pravidel, Sero-criptine.
Бромокриптин – полусинтетическое производное алкалоида спорыньи – эргокриптина.
Является специфическим агонистом дофаминовых рецепторов (главным образом типа Д2 ).
Препарат активно влияет на кругооборот дофамина и норадреналина в ЦНС, уменьшает выделение серотонина.
В связи со стимулирующим действием на дофаминовые рецепторы гипоталамуса бромокриптин оказывает характерное тормозящее влияние на секрецию гормонов передней доли гипофиза, особенно пролак-тина и соматотропина. Эндогенный дофамин является физиологическим ингибитором секреции этих гормонов.
Синтеза пролактина бромокриптин не нарушает. Тормозящее влияние на секрецию гормона снимается блокаторами дофаминовых рецепторов (например, аминазином).
Бромокриптин (как и апоморфин, являющийся стимулятором Дг-рецепторов) оказывает рвотное действие, снижает температуру тела, уменьшает акинезию, вызванную резерпином, тетрабеназином, фенотиазиновы-ми нейролептиками. Препарат оказывает гипотензивное действие, связанное с влиянием на ЦНС, симпатические нервные окончания и гладкую мускулатуру сосудов. Снижает содержание в крови катехоламинов.
В отличие от эргометрина, метилэргометрина и других аналогичных препаратов спорыньи (см.) он не оказывает «маточного» (окситоцического) действия. Наоборот, он угнетает сокращения матки, вызванные метилэргометрином.
Препарат всасывается быстро. Пик концентрации в плазме крови наблюдается через 2–3 ч после приема внутрь. Выделяется в основном с калом, в небольших количествах с мочой.
Бромокриптин нашел применение в акушерской и гинекологической практике. В акушерстве препарат применяют для подавления послеродовой лактации, когда она противопоказана (тяжелые заболевания матери, преждевременное родоразрешение, гибель новорожденного и др.). Применение препарата предупреждает лактацию, нагрубание молочных желез и развитие лактационного мастита, восстанавливает функцию яичников.
Назначают препарат внутрь (во время еды) по 0,0025 мг (1 таблетка) 2 раза в день в течение 10–17 дней. При необходимости лечение может быть продолжено. Преждевременная отмена препарата может привести к возобновлению лактации.
Наряду с прекращением лактации, бромокриптин вызывает восстановление менструального цикла и способствует наступлению беременности у женщин с гиперпролактиновой аменореей.
В гинекологической практикехфи синдроме галактореи – аменореи, развившемся после родов, при нарушении функции яичников и бесплодии, обусловленных гиперпролактинемией, и при других заболеваниях назначают по 0,00125 г. (1 /2 таблетки) 2–3 раза в день, при необходимости по 0,0025 г. (1 таблетка) 2–4 раза в день. Курс лечения 3–6 мес.
Бромокриптин применяют также при галакторее, индуцированной приемом нейролептиков (см.) и других лекарственных средств (противозачаточных пероральных препаратов и др.).
Используют также препарат при лечении акромегалии и болезни Иценко–Кушинга.
При болезни Иценко–Кушинга принимают в первые дни по 0,0075 г. (3 таблетки) в день, затем дозу
уменьшают до 0,005–0,0025 (2–1 таблетка) вдень. Через 2–3 нед назначают поддерживающую терапию – по 0,0025 г. (1 таблетка) 1 раз в день. Курс лечения 6– 8 мес.
При акромегалии назначают по 0,005–0,01 г. (5 – 10 мг) в день. При необходимости увеличивают суточную дозу до 0,04–0,06 г.
В связи с агонистическим действием на Д2-рецепторы бромокриптин предложен также для применения при паркинсонизме (см. Средства для лечения паркинсонизма). Эффект выражен, однако, в умеренной степени и наблюдается при применении относительно больших доз (0,03–0,04 г. и более в сутки).
При применении бромокриптина в правильно подобранных дозах он обычно хорошо переносится.
Возможные побочные реакции: тошнота, иногда рвота, запоры, снижение артериального давления (ортостатическая гипотензия), побеление пальцев рук и ног при охлаждении. В начале лечения возможны головная боль, набухание слизистых оболочек.
Препарат противопоказан при гипотензии, после недавно перенесенного инфаркта миокарда, при выраженных нарушениях ритма сердца, при спастических состояниях периферических сосудов, заболеваниях желудочно-кишечного тракта, психических заболеваниях.
Препарат оказывает седативный эффект. Его не должны принимать во время работы лица, профессия которых требует быстрой физической и психической реакции (операторы, водители и др.).
Не следует назначать бромокриптин в первые 3 мес беременности.
Женщины, принимающие препарат, должны находиться под наблюдением гинеколога. При лечении бромокриптином (парлоделом) не допускается применение пероральных контрацептивов.
Во время лечения бромокриптином нельзя принимать алкогольные напитки, ингибиторы МАО (см. Антидепрессанты – ингибиторы МАО) и препараты, угнетающие функции ЦНС.
ФОРМЫ ВЫПУСКА: таблетки по 0,0025 г. (2,5 мг); капсулы по 0,005 или 0,01 г. (5 или 10 мг).
ХРАНЕНИЕ: СПИСОК Б.
8-09-2015, 22:03
