Историческая справка
· 1981 год — Сообщения Центра по контролю и профилактике болезней (англ. CentersforDiseaseControlandPrevention, CDC) США, о 5 случаях пневмоцистной пневмонии и 28 случаях саркомы Капоши. Все заболевшие — мужчины, практиковавшие гомосексуальные сношения. Новая болезнь получила название GRIDS (Gay-related immune deficiency)
· 1983 г. — французские ученые под руководством Люка Монтанье в Институте Пастера из лимфатических узлов больного мужчины выделили вирус, который был ими назван «вирусом, ассоциированным с лимфаденопатией» (англ. lymphadenopathy-associated virus LAV).
· 1984 — американские ученые во главе с Робертом К. Галло из крови больных выделили возбудитель заболевания и назвали его «Т-лимфотропный вирус человека, тип III» (англ. Human T lymphotropic virus type III, HTLV-III).
· 1985 г. — изучены основные пути передачи ВИЧ.
· 1985 год — регистрация первого случая ВИЧ/СПИДа в СССР у иностранного гражданина.
· 1986 год — после осознания, что названия LAV и HTLV-III относятся к одному и тому же вирусу, принято новое название — «вирус иммунодефицита человека», ВИЧ (англ. Human immunodeficiency virus, HIV).
· 1987 год — появление первого препарата для лечения СПИДа.
· 1987 год — регистрация первого случая ВИЧ-инфекции у гражданина СССР.
· 1988 год — 1 декабря объявлен ООН Всемирным днем борьбы со СПИДом.
· 1995 год — принятие Закона РФ от 30.03.95 г. № 38-ФЗ «О предупреждении распространения в РФ заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)».
· 1995 год — начало применения препаратов высокоактивной антиретровирусной терапии, позволяющий большинству больных ВИЧ/СПИДом продлевать жизнь.
· 1996 год — создание объединенной программы ООН по СПИДу.
· 2001 год — Генеральная Ассамблея ООН — принятие резолюции 8 — 26/2 «Глобальный кризис — глобальные действия».
· 2003 год — пленарное заседание 58-й сессии Генеральной Ассамблеи ООН по проблематике ВИЧ/СПИДа.
· Декабрь 2006 — ежегодный доклад организации «Объединённая программа ООН по ВИЧ/СПИДу» (UNAIDS) — AIDS Epidemic Update 20061 .
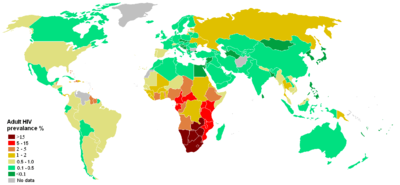
Распространенность ВИЧ-положительных по странам
Источником инфекции является только больной человек.
Основными путями передачи инфекции являются:
· Половой (у взрослых и подростков — гомосексуальный и гетеросексуальный), в том числе и работники секс-бизнеса;
· Оральный (при оральном сексе (минете) существует незначительный риск заражения ВИЧ. Это происходит при попадании спермы в ротовую полость, имеющей язвочки, механические повреждения или воспаленную слизистую оболочку);
· Инъекционный и инструментальный — при использовании загрязненных вирусом шприцев, игл, катетеров и т. п. — особенно актуальный и проблематичный в среде лиц употребляющих инъекционные наркотики (наркомания);
· Гемотрансфузионный (после переливания инфицированной крови или её компонентов — плазмы, тромбоцитарной, лейкоцитарной или эритроцитарной массы, концентратов крови, факторов свертывания крови);
· Перинатальный (антенатальный, трансплацентарный — от инфицированной матери; интранатальный — при прохождении ребенка по инфицированным родовым путям матери);
· Трансплантационный (пересадка инфицированных органов, костного мозга, искусственная инсеминация инфицированной спермой);
· Молочный (заражение ребенка инфицированным молоком матери);
· Профессиональный и бытовой — заражение через поврежденные кожные покровы и слизистые оболочки людей, контактирующих с кровью или некоторыми секретами (слизью из влагалища, грудным молоком, отделяемым из ран, цереброспинальной жидкостью, содержимым трахеи, плевральной полости и др.) больных ВИЧ-инфекцией.
В то же время ВИЧ не передается при бытовых контактах через слюну, слёзную жидкость и воздушно-капельным путем, а также через воду или пищу. Слюна может представлять опасность только в том случае, если в ней присутствует кровь.
глобальные данные об эпидемии СПИДа, декабрь 2006
Согласно докладу «Объединённой программы ООН по ВИЧ/СПИДу» декабрь 2006 г.
Количество людей, живущих с ВИЧ, в 2006 г.
Всего — 39,5 миллиона (34,1-47,1 миллиона)
Взрослых — 37,2 миллиона (32,1-44,5 миллиона)
Женщин — 17,7 миллиона (15,1-20,9 миллиона)
Детей младше 15 лет — 2,3 миллиона (1,7-3,5 миллиона)
Количество людей, заразившихся ВИЧ в 2006 г.
Всего — 4,3 миллиона (3,6-6,6 миллиона)
Взрослых — 3,8 миллиона (3,2-5,7 миллиона)
Детей младше 15 лет — 530 000 (410 000—660 000)
Количество смертей от СПИДа в 2006 г.
Всего — 2,9 миллиона (2,5-3,5 миллиона)
Взрослых — 2,6 миллиона (2,2-3,0 миллиона)
Детей младше 15 лет — 380000 (290000-500000)
При этом, из общего числа инфицированных, две трети (63 % — 24,7 млн.21,8-27,7 млн.) всех взрослых и детей с ВИЧ в мире живут в странах Африки к югу от Сахары, в основном в южной части Африки. Одна треть (32 %) всех людей с ВИЧ в мире живёт в этом субрегионе, и здесь же произошли 34 % всех смертей в связи со СПИДом в 2006 году.
На Российскую Федерацию и Украину приходится около 90 % всех ВИЧ-инфекций в Восточной Европе и Центральной Азии, где использование зараженного инъекционного инструментария для употребления наркотиков остается основным путем передачи ВИЧ3 . Рискованное сексуальное поведение потребителей инъекционных наркотиков также повышает вероятность распространения ВИЧ среди них.
В 2005 году в России было зарегистрировано 35500 новых случаев ВИЧ-инфекции, за первые 6 месяцев 2006 — чуть менее 13500 случаев; таким образом, общее число инфекций, документально зарегистрированных с начала эпидемии в России, составило почти 350000. Однако официальные данные учитывают только тех людей, которые имели непосредственный контакт с российской системой регистрации ВИЧ. Действительное число людей, которые жили с ВИЧ в конце 2005 года, оценивается гораздо выше — от 560 тыс. до 1,6 млн. Большинство из них — молодые люди: возраст 80 % составляет 15-30 лет.
По результатам исследований, распространенность ВИЧ среди потребителей инъекционных наркотиков варьировала от 3 % в Волгограде, до 3,5-9 % в Барнауле, 12-14 % в Москве, 30 % в Санкт-Петербурге и более 70 % в Бийске5 .
Надо отметить, однако, что после резкого пика заболеваемости в России, пришедшегося на 2001 г., и последующего спада в 2002—2003 не наблюдается резкого ежегодного повышения числа инфицированных, но не наблюдается и их снижения.
Распространённость ВИЧ среди групп населения
Распространённость ВИЧ среди групп населения согласно UNAIDS.
| Рискованное поведение среди взрослых | Распространенность ВИЧ | % заболеваемости | Заболеваемость на 100,000 чел. |
| Потребление инъекционных наркотиков (ПИН) | 45.0% | 23,18 | 12977 |
| Партнеры ПИН | 8.0% | 5,15 | 3601 |
| Работницы секс-бизнеса | 9,0% | 3,23 | 905 |
| Их клиенты | 4.0% | 4,07 | 91 |
| Мужчины имеющие секс с мужчинами (МСМ) | 5,0% | 13.17 | 983 |
| Их партнерши (МСМ) | 2.0% | 2,06 | 308 |
| Медицинские инъекции | 1,10% | 0.58 | 1 |
| Переливания крови | 1,10% | 0.22 | 49 |
Этиология, патогенез
Патогенез-репликация вируса иммунодефицита в клетке.
Болезнь вызывается вирусом иммунодефицита человека, относящимся к семейству ретровирусов7 , роду лентивирусов.
Как и все ретровирусы, ВИЧ имеет особенность репликации, называемую обратной транскрипцией и свойство поражать клетки крови человека, имеющие на своей поверхности CD4-рецепторы (CD4+ Т-лимфоциты, макрофаги).
Оболочка вируса состоит из двухрядной липидной мембраны, на поверхности которой имеется ряд протеинов, таких как:
gp41 — трансмембранный гликопротеин, TM (англ. Transmembraneglycoprotein) и
gp120 — поверхностный гликопротеин SU (англ. Surfaceglycoprotein).
Внутри «ядра» вируса, состоящего из матричного p17 протеина и белка-капсида p24 находятся две нити вирионной РНК и ряд энзимов:
обратная транскриптаза, RT (англ. Reversetranscriptase),
интеграза (IN)
протеаза (PR).
С помощью gp120 (поверхностного гликопротеина) вирус присоединяется к антиген-CD4 рецептору и Co-рецептору, находящихся на поверхностной мембране клеток. Для Т-лимфоцитов Co-рецептором является CXCR-4, а для макрофагов — CCR-5.
Клеточная мембрана растворяется, вирус проникает внутрь клетки, где высвобождается виральная РНК из капсида и начинается с помощью обратной транскриптазы, копирование двух нитей ДНК на виральной РНК (обратная транскрипция)12 .
Произведённая ДНК проникает внутрь ядра клетки-хозяина и интегрируется с помощью энзима интегразы в хромосому хозяина. С помощью РНК-полимеразы начинается синтез вирального генома и РНК-сообщения (англ. RNA-messenger). РНК-сообщения переносит вирусные энзимы и структурные протеины.
Синтезированные РНК выходят из ядра клетки в цитоплазму, где начинается образование нового вируса. Виральный геном упорядочивает фермент — протеаза, а с помощью gp41 и gp120 формируется новая оболочка вируса. Клеточная мембрана клетки разрывается, новый вирус выходит в кровяное русло, CD4+ лимфоцит хозяина погибает.
В период острой фазы ВИЧ-инфекции отсутствие специфического иммунного ответа позволяет вирусу активно реплицироваться и достигать высоких концентраций в крови. Вирус заселяет различные ткани, в первую очередь органы лимфатической системы и разрушает CD4 лимфоциты.
Кроме упомянутых CD4-лимфоцитов (хелперов), CD8-лимфоцитов и макрофагов вирус способен инфицировать и другие клетки: альвеолярные макрофаги легких, клетки Лангерганса, фолликулярные дендритные клетки лимфатических узлов, клетки олигодендроглии и астроциты мозга, эпителиальные клетки кишки.
Лимфоидная ткань
В лимфоидной ткани ВИЧ размножается в течение всей ВИЧ-инфекции, поражая макрофаги, активированные и покоящиеся CD4 лимфоциты, фолликулярные дендритные клетки. Количество клеток, содержащих провирусную ДНК, в лимфоидной ткани в 5-10 раз выше, чем среди клеток крови, а репликация ВИЧ в лимфоидной ткани на 1-2 раза выше, чем в крови. Таким образом, основным резервуаром ВИЧ служат лимфатические узлы.
Кроме того в дендритных клетках лимфатических узлов вирус сохраняется длительное время после периода острой виремии и также является резервуаром инфекции.
Для активации лимфоцитов CD8 и образования антигенспецифических цитотоксических T-лимфоцитов необходимо представление пептидного антигена в комплексе с человеческим лейкоцитарным антигеном класса I (англ. en:Humanleukocyteantigen). Дендритные клетки необходимы для начала первичных антигенспецифичных реакций. Они захватывают антигены, перерабатывают и переносят их на свою поверхность, где, в комплексе с дополнительными стимулирующими молекулами, они активируют T-лимфоциты. Зараженные клетки часто не выделяют дополнительных стимулирующих молекул и поэтому не способны вызвать образование достаточного числа клеток ответа (B- и T-лимфоцитов), функция которых зависит от дендритных клеток.
После завершения обратной транскрипции в CD4 лимфоците, вирусный геном представлен провирусной невстроенной ДНК. Для встраивания провирусной ДНК в геном клетки-хозяина, и для образования новых вирусов необходима активация T-лимфоцитов. Контакт лимфоцитов CD4 и антигенпредставляющих клеток в лимфоидной ткани, наличие вирусов на поверхности фолликулярных дендритных клеток и присутствие провоспалительных цитокинов (ИЛ-1, ИЛ-6 и ФНОα) способствует и поддерживает размножению ВИЧ в инфицированных клетках. Поэтому лимфоидная ткань служит самой благоприятной средой для репликации ВИЧ.
Генетические факторы
Некоторые генетические факторы могут предохранять от заражения ВИЧ. Так например:
Люди имеющие мутации в CCR5 (корецептор М-тропных штаммов вируса) мало или совсем не восприимчивы к М-тропным штаммам ВИЧ-1, но заражаются Т-тропными штаммами.
Гомозиготность по HLA-Bw4 является предохраняющим фактором от прогрессирования болезни. У гетерозигот по локусам HLA класса I иммунодефицит развивается медленнее, чем у гомозигот.
Исследования показали, что у носителей HLA-B14, B27, B51, B57 и C8 инфекция прогрессирует медленнее, а у носителей HLA-A23, B37 и B49 иммунодефицит развивается быстро 2526 . У всех ВИЧ-инфицированных с HLA-B35 СПИД развивался не ранее, чем через 8 лет после заражения.
Исследования также показали: у половых партнеров, несовместимых по HLA класса I, риск заражения ВИЧ при гетеросексуальных контактах ниже.
Иммунитет при СПИДе
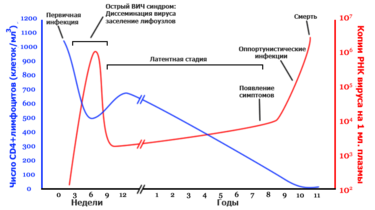
Количество CD4 лимфоцитов и копий РНК вируса в крови больного с момента инфицирования до терминальной стадии. Число CD4+ T лимфоцитов (клеток/mm³)
Число копий РНК вируса на мл. плазмы
В острой фазе ВИЧ-инфекции, в стадии виремии, происходит резкое снижение CD4+ T-лимфоцитов за счёт прямого лизирующего действия вируса и нарастание числа копий вирусной РНК в крови.
После этого отмечается стабилизация процесса (см. график) с некоторым увеличением числа CD4 клеток не достигающим, однако, нормальных величин.
Положительная динамика обусловлена увеличением числа цитотоксических CD8+ Т-лимфоцитов. Эти лимфоциты способны уничтожать ВИЧ-инфицированные клетки напрямую путем цитолиза без ограничения по человеческому лейкоцитарному антигену класса I (англ. Humanleukocyteantigen-HLA).
Кроме того они секретируют подавляющие факторы (хемокины), такие как RANTES, MIP-1alpha, MIP-1beta, MDC, препятствующие размножению вируса путём блокировки корецепторов.
ВИЧ специфичные CD8+ лимфоциты играют главную роль в контроле острой фазы ВИЧ-инфекции, однако при хроническом течении инфекции не коррелируется с виремией, так как:
· Пролиферация и активация лимфоцитов CD8+ зависит от антиген-специфичных T-хелперов CD4.
· Лимфоциты CD8+ также могут заражаться ВИЧ, что может вести к снижению их числа.
Синдром приобретённого иммунодефицита является терминальной стадией ВИЧ-инфекции, развивается, у большинства больных, при падении числа CD4+ Т-лимфоцитов, крови ниже 200 клеток/мл (норма CD4+ T-лимфоцитов 1200 клеток/мл).
Депрессию CD4+ клеток объясняют следующими теориями:
· Гибель CD4+ T-лимфоцитов в результате прямого цитопатического действия ВИЧ
· ВИЧ поражает в первую очередь активированные лимфоциты CD4, а поскольку специфичные к ВИЧ лимфоциты входят в число первых клеток, активируемых в ходе ВИЧ-инфекции, они страдают одними из первых.
· Изменение вирусом клеточной мембраны CD4+ T-лимфоцитов, что ведёт их к слиянию между собой с образованием гигантских синцитиев, которое регулируется LFA-1 (англ. Lymphocytefunction-associatedantigen 1)
· Катастрофа CD4 клеток антителами, как результат антител-зависимого цитотоксического действия (англ. ADCC-antibody-dependent cellular cytotoxicity).
· Активация естественных клеток-киллеров.
· Аутоиммунная катастрофа
· Связывание белка вируса gp120 с CD4-рецептором (маскировка CD4-рецептора) и как результат — невозможность опознания антигена, невозможность взаимодействия CD4 с HLA класса II.
· Запрограммированной клеточной смертью.
· Анергия иммунного ответа (греч. Ανεργία — праздность, безделье, англ. Anergy).
B-лимфоциты при ВИЧ-инфекции подвергаются поликлональной активации и выделяют большое количество иммуноглобулинов, ФНОα, интерлейкин-6 и лектин DC-SIGN, который способствует проникновению ВИЧ в T-лимфоциты.
Кроме того наблюдается значительное снижение интерлейкина-2, вырабатываемого CD4-хелперами 1 типа и имеющего критическое значение в активации цитотоксических Т-лимфоцитов (CD8+, CTL) и подавление вирусом секреции макрофагами интерлейкина-12 — ключевого цитокина в образовании и активации T-хелперов 1 типа и NK-лимфоцитов (англ. Naturalkillercells).
Антитела к ВИЧ
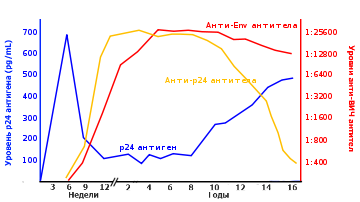
Титр антигена р24 и антител при ВИЧ-инфекции. р24 антиген Анти-р24 антитела Анти-Env антитела
По одним данным, у 99 % инфицированных, антитела обнаруживаются в течение первых 12 недель (6 — 12 недели) после первичного контакта с вирусом. По другим данным: у 90-95 % в течение 3-х месяцев после заражения, у 5-9 % — через 6 месяцев, 0,5-1 % — в более поздние сроки).
Период с ложноотрицательным результатом антител называется «периодом окна», в течение которого инфицированный человек уже может быть источником инфекции.
Первые выявляемыми антителами являются «gag» (англ. groupantigen ) протеины ВИЧ — р24 и р17, а также прекурсор р55. Образование анти-р24 антител сочетается со снижением уровней свободного р24 антигена, выявляемого в крови до появления антител.
Вслед за анти-р24 антителами появляются антитела против протеинов «Env» (англ. Envelope) — gp160, gp120, p88, gp41 и гена «pol» (англ. Polymerase) — p31, p51, p66.
Могут определятся также и антитела против генов «vpr», «vpu», «vif», «rev», «tat», «nef».
Наиболее изученными антителами являются антитела направленные против «Env» протеинов — gp120, gp41. Они разделяются на два класса: тип-специфичные и групп-специфичные.
Другая группа анти-gp120 антител, участвующая в антител-зависимом цитотоксическом действии (англ. ADCC) и уничтожении инфицированных ВИЧ CD4+ клеток, может уничтожать и неинфицированные клетки, рецепторы которых связаны свободным gp120, циркулирующим в крови — эффект названный: Innocent bystanders (Bystander killing).
Клинические стадии, классификация ВИЧ/СПИДа
Клинические стадии ВОЗ
Всемирная Организация Здравоохранения в 1990 г. разработала клиническую классификацию ВИЧ/СПИДа, которая последний раз была значительно дополнена и обновлёна в 2006 г. и опубликована, для стран Европы, 1 декабря 2006 г. в «Протоколах ВОЗ по лечению и предупреждению ВИЧ/СПИДа».
Клинические стадии ВОЗ для взрослых и подростков ≥ 15 лет.
· Острая ВИЧ-инфекция
o Асимптоматическая
o Острый ретровирусный синдром
· Клиническая стадия 1
o Асимптоматическая
o Персистирующая генерализованная лимфаденопатия (ПГЛ)
· Клиническая стадия 2
o Себорейный дерматит
o Ангулярный хейлит
o Рецидивирующие язвы полости рта (два или более эпизода в течение 6 месяцев)
o Опоясывающий лишай (распространённый лишай)
o Рецидивирующие инфекции дыхательных путей — синусит, средний отит, фарингит, бронхит, трахеит, (два или более эпизода в течение 6 месяцев)
o Грибковые поражения ногтей
o Папулёзный зудящий дерматит
· Клиническая стадия 3
o Волосатая лейкоплакия полости рта
o Необъяснимая хроническая диарея продолжительностью более 1 месяца
o Рецидивирующий кандидоз полости рта (два или более эпизода в течение 6 месяцев)
o Тяжёлая бактериальная инфекция (пневмония, эмпиема, гнойный миозит, инфекции костей или суставов, менингит, бактеримия)
o Острый язвенно-некротический стоматит, гингивит или периодонтит
· Клиническая стадия 4 (*)
o Легочной туберкулёз
o Внелегочной туберкулёз (исключая лимфаденопатию)
o Необъяснимая потеря веса (более 10 % в течение 6 месяцев)
o ВИЧ истощающий синдром74
o Пневмоцистная пневмония
o Тяжёлая или подтверждённая рентгенологически пневмония (два или более эпизода в течение 6 месяцев)
o Цитомегаловирусный ретинит (с или без колита)
o Герпес симплекс вирус (англ. HSV) (хронический или персистирующий более 1 месяца)
o Энцефалопатия
o Прогрессирующая мультифокальная лейкоэнцефалопатия
o Саркома Капоши и другие ВИЧ-обусловленные злокачественные новообразования
o Токсоплазмоз
o Диссеминированная грибковая инфекция (кандидоз, гистоплазмоз, кокцидиоидомикоз)
o Криптоспоридиоз
o Криптококковый менингит
o Инфекция вызванная нетуберкулёзными микобактериями, диссеминированная микобактеримия (англ. MOTT)
(*) Если подкрепляются достаточными доказательствами могут быть включены: карцинома заднепроходного отверстия и лимфома (Т-клеточная Ходжкинская лимфома)
Клиническая классификация ВИЧ-инфекции в РФ
Источник: Приложение к Инструкции по заполнению годовой формы государственного федерального статистического наблюдения № 61 «Сведения о контингентах больных ВИЧ-инфекцией», утвержденной Приказом Минздравсоцразвития России от 17 марта 2006 г. № 166
1. Стадия инкубации
2. Стадия первичных проявлений Варианты течения:
· А. Бессимптомное
· Б. Острая инфекция без вторичных заболеваний
· В. Острая инфекция с вторичными заболеваниями
3. Субклиническая стадия
4. Стадия вторичных заболеваний
· 4А. Потеря массы тела менее 10 %, грибковые, вирусные, бактериальные поражения кожи и слизистых, повторные фарингиты, синуситы, опоясывающий лишай.
· Фазы: прогрессирование в отсутствие антиретровирусной терапии, на фоне антиретровирусной терапии; ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии).
· 4Б. Потеря массы тела более 10 %, необъяснимая диарея или лихорадка более месяца, повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов, локализованная саркома Капоши, повторный или диссеминированный опоясывающий лишай.
· Фазы: прогрессирование в отсутствие антиретровирусной терапии, на фоне антиретровирусной терапии; ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии).
· 4В. Кахексия. Генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания, в том числе: кандидоз пищевода, бронхов, трахеи, легких; пневмоцистная пневмония; злокачественные опухоли; поражения центральной нервной системы.
· Фазы: прогрессирование в отсутствие антиретровирусной терапии, на фоне антиретровирусной терапии; ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии).
5. Терминальная стадия
