1. Подагра («нога в капкане»)
Хроническое заболевание, связанное с нарушением мочекислого обмена – повышенным содержанием в крови мочевой кислоты (уратов), что клинически проявляется рецидивирующим острым артритом и образованием подагрических узлов (тофусов).
T. Sydenham сравнивал ее с болями от зажима в прессе. Исключительная жестокость острого подагрического артрита послужила причиной появления многочисленных устрашающих аллегорических изображений.
Статистика
Распространение подагры в наиболее развитых странах связано со значительным употреблением продуктов, богатых пуринами (мясо, рыба) и алкогольных напитков.
Болеют в основном мужчины. Первый приступ может быть в любом возрасте, но чаще после 40 лет. У женщин подагра наблюдается в климактерическом периоде.
Нормальный обмен уратов
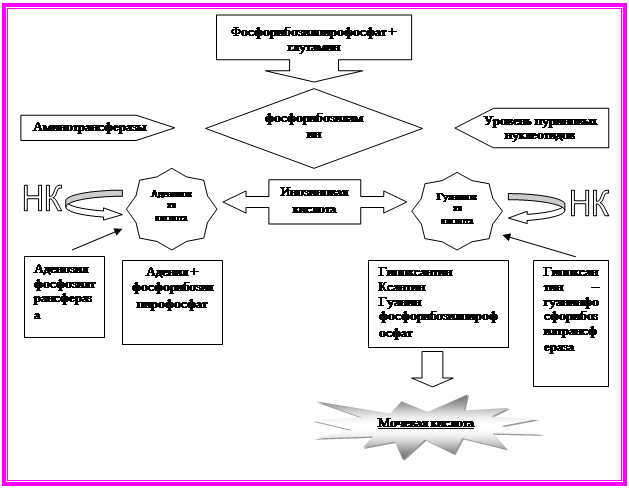
Мочевая кислота – конечный продукт расщепления пуринов. Запасы мочевой кислоты в организме составляют в норме 1000 мг при скорости их обновления в пределах 650 мг/сутки, то есть ежесуточно из запасов убывает 650 мг кислоты и столько же пополняется. Выделяется почками, клиренс составляет 9 мл/минуту.
Источник образования мочевой кислоты в организме – пуриновые соединения. Непосредственный предшественник мочевой кислоты – гуанин и ксантин.
 В плазме крови мочевая кислота находится в виде свободного урата натрия. Нормальное содержание урата натрия в сыворотке (калориметрический метод):
В плазме крови мочевая кислота находится в виде свободного урата натрия. Нормальное содержание урата натрия в сыворотке (калориметрический метод):
- Для женщин: 0,24-0,36 ммоль/л;
- Для мужчин: 0,30-0,42 ммоль/л.
Содержание мочевой кислоты выше этих цифр расценивается как гиперурикемия с высоким риском развития подагры.
Этиология
Факторы риска подагры:
- Мужской пол.
- Пожилой возраст.
- Склонность к употреблению мяса, алкоголя, особенно пива и вина. В них содержится молибден, являющийся кофактором фермента ксантиноксидазы, переводящей ксантин в гипоксантин(непосредственный предшественник мочевой кислоты).
- Колебания уровня рН крови и синовиальной жидкости.
- Физические перегрузки, в том числе и статические – в тесной обуви - особенно частое поражение большого пальца стопы.
- Переохлаждение.
- Уменьшение выведения мочевой кислоты почками.
a. На функцию почек могут отрицательно влиять НПВС, особенно содержащие фенацетин (их используют для снятия мигрегозных болей, приступы которых типичны для лиц с подагрой).
b. Одним из эпидемиологически важных факторов, снижающих почечную экскрецию мочевой кислоты, признают избыточное накопление свинца. В Англии издавна наблюдались и четко документировались локальные эпидемии подагры, связанные с потреблением вина из Португалии (вино доставляли в сосудах, которые покрывали составом с содержанием свинца).
c. Большое значение, как фактора риска имеет парциальное уменьшение почечной экскреции уратов под действием алкоголя, диуретиков. Широкое использование диуретиков, при такой патологии, как ГБ, существенно увеличивает количество лиц с гиперурикемией и риском развития подагрических кризов.
Основной причиной подагры является гиперурикемия, которая возникает в результате
- Повышенного образования мочевой кислоты;
- Уменьшеного выведения мочевой кислоты;
- Сочетания 1 и 2 фактора.
Патогенетические типы гиперурикемии
- Первичная гиперурикемия. Наиболее частая причина первичной подагры. Это конституциальный диспуринизм, то есть семейно-генетическая аномалия пуринового обмена, детерменированная несколькими генами. Причины первичной гиперурикемии:
- Увеличение синтеза эндогенных пуринов, так называемый метаболический тип гиперурикемии, характеризующийся высокой урикозурией и клиренсом мочевой кислоты (наиболее частая форма).
- Нарушение выведения мочевой кислоты почками (почечный тип гиперурикемии), обусловлен низким клиренсом мочевой кислоты.
- Сочетание 1 и 2 причин.
Основная роль в патогенезе первичной гиперурикемии отводится генетически обусловленным нарушениям в системе ферментов, в первую очередь недостаточность фермента, принимающего участие в ресинтезе нуклеотидов из пуринов. Повышение активности этого фермента приводит к недостаточному использованию в организме пуринов и таким образом, повышению уровня уратов. Такой тип гиперурикемии характерен для синдрома Леша-Нихена. Повышенное образование пуринов может произойти под влиянием высокой активности фермента фосфорибозилпирофосфатазы (ФРПФ), который участвует в синтезе предшественников пуринов.
- Гиперурикемия в следствие неспособности почек компенсировать уратную нагрузку канальцевой экскрецией. В норме ураты полностью фильтрируются в почечных клубочках и полностью реабсорбируются в проксимальном отделе канальцев, а затем почти половина ресекретируется дистальными отделами и только 10% экскретируется с мочой. У некоторых больных гиперурикемия развивается в связи с неспособностью почек компенсировать уратную нагрузку увеличением канальцевой экскреции. Механизм изменения активности экскреции уратов полностью не ясен.
- Вторичная гиперурикемия.
- Почечная недостаточность. Наиболее частая причина.
- Болезни крови – болезнь Вакеза, хронический миелолейкоз, пернициозная анемия, миелома, гемолитическая анемия. Гиперурикемия вследствие распада клеточных ядер и усиления катаболизма клеточных нуклеотидов.
- Обширный псориаз. Обновление эпидермальных клеток и усиление образования пуринов из клеточных ядер.
- Торможение канальцевой экскреции и замедление выведения мочевой кислоты из организма при ЭГ, микседеме, гиперпаратиреозе, диабете, гестозе.
Типы нарушения пуринового обмена
| Признак |
Метаболический тип (гиперпродукционная подагра) |
Почечный тип (гипоэкскреторная подагра) |
| Основной патогенетический механизм |
Повышенная продукция мочевой кислоты в организме |
Недостаточное выделение мочевой кислоты с мочей |
| Частота |
Встречается часто |
Встречается редко |
| Выделение мочевой кислоты с мочей |
Высокая урикозурия (более 3,6 ммоль/сутки) |
Ниже нормы (менее 1,8 ммоль/сутки) |
| Уровень мочевой кислоты в крови |
Наиболее высокий, может доходить до 0,8 – 0,9 ммоль/л |
Умеренное повышение |
| Клиренс мочевой кислоты |
Нормальный |
Снижен (3,0-3,5 мл в минуту) |
| Риск преципитации уратов в собирательных трубочках |
Высокий |
Небольшой |
| Особенности лечения |
Показаны урикодепрессанты |
Показаны урикозоурические средства |
Для дифференциации типа гиперурикемии рекомендуется следующий тест.
Пациента перводят на семидневную диету с ограничением пуринов и полным запрещением алкоголя. В суточных количествах мочи, собранных раздельно за 6 и 7 сутки, определяется содержание мочевой кислоты и таким образом, устанавливается ее среднее выведение за сутки. Ориентировочно считается, что при выведении за 24 ч 600 мг (3,6 моль) или более мочевой кислоты подагра развивается за счет гиперпродукции уратов, а при выведении 300 мг (1,8 ммоль) и менее – вследствие их недостаточной экскреции почками.
Патогенез подагры (как хронического заболевания)
Гиперурикемия - повышение выделения мочевой кислоты и отложение уратов в тканях (мочекислый натрий избирательно откладывается в суставах, влагалищах, бурсах, коже, почках) - проникновение уратов в синовиальную жидкость - выпадение их в виде кристаллов (проникают в хрящ и синовиальную оболочку, где откладываются в виде игольчатых образований) - через дефекты хряща мочевая кислота проникает до субхондральной кости, где образуются тофусы, обуславливающие деструкцию костного вещества, определяемую на рентгенограммах в виде округлых дефектов кости («пробойник»).
Особое значение имеет отложение мочевой кислоты в почках (подагрическая почка или подагрическая нефропатия).
Подагрическая нефропатия – собирательное понятие, включающее в себя всю почечную патологию, наблюдаемую при подагре:
- Тофусы в паренхиме почек (50%);
- Уратные камни (10-25%);
- Интерстициальный нефрит;
- Гломерулосклероз;
- Артериолосклероз с развитием нефросклероза.
Тофусы и уратные камни создают условия для инфицирования мочевых путей.
Отличительной особенностью подагры является интерстициальный нефрит в результате повсеместного отложения уратов в межуточной ткани.
Причины смерти – уремия, сердечная недостаточность и инсульты в результате почечной гипертензии.
Патогенез острого приступа подагры
Острый приступ развивается после стойкой и многолетней гиперурикемии. Провоцирующие факторы:
1. Неумеренное употребление алкоголя - увеличение концентрации мочевой кислоты, образовыващейся в результате нормального метаболизма алкоголя.
2. Продолжительное голодание - увеличение содержания кетоновых кислот. Все эти вещества нарушают нормальную секрецию мочевой кислоты канальцами и ведут к резкому повышению ее содержания в крови.
Острый приступ артрита развивается вследствие выпадения в полость сустава микрокристаллов урата натрия, что и вызывает острую воспалительную реакцию синовиальной оболочки.
Непосредственный механизм внезапного выпадения кристаллов урата натрия неизвестен. Предполагают, что он связан либо с быстрым увеличением содержания уратов в сыворотке, что приводит к выпадению кристаллов в кже перенасыщенную уратами синовиальную жидкость, либо с быстрым увеличением их количества в крови, что способствует их мобилизация из депо. Выпавшие кристаллы фагоцитируются нейтрофилами и синовиоцитами - разрушение лизосом - высвобождение лизосомальных структур, хемотаксических веществ, активация комплемента, ККС (развитие острого воспаления) - снижение рН - осаждение кристаллов уратов (порочный круг).
Клиника
1683 год. Томас Сидеем («Трактат об отложении солей и водянке»):
«Жертва отправляется в постель и ложиться спать в полном здравии… Но около 2 часов ночи просыпается от боли в большом пальце ноги… Вскоре появляется чувство холода, озноба… Спустя некоторое время боль достигает предела… Она как будто то скручивает, то разрывает связки, то кусает и грызет кость, точно собака… Пытка продолжается всю ночь… Облегчение, наконец наступает, но лишь к следующему утру…»
Внезапно ночью, появляется резчайшая боль в 1 плюснево-фаланговом суставе, с его припухлостью, яркой гиперемией и последующим шелушением. Эти явления быстро нарастают, достигая максимума за несколько часов и сопровождаются лихорадкой (иногда до 400 С), ознобом, лейкоцитозом, ускорением СОЭ. Мучительные боли, усиливающиеся даже при соприкосновении с одеялом, обуславливают полную неподвижность конечности. Через 5-6 дней признаки воспаления постепенно затихают и в течение последующих 10 дней полностью исчезают.
В 40% случаев 1 приступ может протекать атипично (ревматоидоподобная форма, псевдофлегмонозная, полиартритическая, подострая форма, астеническая форма /небольшая болезненность без припухлости/, периартритическая форма).
Острый подагрический приступ проходит даже без лечения. В последующем острые приступы повторяются с различными интервалами, захватывая все большее количество суставов рук и ног.
Диагностика острого приступа
1. Лихорадка, лейкоцитоз, ускорение СОЭ.
2. Чтобы отличить подагрический артрит от других моноартритов (пирофосфатного, при отложении кальция, септических артритов) целесообразно выполнить пункцию сустава и исследовать синовиальную жидкость с помощью поляризационной микроскопии. Исследование позволяет обнаружить патогномоничный признак острого подагрического артрита – наличие иглообразных двоякопреломляющих кристаллов урата натрия внутри или вне лейкоцитов.
3. Рентгенография пораженных суставов при остром подагрическом артрите не имеет диагностической ценности. Лишь на поздних стадиях определяются переартикулярные отложения, уменьшение плотности костной ткани, костные полости.
После 1 атаки у 10% больных отмечается длительная ремиссия, но у большинства уже в течение 1 года регистрируются рецидивы суставных кризов – еженедельные, ежемесячные или 1-2-3 раза в год.
Несмотря на яркость клиники суставной атаки при подагре, сразу она распознается крайне редко. Часто ставят диагноз «травматический артрит», рожистое воспаление, ревматоидный артрит. Это связано с тем, что криз быстротечен, ремиссия часто полная и длительная, доступны эффективные противовоспалительные средства. Заболевание же приобретает хроническую форму с дефорацией суставов и подагрическими тофусами, и тогда больной вновь приходит к врачу. Помимо хронического поражения суставов на этой стадии имеет место системность поражения, ведущее место в которой занимает поражение почек и артериальная гипертензия (до установления диагноза подагры они рассматриваются как самостоятельные заболевания).
При длительном течении заболевания клиническая картина складывается из 3 синдромов:
1. Поражение суставов.
2. Образование тофусов.
3. Поражение внутренних органов.
Поражение суставов
Наиболее ярким клиническим проявлением остается суставной синдром.
В первые годы заболевания (примерно до 5 лет от начала болезни) поражение суставов протекает по типу острого интермитиррующего артрита с полным обратным развитием всех суставных проявлений и восстановлением функции сустава в межприступном периоде.
С каждым новым приступом в патологический процесс вовлекается все больше суставов, то есть происходит постепенная генерализация суставного процесса с почти обязательным поражением суставов большого пальца ноги. У многих больных интермитиррующий подагрический артрит выявляется в суставах ног (не более, чем в 4 суставах), но при тяжелом течении и длительности заболевания могут поражаться все суставы конечностей и даже (очень редко) позвоночник. Тазобедренные суставы почти всегда остаются интактными. Одновременно наблюдается поражение пяточного сухожилия, а так же слизистых сумок (чаще всего бурсы локтевого отростка).
Таким образом, при длительном течении подагры число пораженных суставов и локализация процесса изменяются. Приступы повторяются через разное время – через несколько месяцев или лет. Между приступами самочувствие удовлетворительное, жалоб нет. С течением времени межприступные периоды становятся все короче, постепенно появляется стойкая деформация и тугоподвижность суставов, обусловленные разрушением сустава уратами, импрегнирующими суставные ткани и развитием вторичного остеоартроза.
Инфильтрация суставных тканей уратами сопровождается постоянным воспалительным процессом в тканях, окружающих сустав, с развитием хронического тофусного артрита или уратной артропатии.
В этот период, наступающий через 5-6 лет после первого приступа, больные жалуются на постоянные боли и ограничение движений в суставе. Отмечается стойкая припухлость и деформация суставов, иногда с большим внутрисуставным выпотом.
При больших тофусах кожа над ними может изъязвиться, образуются свищи, из которых выделяется кашецеобразная масса, содержащая кристаллы уратов натрия.
Раньше всего развивается деструкция 1 плюснефалангового сустава, затем других мелких суставов стоп, в дальнейшем суставов кистей, локтевых, коленных.
Подагрический статус – в течение нескольких месяцев наблюдаются почти непрерывные интенсивные приступы артрита в 1 или нескольких суставах на фоне постоянно умеренно выраженного воспаления.
Одним из проявлений является развитие в пораженных суставах ДОА, который чаще захватывает суставы стоп. На тыле стопы образуются остеофиты (бугристая подагрическая стопа).
Тофусы
Второе, характерное проявление подагры – подагрические узлы. Четко возвышающиеся, ограниченные, безболезненные отложения уратов под кожей и в других тканях. Они развиваются через 6 лет после 1 приступа. Иногда могут отсутствовать. Излюбленная локализация:
- Ушные раковины
- Область суставов
- Суставы и мякоть пальцев
- Область ахиллова сухожилия.
При поверхностном отложении уратов сквозь покрывающую их кожу просвечивается содержимое тофусов белого цвета. При аспирации и микроскопии – типичные игольчатые кристаллы урата натрия. При изъязвлении – свищи, вторичная инфекция (редко).
Наличие и характер тофусов определяет давность и тяжесть болезни, а так же уровень гиперурикемии.
Висцеральная подагра
Наиболее тяжелое поражение – подагрическая почка (подагрическая нефропатия). Причина смерти 25-41% больных подагрой.
Раньше и чаще всего развивается нефролитиаз. Первые признаки могут быть до первого приступа подагры. Все остальные признаки подагрической нефропатии – интерстициальный нефрит, пиелит, нефросклероз – появляются позже.
В дальнейшем у 20-30% больных наблюдается лейкоцитурия, протеинурия, микрогематиурия, признаки ХПН (изогипостенурия), особенно у больных с наличием тофусов.
Подагрическую нефропатию следует отличать от вторичной почечной подагры, когда гиперурикемия и клиническая картина подагры развивается вследствие первичного поражения почек (хронический нефрит с ХПН).
Другие проявления висцеральной подагры возникают в результате нарушения всех видов обмена веществ и являются спорными (ожирение, ССС-патология и т. д.).
Об изменениях нервной системы при подагре. Гении подагрического типа подчеркнуто мужественны, глубоко оригинальны; они обладают мощной, устойчивой энергией, действуют упорно и терпеливо, доводя до решения поставленную задачу. Гении-подагрики совершенно не похожи с группой знаменитых чахоточных, лихорадочно активных, с беспокойной переменчивостью интересов, быстро восприимчивых, но несколько женственных. Природу подагрической гениальности можно объяснить тем, что мочевая кислота по структуре схожа с известными психостимуляторами - кофеином и теорбромином. Человеческий мозг в обычных условиях, без определенного возбуждения, реализует лишь небольшую часть своих возможностей (около 30%). Подагрой страдали:
- У. Гарвей
- Ч. Дарвин
- Р. Бэкон
- Ф. Бэкон
- Галилей
- Ньютон
- Лейбниц
- Линней
- И. Кант
- Б. Франклин
- Р. Бойль
- Ахилл
- А. Македонский
- И. Грозный
- Султан Осман и многие его потомки
- Род Медичи
- Род герцогов Лотарингских
- Микельанджело
- Мартин Лютер
- Жан Кальвин
- Эразм Ротердамский
- Томас Мор
- Кромвель
- Кардинал Мазарини
- Стендаль
- Мопассан
- Тургенев
- Гёте
- Бисмарк
- Суворов
- Генрих IV (случай с испанским послом Филиппа II)
Диагностика
1. Рентгенография. В ранней стадии изменений нет. При развитии уратных артропатий на рентгенограмме – признаки костно-хрящевой деструкции – сужение суставной щели, наиболее специфичный симптом – «пробойника» - округлые, четко очерченые дефекты костной ткани в эпифизах (чаще в области 1 плюстнефалангового сустава и мелких суставах кисти). Причина – образование костных тофусов в субхондральной кости, эрозирование суставных поверхностей в результате вскрытия тофусов в сторону суставной щели. При развитии вторичного ДОА к этим признакам добавляется более или менее значительный остеофитоз. Рентгенологические стадии хронического подагрического артрита:
- Крупные кисты (тофусы) в субхондральной кости и в более глубоких слоях, иногда уплотнения мягких тканей.
- Крупные кисты вблизи сустава и мелкие эрозии на суставных поверхностях. Постоянные уплотнения в околосуставных мягких тканях, иногда с кальцификатами.
- Большие эрозии не менее, чем на 1/3 суставной поверхности; остеолиз эпифиза; значительное уплотнение мягких тканей с отложением извести.
2. Лабораторные исследования.
- Содержание мочевой кислоты в сыворотке, суточной моче, определение ее клиренса.
- ОАК – увеличение СОЭ в период приступа до 25-40 мм/ч, умеренный лейкоцитоз.
- Биохимия – СРБ +, другие острофазовые показатели при приступе. Вне приступа – отрицательно. При наличии уратной артропатии могут быть слабоположительными.
- ОАМ – снижение плотности, альбуминурия, лейкоцитурия, микрогематиурия. Важны исследование остаточного азота и проба Зимницкого.
- Исследование синовиальной жидкости при приступе
8-09-2015, 23:50
