Статистическую обработку данных производили с помощью пакетов STATISTICA 6.0 и SYSTAT 10.2 для Windows. При сравнении двух независимых групп по одному признаку для количественных признаков независимо от вида распределения, а также для качественных порядковых или номинальных признаков использовали критерии Манна-Уитни, χ-квадрат, точный критерий Фишера. При анализе взаимосвязи двух качественных или количественных признаков использовали критерий соответствия χ-квадрат, корреляционный анализ по Спирмену. Различия считали статистически значимыми при Р<0,05.
Доверительные интервалы диагностических критериев рассчитывались с использованием программы Clinical Decision Making Spreadsheet Calculator.
Сравнение параметров диагностической ценности в разных группах больных производилось с использованием программы Meta-DiSc 1.4 копическая холедоходуоденостомия и 5 лечебных дренирований общего желчного протока в общей сложности у 10 пациентов из 13
Третья глава посвящена анализу диагностической ценности и безопасности различных методов периоперационной лучевой визуализации желчевыводящих протоков у больных калькулезным холециститом с учетом стратификации рисков холелитиаза. Результаты проведенного сравнительного анализа показывают, что диагностическая ценность и безопасность методов лучевой визуализации желчевыводящих путей у больных калькулезным холециститом неоднородна в различных группах риска холедохолитиаза. Так, в группе низкого риска по шкале МШРХ (таблица 1) диагностическая ценность каждого из исследуемых методов (трансабдоминального УЗИ, ЭРХПГ, ИОУЗИ, ИОХГ) была достаточно высока и достоверно не отличалась друг от друга.
Таблица 1.
Диагностическая ценность различных методов лучевой диагностики у пациентов с низким риском холедохолитиаза
| Диагностический критерий | ТУЗИ (95%ДИ) N=144 |
ЭРХПГ (95%ДИ) |
ИОУЗИ (95%ДИ) |
ИОХГ (95%ДИ) |
| N=15 | N=11 | N=7 | ||
| Чувствительность,% | 33 (1-91) | 50 (1-99) | 33 (1-91) | 67(9-99) |
| Специфичность,% | 99(95-100) | 100(75-100) | 89(52-100) | 100(40-100) |
| ОППР | 23,5(2,8-193,9) | 14,0(0,7-266,9) | 3,0(0,3-34,6) | 6,3(0,4-96,5) |
| ОПОР | 0,7(0,3-1,5) | 0,5(0,2-1,6) | 0,8(0,3-1,7) | 0,4(0,1-1,5) |
| ОШДТ | 34,8 (2,2-558,3) | 27,0(0,7-1006,0) | 4,9 (0,2-95,8) | 15(0,4-524,5) |
| Точность,% | 97,2(93,0-99,2) | 92,3(59,5-98,3) | 75,0(48,2-97,7) | 85,7(42,1-99,6) |
В условиях низкой априорной распространенности холедохолитиаза в данной популяции большое значение имеют показатели специфичности, точности, отношений правдоподобия положительного и отрицательного результатов, отношения шансов диагностического метода (Р. Флетчер с соавт., 1998). Стандартное трансабдоминальное УЗИ в данной ситуации вполне отвечает клиническим требованиям, позволяя с высокой степенью вероятности исключить наличие холедохолитиаза у пациентов с его действительным отсутствием (специфичность метода равна 99%, точность 97,2%). Другие диагностические методы также обладают высокой диагностической ценностью (о чем свидетельствуют, в частности, результаты ROC-анализа характеристических кривых - рис.1), однако при изучении их безопасности установлено, что риск развития осложнений от применения инвазивных методов диагностики в 6,5 раз превышает риск самого холедохолитиаза, а относительный риск неблагоприятных событий в целом (осложнения, неудачи в осуществлении самого метода, события, приведшие к увеличению травматичности основной операции или к увеличению продолжительности послеоперационного периода, а также к увеличению общей продолжительности пребывания в стационаре) по отношению к риску наличия холедохолитиаза составляет 21,1.
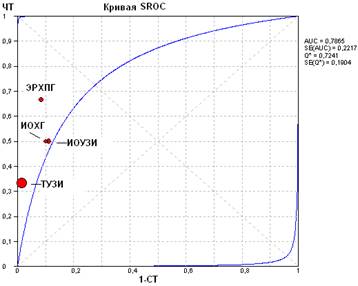
Рис.1. ROC-анализ диагностической ценности различных методов лучевой диагностики в группе с низким риском холедохолитиаза
Эти данные не позволяют согласиться с рекомендациями ряда авторов (А.Л. Андреев с соавт., 1997, 2000; А.И. Нечай, 1998; Е.Г. Спиридонов, 1998; В.В. Стукалов, 1999) относительно рутинного применения инвазивных методов диагностики у всех пациентов, подлежащих хирургическому лечению калькулезного холецистита или у пациентов с незначительными и / или транзиторными проявлениями билиарной гипертензии. На наш взгляд, проведение ЭРХПГ или интраоперационной диагностики с катетеризацией общего желчного протока в данной группе больных должно проводиться по строгим индивидуальным показаниям и только у пациентов с индексом риска холедохолитиаза не менее 3. В подавляющем же большинстве случаев необходимости в использовании этих методов нет.
Иная картина сложилась в группе среднего риска холедохолитиаза. (таблица 2).
Таблица 2.
Диагностическая ценность различных методов лучевой диагностики у пациентов со средним риском холедохолитиаза
Диагностический критерий |
ТУЗИ (95%ДИ) N=100 |
ЭРХПГ (95%ДИ) |
ИОУЗИ (95%ДИ) |
ИОХГ (95%ДИ) |
| N=42 | N=38 | N=12 | ||
| Чувствительность,% | 14,3(4,9 - 34.64) | 77,8 (54,8 - 91) | 71,4 (35,9 - 91,8) | 66,7 (20,8 - 93,9) |
| Специфичность,% | 97,5 (91,3 - 99,3) | 95,8 (79,8 - 99,3) | 96,8 (83,8 99,4) | 100 (70,1 - 100) |
| ОППР | 5,7 (0,04 - 767,4) | 18,7 (2.5 - 137.9) | 22.1 (2.6 - 183.9) | Нет ЛП |
| ОПОР | 0.8(0.78 - 0.98) | 0.2 (0.14 - 0.38) | 0.3 (0.11 - 0.78) | 0.3 (0.05 - 2.4) |
| ОШДТ | 6.5 (1.011 - 41.8) | 80.5 (8.2 - 794.8) | 75 (5.7 - 990.2) | Нет ОППР |
| Точность,% | 80.2 (71.4 - 86.8) | 88.1 (75,9 - 81,0) | 92.1 (79.2 - 97.3) | 91.7(64.6 - 98.5) |
В условиях достаточно высокой априорной распространенности заболевания большое значение имеют такие характеристики диагностического теста, как чувствительность, ОПОР, отношение шансов, поскольку их высокие значения (низкие для ОПОР) соответствуют высокому проценту истинно положительных и низкому проценту ложноотрицательных результатов, и, соответственно, низкой вероятности "пропустить" опасное заболевание. Указанным критериям в большей степени отвечали ЭРХПГ и ИОХГ и в меньшей степени - ТУЗИ (различия с ТУЗИ статистически значимы, р<0,05). В этой группе вероятность выявления конкрементов в общем желчном протоке с помощью инвазивных методов диагностики превышала вероятность развития осложнений от использования этих методов, что оправдывает рутинное применение ЭРХПГ или ИОУЗИ (в зависимости от принятой модели диагностического поиска). Вместе с тем, относительный риск осложнений при интраоперационном УЗИ, даже с катетеризацией ОЖП, в 2,4 раза меньше, чем при ЭРХПГ, что на наш взгляд, с учетом практически одинаковых показателей диагностической ценности обоих методов, делает применение ИОУЗИ в данной группе пациентов более предпочтительным.
Результаты сравнительного изучения диагностической ценности различных методов лучевой визуализации желчных протоков в группе высокого риска холедохолитиаза (таблица 3, рис.2) показали, что наибольшей чувствительностью обладали ЭРХПГ и ИОХГ, а диагностическая ценность трансабдоминального УЗИ была наименьшей.
Таблица 3.
Диагностическая ценность различных методов лучевой диагностики у пациентов с высоким риском холедохолитиаза
Диагностический критерий |
ТУЗИ (95%ДИ) N=26 |
ЭРХПГ (95%ДИ) |
ИОУЗИ (95%ДИ) |
ИОХГ (95%ДИ) |
| N=21 | N=7 | N=6 | ||
| Чувствительность,% | 36.4 (15.2, 64.6) | 94.4 (74.2, 99.0) | 66.7 (20.8, 93.9) | 100 (43.9, 100) |
| Специфичность,% | 80 (37.6, 96.4) | 75 (30.1, 95.4) | 100(51.0, 100) | 100 (43.9, 100) |
| ОППР | 1.8 (0.10 - 30.4) | 3.8(0.53 - 27) | Нет ЛП | Нет ЛП |
| ОПОР | 0.79 (0.53 - 1.2) | 0.07(0.008 - 0.65) | 0.3 (0.05 - 2.4) | 0 |
| ОШДТ | 2.28 (0.18 - 28.2) | 51 (2.4 - 1057) | Нет ОППР | Нет ОППР |
| Точность,% | 50 (28, 72¹) | 90.9(72.2, 97.5) | 85.7 (48.7, 97.4) | 100(60.9, 100) |
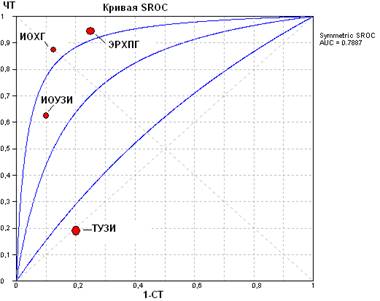
Рис.2. ROC-анализ диагностической ценности различных методов лучевой диагностики в группе с высоким риском холедохолитиаза
В этой группе больных был отмечен наивысший терапевтический индекс инвазивных методов диагностики, который для ЭРХПГ составил 95,2%, а для интраоперационных методов - 75,9%. Полученные данные подтверждают обоснованность наметившейся в последние годы тенденции использования метода ЭРХПГ для диагностики холедохолитиаза только в тех случаях, когда предполагается одновременная эндоскопическая коррекция этого осложнения (U. T. Hopt, 2006).
В главе 4 приведен сравнительный анализ альтернативных моделей диагностического поиска и разработка алгоритмов периоперационной лучевой визуализации желчевыводящих протоков у больных калькулезным холециститом
Прогностическая ценность диагностической модели (апостериорная вероятность) объединяет интегральные показатели диагностической ценности (чувствительности, специфичности) применяемых тестов и априорной вероятности (распространенности) заболевания. Прогностическая ценность как положительного, так и отрицательного результатов обеих моделей диагностического поиска (ЭРХПГ-ориентированная модель - 1 группа больных; и ИОУЗИ / ИОХГ-ориентированная модель - 2 группа больных) в нашем исследовании была достаточно высока, а различия между протоколами статистически недостоверны. (Таблица 4).
Таблица 4.
Сравнительный анализ прогностической ценности двух альтернативных моделей диагностического поиска у больных ЖКБ
| Показатель | ЭРХПГ-ориентированная модель ДП n=167 | ИОУЗИ / ИОХГ - ориентированная модель ДП n=103 | Хи-квадрат | Р |
| Прогностическая ценность положительного результата (95%ДИ) | 92% (75.03% - 97.78%) | 82,4% (58.9% - 93.8%) | 0,9 | 0,3 |
| Прогностическая ценность отрицательного результата (95% ДИ) | 97,9% (93.97% - 99.28%) | 96,6% (90,5% - 98.8%) | 0,4 | 0,68 |
При сравнительном анализе продолжительности среднего пребывания пациентов в стационаре, предоперационного и ближайшего послеоперационного периодов (таблица 6) установлено, что продолжительность предоперационного обследования в первой группе больных была достоверно выше, чем во второй группе, что связано с большими затратами времени как на проведение самих эндоскопических мероприятий, так и на коррекцию вызванных ими функциональных нарушений и осложнений. Этот показатель особенно важен при подготовке к операции пациентов с острым калькулезным холециститом, поскольку по данным проведенных исследований (в том числе и в нашей клинике) увеличение продолжительности предоперационного периода в этой группе больных усложняет операцию и ухудшает результаты лечения.
Таблица 5.
Показатели продолжительности среднего пребывания пациентов в стационаре, предоперационного и ближайшего послеоперационного периодов при различных диагностических протоколах у больных с калькулезным холециститом
| Показатель | 1 группа (ЭРХПГ-ориентированная модель ДП) n=167 | 2 группа (ИОУЗИ / ИОХГ - ориентированная модель ДП) n=103 | Р |
| Предоперационный период, дни, М±SD* | 5,9±3,4 | 2,3±1,6 | <0,001 |
| Послеоперационный период, дни, М±SD | 5,2±4,1 | 6,8±5,4 | <0,05 |
| Общая продолжительность пребывания в стационаре, дней, М±SD | 11,1±6,3 | 9,2±5,2 | <0,05 |
*M - среднее значение; SD-среднеквадратичное отклонение
Продолжительность послеоперационного периода была больше во второй группе за счет более частого дренирования холедоха для уточняющей диагностики и с лечебной целью. Несмотря на это, общая продолжительность пребывания в стационаре в группе пациентов с преимущественно интраоперационным обследованием желчевыводящих путей была достоверно меньше, чем в группе с расширенными показаниями к ЭРХПГ. Число осложнений, связанных с инвазивной диагностикой, в первой группе достоверно превышало число осложнений во второй группе (6,5% и 1,9%, χ²= 3,0, отношение шансов 3,6; р<0,05).
На основе полученных нами данных о диагностической ценности и безопасности отдельных диагностических методов у больных калькулезным холециститом, разработанных показаний и противопоказаний к их применению с учетом стратификации рисков холедохолитиаза, а также выявленных положительных сторон и недостатков различных моделей диагностического поиска, мы разработали универсальные алгоритмы периоперационной лучевой визуализации желчевыводящих протоков у пациентов, имеющих конкременты в желчном пузыре.
При хроническом холецистите (рис 3) на дооперационном этапе пациенты проходят полное клинико-лабораторное обследование, а также стандартное трансабдоминальное УЗИ (ТУЗИ) органов брюшной полости. На основании результатов обследования по шкале риска холедохолитиаза (ШРХ) пациента условно относят к одной из групп риска: низкого, среднего или высокого.
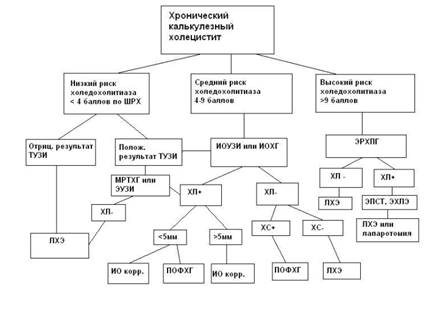
Рис.3. Алгоритм периоперационной лучевой визуализации желчевыводящих протоков у пациентов с хроническим калькулезным холециститом.
Если вероятность наличия конкрементов в общем желчном протоке у пациента невелика, в большинстве случаев дополнительной лучевой визуализации протоков не требуется и ему производят операцию (предпочтительно лапароскопическую холецистэктомию) без интраоперационного лучевого обследования. Исключение составляют те немногочисленные случаи, когда при ТУЗИ обнаруживают признаки холедохолитиаза. В условиях априорно низкой распространенности холедохолитиаза в данной группе пациентов, прогностическая ценность положительного результата невысока (Р. Флетчер с соавт., 1998)), однако этот результат нуждается в уточнении. С этой целью желательно провести магниторезонансную холангиопанкреатографию (МРТХГ) или эндоскопическое УЗИ (ЭУЗИ); или (во время операции) интраоперационное ультразвуковое исследование (ИОУЗИ) или холангиографию (ИОХГ) с дальнейшим протоколом, как в группе среднего риска холедохолитиаза (см. ниже).
У пациентов со средним риском холедохолитиаза оптимальным соотношением диагностической ценности и безопасности обладают методы интраоперационной лучевой диагностики (ИОУЗИ и ИОХГ, см. главу 3). При выявлении референсных признаков холедохолитиаза дальнейшая лечебно-диагностическая тактика зависит от размеров конкрементов. При мелких (<5мм) камнях в холедохе возможна как одномоментная коррекция холедохолитиаза во время холецистэктомии (при наличии такой возможности в клинике и соответствующей квалификации операционной бригады) или оставление дренажа в общем желчном протоке (ОЖП) для проведения послеоперационной фистулохолангиографии (ПОФХГ) и последующих лечебных мероприятий. Наличие крупных конкрементов требует одномоментной интраоперационной коррекции лапароскопическим или открытым способом. Если при интраоперационной диагностике конкрементов не выявлено, то обращают внимание на наличие признаков внепеченочного холестаза (внутрипротоковой гипертензии, замедленной эвакуации в ДПК, мелких примесей и включений в содержимом протока и др.) Если эти признаки имеются, то по окончании холецистэктомии через культю пузырного протока в холедох устанавливается катетер, через который в послеоперационном периоде производится полипозиционная фистулохолангиография, при которой уточняются причины билиарной гипертензии и проводятся соответствующие лечебные мероприятия. При отсутствии интраоперационных признаков холестаза выполняют обычную лапароскопическую холецистэктомию (ЛХЭ).
При высокой вероятности холедохолитиаза диагностическим методом выбора является эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ); во-первых, в силу высокой диагностической ценности (см. главу 3); во-вторых, из-за высокого терапевтического индекса (большинству пациентов можно одномоментно провести лечебные мероприятия); и, в-третьих, ввиду необходимости еще до операции исключить другие причины холедохоэктазии и гипербилирубинемии (например, опухолевые). Если при ЭРХПГ патологии в протоках не обнаруживается, пациенту выполняется стандартная холецистэктомия. Если подтверждается наличие конкрементов и других изменений, проводится соответствующее эндоскопическое лечение.
Несколько иной диагностический алгоритм рекомендуется нами при остром холецистите (рис.4).
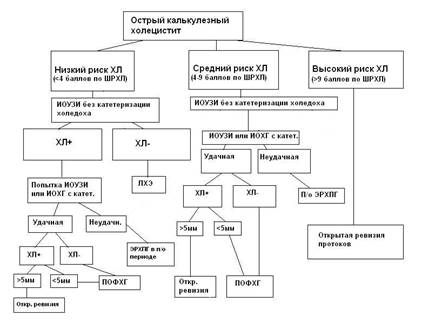
Рис.4. Алгоритм периоперационной лучевой визуализации желчевыводящих протоков у пациентов с острым калькулезным холециститом.
Особенностью лечебно-диагностической тактики при остром холецистите в современных условиях является максимально возможное сокращение предоперационного периода ввиду того, что выполнение лапароскопической операции в поздние сроки сопровождается техническими трудностями и большим количеством осложнений из-за образования в области шейки желчного пузыря плотного инфильтрата, затрудняющего анатомическую ориентировку. Поэтому мы считаем нецелесообразным проведение в предоперационном периоде диагностических мероприятий, требующих специальной подготовки больного, доставки его в другие лечебные учреждения, сопровождающихся увеличением предоперационного периода и опасных развитием осложнений. При низкой вероятности холедохолитиаза во время операции всем пациентам рекомендуется проводить интраоперационное ультразвуковое сканирование без катетеризации протоков. По нашим наблюдениям и литературным данным этот метод диагностики в условиях острых воспалительных изменений в области гепатодуоденальной связки и шейки желчного пузыря позволяет лучше визуализировать анатомические образования этой зоны и избежать их повреждения в условиях плотного инфильтрата (С.Г. Шаповальянц с соавт., 1993; Ю.Г. Старков, В.П. Стрекаловский, 1999, 2001; В.А. Самарцев с соавт., 1999; Vipond M. N. et al., 1989). Если при этом исследовании не обнаружено конкрементов в желчных ходах (наиболее типичная ситуация для данной группы пациентов), дополнительных диагностических мероприятий не проводят и выполняют стандартную операцию. Если же имеются признаки конкрементов, то рекомендуется попытка катетеризации общего желчного протока через культю пузырного протока. В условиях острых воспалительных изменений эта манипуляция затруднена и не всегда успешна. При удачной канюляции и обнаружении конкрементов в протоке дальнейшая диагностическая тактика зависит от размеров конкрементов. При обнаружении крупных камней (проблематичных для эндоскопической экстракции) выполняется холедохотомия и непосредственная ревизия протока с последующими лечебными мероприятиями. При обнаружении мелких камней в протоках в холедохе оставляют катетер для проведения в послеоперационном периоде фистулохолангиографии. Так же поступают и при отсутствии признаков конкрементов, поскольку у больных острым холециститом на фоне воспалительных явлений возможны как ложноположительные, так и и ложноотрицательные результаты интраоперационной диагностики, и наиболее точную картину можно получить только при полипозиционной фистулохолангиографии на стационарном рентгеновском аппарате экспертного класса. При неудачной попытке канюляции вопрос о наличии конкремента в ОЖП остается открытым, что требует проведения в послеоперационном периоде ЭРХПГ.
При среднем риске холедохолитиаза основные диагностические мероприятия также производятся во время операции. После стандартного лапароскопического УЗИ, во время которого оцениваются анатомические взаимоотношения трубчатых структур гепатопакреатодуоденальной зоны, всем пациентам проводится попытка канюляции гепатикохоледоха для проведения холангиографии или дуплексного энергетического сканирования.
При удачной канюляции и обнаружении конкрементов в протоке дальнейшая диагностическая тактика зависит от размеров конкрементов. При обнаружении крупных камней выполняется лапароскопическая или открытая холедохотомия и непосредственная ревизия протока с последующими лечебными мероприятиями. При обнаружении мелких камней в протоках в холедохе оставляют катетер для проведения в послеоперационном периоде фистулохолангиографии.
В условиях высокого риска холедохолитиаза, особенно при наличии механической желтухи, холангита у больных острым калькулезным холециститом считаем нецелесообразным проведение лапароскопической или эндоскопической лучевой диагностики желчных ходов и рекомендуем проведение срочной операции с непосредственной ревизией билиарного дерева через лапаротомический доступ.
Представленные алгоритмы периоперационной лучевой визуализации желчевыводящих протоков у больных острым и хроническим калькулезным холециститом, безусловно, не могут охватить всего разнообразия ситуаций в билиарной хирургии, однако, на наш взгляд, могут быть действенным инструментом в выборе правильной диагностической тактики у этой сложной категории пациентов.
Основные результаты работы
Для выбора оптимальной программы лучевой визуализации желчевыводящих путей у пациентов с острым и хроническим калькулезным холециститом разработан дифференцированный подход, основанный на априорной оценке риска холедохолитиаза.
В группе низкого риска холедохолитиаза диагностическая ценность каждого из исследуемых методов (трансабдоминального УЗИ, ЭРХПГ, ИОУЗИ, ИОХГ) была достаточно высока (все значения АUС при ROC-анализе превышали 0,78) и достоверно не отличалась друг от друга, однако риск развития осложнений от применения инвазивных методов диагностики в 6,5 раз превышал риск самого холедохолитиаза, что, на наш взгляд, делает рутинное применение ЭРХПГ или интраоперационного инструментального обследования холедоха в данной группе больных нецелесообразным.
В условиях средней и высокой вероятности холедохолитиаза диагностическая ценность каждого из инвазивных методов (ЭРХПГ, ИОУЗИ, ИОХГ) была примерно одинаковой (АUС =0,93-0,96) и существенно превышала ценность трансабдоминального УЗИ (AUC=0,73). В этих группах вероятность выявления конкрементов в общем желчном протоке с помощью инвазивных методов диагностики
8-09-2015, 19:28
