Действующим веществом растительных экстрактов являются ди– или тригидроксилантрахиноны в форме антрахиноновых гликозидов. Из экстрактов алоэ, сенны, крушины и ревеня в толстой кишке высвобождаются активные производные антрахинона, которые стимулируют перистальтику толстой кишки, ингибируют всасывание воды и электролитов. Действие препаратов этой группы зависит от времени опорожнения желудка, пассажа по толстой кишке и наступает спустя 6 ч при приеме их перед едой. По выраженности слабительного эффекта препараты располагаются в следующей последовательности: листья сенны > плоды сенны > кора крушины > корень ревеня. При длительном применении они вызывают меланоз слизистой оболочки кишки. Часто возникает привыкание к данным препаратам, поэтому при длительном употреблении требуется увеличение их дозы. Так, через 5 лет приема на то же слабительное средство отвечает каждый 2–й пациент, а через 10 лет – каждый 10–й [3]. Производное дифенилметана – бисакодил – по частоте применения занимает 1–е место среди препаратов этой группы. Он выпускается в двух лекарственных формах: в драже и свечах. В отличие от препаратов, содержащих антрахиноны, бисакодил при приеме внутрь находится в активной форме уже в желудке. Поэтому его прием, особенно при увеличении дозы, часто сопровождается спастическими болями в верхней части живота.
При использовании в свечах бисакодил увеличивает пропульсивную активность толстой кишки, и слабительный эффект наступает через 1 ч. Эту форму препарата применяют для быстрой очистки кишечника при подготовке пациента к срочной операции или инструментальному исследованию. В тонкой кишке бисакодил частично всасывается и, вступая в системный кровоток, увеличивает возможность токсического действия и развития аллергических реакций. Из препаратов, обладающих осмотическими свойствами , наибольшее распространение получили лактулоза и макрогол. Солевые слабительные (натрия сульфат, магния сульфат) для лечения хронических запоров практически не используют из–за болей в животе и формирования жидкого кала, что при частом употреблении приводит к водно–электролитным расстройствам.
Лактулоза – синтетический неадсорбируемый дисахарид, состоящий из лактозы и фруктозы. В неизменном виде она поступает в толстую кишку. В подвздошной кишке лактулоза расщепляется с образованием молочной и других кислот. Вследствие этого снижается рН в просвете кишки, что вызывает раздражение ее рецепторов и стимулирует моторику. Положительным эффектом лактулозы является ее пребиотический эффект, способствующий росту нормальных сахаролитических бактерий. Однако в лечении запоров требуются более высокие дозы препарата, чтобы сопровождается вздутием и распиранием живота. Это обстоятельство вынуждает пациентов отказываться от длительного приема лактулозы.
Макрогол – препарат с молекулярной массой 4000 является гидрофильным полимером, не проникающим через биологические мембраны кишечной стенки; способен образовывать устойчивые связи с молекулами воды и удерживать ее в просвете кишки. Увеличение объема содержимого на всем протяжении толстой кишки способствует ее перистальтической активности. Препарат не взаимодействует с лекарственными препаратами, не изменяет водно–электролитный обмен. Макрогол не метаболизируется, не абсорбируется, не изменяет рН кишечного химуса и действует независимо от состава бактерий кишки. Может использоваться даже у беременных. Слабительное действие наступает через 24–48 ч после приема. Стойкий эффект наблюдается через 2 недели регулярного его приема. Препарат не вызывает побочных явлений, к нему не развивается привыкания.
К слабительным средствам, увеличивающим объем содержимого кишечника , относят пищевые волокна овощей, фруктов и зерновых, целлюлозосодержащие препараты и мукофальк. Увеличение в рационе доли продуктов, богатых клетчаткой, нередко становится причиной диспептических расстройств (метеоризм, боли в животе). В этих случаях используют целлюлозосодержащие препараты. Они не всасываются, абсорбируют воду, набухают и, вызывая растяжение кишки, усиливают ее перистальтику [2]. Однако при запорах, обусловленных атонией толстой кишки, препараты этой группы эффективны лишь у 25% больных, а при нарушении дефекации – у 30%.
Препараты, размягчающие каловые массы (жидкий парафин и вазелиновое масло) имеют ограниченное применение. Они не усиливают перистальтику, но снижают напряжение при дефекации. Этими же свойствами обладают масляные микроклизмы. При неоднократном применении внутрь вазелиновое масло снижает всасывание жирорастворимых витаминов и может обусловливать их дефицит в организме. Прием слабительных препаратов различных групп приводит к развитию ряда побочных эффектов:
1. Нарушение всасывания: – подавление всасывания витаминов, солей, питательных веществ; – стимулирование секреции на фоне потери воды и солей.
2. Патологические эффекты и системные поражения: – псевдомеланоз прямой, сигмовидной ободочной и толстой кишки; – токсический гепатит; – парафиномы; – синдром недостаточности калия и натрия; – вторичный или третичный альдостеронизм; – интоксикация, обусловленная гипермагниемией.
3. Функциональные расстройства желудочно–кишечного тракта: – интолерантность в желудке (тошнота, рвота); – абдоминальные боли; – отрыжка, метеоризм, ощущение переполнения; – кишечная непроходимость, вызванная «слабительными препаратами, увеличивающими объем»; – нарушение состава кишечной микрофлоры.
4. Влияние слабительных средств на метаболические процессы: – замедление или снижение абсорбции нутриентов; – увеличение выделения с мочой ионов Na + и К + ; – тахифилаксия.
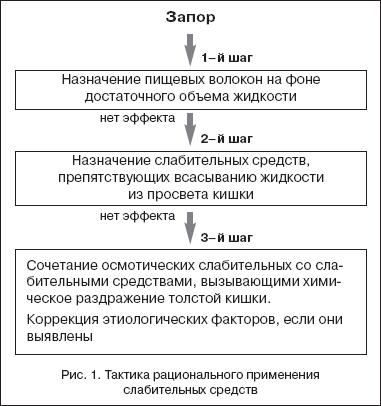
Электролитные расстройства возникают у 25–35% пациентов, регулярно принимающих слабительные средства. В большей степени они отмечаются при приеме препаратов сенны, алоэ, бисакодила и натрия пикосульфата, которые чаще используются пациентами и назначаются врачами. Основное нарушение электролитного баланса – дефицит калия, способствующий усилению запора [7]. Гипокалиемия может привести к повреждению почечных канальцев. Вследствие этого увеличивается потеря калия через почечный барьер. Дефицит калия обусловливает нарушение сокращения мышц кишки (формирование инертной кишки) и к увеличению дозы слабительных препаратов. По этой причине следует избегать длительного приема слабительных средств указанных групп, особенно в высоких дозах. При выборе слабительного средства следует придерживаться определенной тактики (рис. 1). Начинать лечение следует с препаратов, увеличивающих объем содержимого кишки (наполнители и осмотические слабительные). Среди этих слабительных преимущество имеет макрогол, который при оценке эффективности по шкале 0–100 мм (0 – отсутствие эффекта, 100 – высокая эффективность) получил 89,5 мм, по мнению врачей, и 78,3 мм – при оценке пациентами. В среднем положительный индекс составил 77,3 мм. Даже при длительном применении макрогол не вызывал побочных эффектов.
При выраженной гипотонии или атонии кишки следует сочетать препараты, увеличивающие объем содержимого в кишке: макрогол с прокинетиками или слабительными средствами, вызывающими химическое раздражение кишки. При этом необходимо индивидуальное дозирование (как можно меньше, но столько, сколько нужно; избегать диареи). Ежедневный прием стимуляторов моторики не обязателен. Например, 2 пакетика макрогола принять утром с интервалом в 1 ч (в 8 или 9 ч) ежедневно и дополнительно 2 раза в неделю во 2–й пакетик добавить 15 капель натрия пикосульфата. Целесообразно делать перерывы в приеме слабительных средств, чтобы определить, прошел ли запор. Благодаря комбинации стимуляторов моторики с препаратами, обеспечивающими объем кишечного содержимого, можно надежно нормализовать деятельность кишечника (рис. 2).
Для лечения запоров, обусловленных спастической дискинезией и сопровождающихся болями в животе, следует использовать спазмолитики . Препараты должны обладать высокой избирательностью действия на спазмированные участки кишки, не нарушать ее перистальтическую активность, эффективно купировать болевой синдром, не влиять на функцию других органов. Из миотропных спазмолитиков наиболее эффективно купируют болевой синдром в кишке пинаверия бромид, мебеверина гидрохлорид, отилония бромид и препараты, обладающие прямым действием на внутриклеточные процессы в миоците. Однако, по данным мета–анализа 26 клинических исследований, спазмолитики миотропного действия в виде монотерапии существенно не влияли на купирование запоров [3]. Поэтому для получения регулярного стула их следует принимать со слабительными средствами, увеличивающими объем кала и размягчающими его консистенцию (рис. 3). Схема лечения запоров, обусловленных функциональной аноректальной обструкцией, представлена в табл (рис. 4). При сниженной чувствительности слизистой оболочки прямой кишки назначают свечи, освобождающие углекислый газ, индуцирующий дефекационный рефлекс (лецикарбон).
Для выработки позыва на дефекацию можно назначать микроклизмы объемом до 200 мл ежедневно утром. В специализированных центрах лечения этого вида запоров успешно применяется методика биологической обратной связи – biofeedback . Biofeedback –тренинг оказался эффективным у 85% пациентов с функциональной обструкцией аноректальной зоны [5]. При всех видах запоров в комплексное лечение следует включать препараты, восстанавливающие кишечный биоценоз. И хотя эффект пробиотиков при запоре с научной точки зрения доказан недостаточно убедительно, их применение позволяет уменьшить газообразование в кишечнике и нередко снизить дозу слабительных препаратов. Итак, эффективное лечение запоров достигается благодаря совместному взаимодействию врача и пациента при выборе оптимальной схемы терапии, улучшающей качество жизни больного.



Список литературы
1. Григорьев П.Я, Яковенко Э.П. Запор: от симптома к диагнозу и адекватному лечению // Тер. арх. – 1996. – Т. 68, № 2. – С. 27–30.
2. Румянцев В.Г. Хронические запоры: подходы к диагностике и терапии // Моторика толстой кишки. Патофизиологические и терапевтические аспекты / ГНЦ колопроктологии МЗ РФ. – М., 1997.
3. Синдром раздраженного кишечника. Для тех кто лечит // Здоровье. – 2001. –№ 6, прил.
4. Bazzocchi S., Ellis J., Villanueva–Meyer et al. Postprandial colonic transit and motor activity in chronic constipation // Gastro–enterology. – 1990. – Vol. 98. – P. 686–693.
5. CummingsJ.H. Diet and transit through the gut // J. Plant. Foods. – 1978. – Vol.. – P. 83–95.
6. Finke S. Ballaststofte in der Ernahrung // Biol. Med. – 1991. – №1. – S. 456–463.
7. Fusgen I. Constipation. Practical geriatrics series. – Munchen: MMV Med.–Verlag, 1993.
8. Marvin M., Michael D., Kenneth L. Gastrointestinal motility in Health and Disease. – 2002.
9. Prather C.M., Camilleri M., Zinsmeis–ter A.R. et al. Tegaserod accelerates orocecal transit in patient with constipation predominant irritable bowel syndrome // Gastroenterology. – 2000. – Vol. 1 18. – P. 463–468.
10. Sarna S.K. Physiology and pathophysiology of colonic motor activity. Part I // Dig. Dis. Sci. – 1991. – Vol. 36. – P. 827–862.
8-09-2015, 20:19
