Исход воспаления
Имеются несколько возможных исходов воспаления:
– при не осложненном остром воспалении ткань возвращается к нормальной жизнедеятельности путем разжижения и удаления экссудата и клеточного детрита макрофагами и лимфатической системой;
– если при остром воспалении резко выражен некроз ткани, то восстановление ее происходит путем регенерации или замещения соединительной тканью с формированием рубца;
– если повреждающий агент не нейтрализуется при остром воспалительном ответе, развивается иммунный ответ, который приводит к развитию хронического воспаления;
– если в результате хронического воспаления достигается удаление или нейтрализация повреждающего агента, ткань также регенерирует, обычно путем фиброза.
В процессе пролиферации происходит рассасывание мелких тромбов и погибших тканей (ферментативное расщепление, фагоцитоз). Большие дефекты тканей, образующиеся в результате фибринозно-некротического воспаления, замещаются рубцовой тканью. Мелкие дефекты, возникающие между клетками внутри местных тканей (стромы) сначала становятся просветами, затем превращаются в микрополости . Впоследствии сформированные микрополости становятся «кладбищем»для погибших клеток, т. к. активный процесс альтерации и пролиферации не успевают быстро уничтожить и лиминировать слабые и поврежденные клетки местных тканей и клетки крови.
Изменения межклеточного вещества
Физико-химические изменения межклеточного вещества и ткани при воспалении значительны и выражаются в следующих нарушениях:
– нарастает ацидоз – Н – гипериония;
– увеличивается количество К и Na – ионов;
– нарастает осмотическое давление;
– нарастают ферментативно-аутокаталитические процессы;
– увеличивается СО2 в тканях;
– понижается поверхностное натяжение коллоидов протоплазмы (эритроцитов, лейкоцитов, гистиоцитов), что делает клетки более липкими, способствует феномену «краевого стояния» и влечет за собой изменения клеточной конфигурации.
Воспалительный отек образуется вследствие повышения адсорбционных процессов, т.е. связывания воды, белков и солей тканями в результате нарастания в них осмотической концентрации, изменению вязкости вышедших белков и явлению свертывания их при соприкосновении с денатурированными тканевыми поверхностями. В основе связывания воды лежит эндосмотическая и молекулярная имбибиция структурных элементов с их разбуханием и гомогенизацией (аморфизацией), а также прекращением циркуляции в тканевых щелях.
В то же время воспалительная реакция имеет и защитно-приспособительное значение для организма: белки отечной жидкости способны связывать и фиксировать бактериальные токсины, а также нейтрализовать токсические продукты распада тканей. Это задерживает поступление указанных выше веществ из очага воспаления в общую циркуляцию и предупреждает распространение их по организму.
Таким образом, патологические изменения местных тканей при воспалении, могут быть представлены, как предопухолевые изменения тканей.
3. ФОРМИРОВАНИЕ ИЗОЛИРОВАННОЙ МИКРОПОЛОСТИ
Зюсс Р. И др. (1977): процесс «зарождения»злокачественной клетки и развития злокачественного процесса, каким-то образом ускользают из-под контроля регуляции роста в организме-носителе. Это возможно лишь в том случае, если вышеуказанные процессы будут происходить в достаточно изолированном от самого организма-носителя пространстве, находящемся в его же тканях.
Для «зарождения» стволовой злокачественной клетки, последующего роста и развития злокачественного процесса, необходимы условия создающие изолированное состояние клетки-предшественницы от влияния организма. Эти условия можно назвать, как «предопухолевое» ложе в патологически измененных местных тканях на фоне предопухолевых заболеваний макроорганизма.
«Предопухолевым» ложем может быть изолированная микрополость, формирование которой при хроническом воспалении – естественный процесс. Однако совершенно не обязательно, что сформировавшаяся изолированная микрополость станет местом, где произойдет «зарождение» стволовой злокачественной клетки.
В эпителиальной ткани возникновение изолированной микрополости невозможно, по причине отсутствия необходимых для этого соединительнотканных структур, краткосрочности жизни эпителиальных клеток, а также тесного соединения их между собой и базальной мембраной.
Базальная мембрана играет очень важную роль в образовании изолированной микрополости, т. к. является надежным барьером охраняющим «предопухолевое» ложе от внешних воздействий.
Соединительная ткань является идеальным местом для формирования «предопухолевого» ложа, т. к. основные ее составляющие: клеточные диффероны, волокнистые структуры и аморфное вещество, при определенной организации могут участвовать в формировании изолированной микрополости.
ПРОТОТИП
Прототипом формирования изолированной микрополости, как «предопухолевого» ложа, может быть структурная организация желточного мешка зародыша человека (Рис. 4).
Желточный мешок или пузырь (Vesicula umbilicalis) зародыша человека – это мешкообразный придаток на брюшной стороне зародыша, не имеющий в себе запаса питательного желтка. Стенка желточного мешка состоит из одного зародышевого листка, полость его наполнена жидкостью, содержащей белок, и соединена с полостью кишечника желточным протоком.
Желточный мешок является вспомогательной структурой, обеспечивающей в первом триместре беременности питание и кроветворение эмбриона. На протяжении своего существования желточный мешок может расти до 2 – 6 мм в диаметре. После 8 – 9 недель беременности его значение в развитии эмбриона начинает уменьшаться и к концу первого триместра он полностью редуцируется.
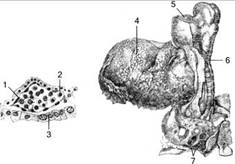
А Б
Рис. 4. Развитие кровяных островков в желточном мешке у зародыша человека (CarnegieCont. ToEmb., 1929, vol.20):
А – начало дифференцировки эндотелия и первичных клеток крови у 4-недельного зародыша (длина зародыша 4,5 мм): 1 – первичные кровяные клетки, 2 – клетки крови, 3 – эндодерма.
Б – зародыш на стадии 10 сомитов по Корнеру: 4 – примордиальный кровяной островок в желточном мешке, 5 – сердечный выступ, 6 – срезанный край амниона, 7 – пупочные сосуды.
Принцип построения и функционирования желточного мешка, как нельзя лучше является прототипом построения и функционирования изолированной микрополости, как будущего «предопухолевого» ложа, при этом:
1. Внутри микрополости возникают условия, близкие к эмбриональным.
2. «Зарождение» и размножение стволовой злокачественной клетки изначально происходит в замкнутой изолированной от микроокружения системе.
3. Стволовая злокачественная клетка условно повторяет начало эмбрионального кроветворения.
4. Имеется некоторое количество питательных веществ.
5. Создается агрессивная бескислородная среда.
УСЛОВИЯ
1. Врожденное и / или приобретенное формирование патологических полостей и фиброзных перегородок, рубцов, капсул вокруг инородного тела, приводит к нарушению микроциркуляции внеклеточной жидкости и способствует возникновению и развитию вялотекущих хронических воспалительных явлений с возможным формированием изолированной микрополости.
2. Разрушение тканей (альтерация) способствует возникновению просветов в межклеточном пространстве, способных превратиться в микрополость.
3. Наличие отека местных тканей при воспалении сопровождается скоплением жидкости (экссудата) в отдельных местах – в просветах, некоторые из них при накоплении экссудата могут превратиться в микрополость.
4. В процессе воспаления возникают значительные химические изменения межклеточной жидкости, которая может скапливаться в естественно формирующейся микрополости, превращая ее в объемное образование, содержащее агрессивную специфическую жидкость.
5. Регенеративный процесс (пролиферация), создает возможности для образования грануляционной и / или рубцовой ткани, которые могут развиваться вокруг образовавшейся микрополости, превращая ее в изолированное состояние с низким содержанием кислорода или его отсутствием.
6. Наличие в организме человека полипотентных малодифференцированных клеток соединительнотканного ряда периферической крови, именуемых, как «фиброциты периферической крови» или фибробластоподобные клетки, способных мигрировать в участки повреждения тканей и участвовать в процессе формирования как нормальных, так и патологических рубцов, а также изолированной микрополости.
МЕХАНИЗМ
Вирхов Р. (1863–1867): хроническое раздражение тканей вызывает с их стороны защитную реакцию – идет регенерация и скорость деления клеток увеличивается, но если будет утерян контроль за регенерацией и скоростью деления, то могут возникать злокачественные клетки.
Хроническое воспаление возникает на фоне продолжающегося острого воспаления, причем регенеративные и воспалительные процессы могут долго существовать параллельно, ослабевая и усиливаясь один за счет другого. При этом в соединительной ткани из-за локальных неоднородностей распределения веществ и нарушения передвижения жидкости происходит его накопление в ограниченных зонах межклеточного пространства.
Известно, что первоначально в зону воспаления приходят нейтрофилы, которые в очаге воспаления помогают организму очистить зону поврежденияот инфекции и продуктов распада аутологичных клеток, подготавливая тем самым «фронт работы» для Моноцитов-Макрофагов. В решении этой задачи нейтрофилы порой «усердствуют» вызывая «взрыв» разрушений местных тканей. Именно нейтрофилы обеспечивают образование микрополости, т. к. они вызывают деструкцию соединительнотканного матрикса, образуют экссудат и привлекают клетки, обеспечивающие репарацию.
В процессе воспаления происходит рассасывание мелких тромбов и погибших тканей. Большие дефекты тканей, образующиеся в результате фибринозно-некротического воспаления, замещаются рубцовой тканью. Мелкие дефекты, возникающие между клетками внутри стромы, сначала становятся просветами, затем превращаются в микрополости.
В ответ на повреждение тканей и под действием патогенетических факторов воспаления, из кровеносного русла мигрируют полипотентные малодифференцированные клетки соединительнотканного ряда, именуемые, как «фиброциты периферической крови» или фибробластоподобные клетки. Их иммунофенотипические признаки в сочетании со способностью давать начало представителям фибропластического клеточного дифферона, позволяют утверждать, что они представляют собой мультипотентные мезенхимальные стромальные клетки (ММСК), постоянно циркулирующие в крови в небольших количествах. Именно эти фибробластоподобные клетки и участвуют в формировании изолирующей оболочки микрополости
Завершающим этапом является возникновение инфильтрата, состоящего из мелких лимфоидных клеток являющихся, главным образом, продуктом размножения местных соединительнотканных элементов. Цементирующим веществом, покрывающим денатурированные поверхности импровизированной оболочки организовавшейся микрополости, является фибрин – полимеризованный продукт белка крови фибриногена.
Необходимо отметить, что процесс хронического воспаления – длительный и затяжной, может протекать месяцы и годы, значит и длительность формирования изолированной микрополости, также может составлять месяцы и годы.
СТРОЕНИЕ
Микрополость окружена несколькими слоями, образующими оболочку. Каждый из слоев может быть различно выраженным и каждый из них выполняет свою роль:
1. Внутренний – малые пролиферирующие фибробласты, не образующие сплошного монослоя, лежащие на среднем слое. Синтезируют компоненты межклеточного вещества белков (коллаген, эластин), протеогликанов, гликопротеинов, тем самым способствуют формированию соединительнотканной оболочки, также выступают в качестве подложки-фидера (от англ. feed – кормление, питание).
Laki (1974): пролиферация фибробластов идет на фибринных сгустках, как при заживлении ран, где фибрин играет роль матрицы, необходимой для регенерации тканевой структуры.
Герасимов И.Г., Попандопуло А.Г. (2007): ф ибробласты, распластанные в монослое, в результате лишения их CO2 в концентрации, необходимой для нормального функционирования, утрачивают контакт друг с другом, округляются и погибают путем некроза или апоптоза.
2. Средний слой – в основном это коллагеновые волокна, которые окружают микрополость достаточно плотным кольцом и, тем самым, изолируют микрополость от влияния микроокружения.
3. Наружный слой – не постоянный, различный по объему инфильтрат, состоящий по преимуществу из мелких лимфоидных клеток являющихся, главным образом, продуктом размножения местных соединительнотканных элементов.
4. O , Meara (1958): обнаружил фибриновые волокна в гистологических препаратах опухолей.
Фибрин возникает в результате повышения проницаемости сосудистой стенки, выхода белков плазмы крови в межклеточное пространство и явлению свертывания фибриногена. Свойства фибрина:
– является цементирующим материалом при соприкосновении с денатурированными тканевыми поверхностями окружающими сформированную микрополость;
– влияет на рост опухоли, т. к. может служить источником питания злокачественных клеток;
– защищает злокачественные клетки от разрушающего действия со стороны организма-носителя и тем самым содействует злокачественному росту;
– препятствует отрыву злокачественных клеток от основной массы опухоли;
– стимулирует активность процессов приживления разрозненных злокачественных клеток, дающих начало новым злокачественным очагам.
ФОРМА И ЛОКАЛИЗАЦИЯ
Изолированная микрополость равномерно заполнена жидкостью и имеет различную форму: щелевидную, овальную, округлую, звездчатую и др. (Рис. 5).
Рис. 5. Изолированная микрополость
Размеры микрополости зависят:
– от длительности и характера течения хронического воспаления;
– количества находящейся в ней жидкости;
– морфологического строения органа или ткани, в котором расположена микрополость;
– способности организма-носителя отграничить микрополость.
Первично сформированная изолированная микрополость имеет размеры до 1 мм, в дальнейшем ее размеры могут увеличиваться по мере увеличения массы злокачественных клеток за счет экспансивного роста.
Локализация и глубина залегания изолированной микрополости зависит от многих причин, одна из них – это рельеф слизистой оболочки:
– если рельеф слизистой оболочки «плоский» (протоки молочной железы, протоки предстательной железы, шейка матки и др.), то микрополость может формироваться под базальной мембраной, возможно участие базальной мембраны в формировании ее оболочки;
– если рельеф слизистой оболочки «сложный» (желудок, толстая кишка, легкие и др.), то микрополость формируется в глубине соединительной ткани, на уровне экзокринных желез.
ХИМИЧЕСКИЙ СОСТАВ ЖИДКОСТИ
Физико-химические изменения межклеточного вещества в зоне хронического воспаления значительны и выражаются в нарушении нормальной установки коллоидных систем:
– увеличивается осмотическое давление ( гиперосмия) – аналогично и в изолированной микрополости;
– увеличивается концентрация водородных ионов (гипероксия и ацидоз) – аналогично и в изолированной микрополости;
– ионы калия, натрия, хлора, анионы фосфорной кислоты и др. накапливаются вследствие разрушения клеток – все они или каждый в отдельности могут находиться в изолированной микрополости;
– белки отечной жидкости, а также белки связанные с бактериальными токсинами и токсическими продуктами распада тканей – могут находиться в изолированной микрополости;
– ферменты лизосом (протеазы, катепсин, химотрипсин, щелочная фосфатаза и др.) клеток поврежденных в ходе воспалительного процесса скапливаются в большом количестве в межклеточной жидкости – могут находиться в изолированной микрополости;
– белки–медиаторы воспаления с ферментативными свойствами (например, некрозин) – могут находиться в изолированной микрополости;
– органические кислоты цикла Кребса, жирные кислоты, молочная кислота, полипептиды и аминокислоты, возникшие в большом количестве вследствие активации процессов протеолиза, гликолиза и липолиза – все они вместе или каждая в отдельности могут находиться в изолированной микрополости;
– кислород количественно уменьшается, а увеличивается содержание углекислого газа в тканях, в изолированной микрополости создается бескислородная среда.
Таким образом , в зоне хронического воспаления формируется «предопухолевое» ложе в виде изолированной микрополости, внутри которой возникает среда характеризующаяся, как «суперусловия».
5. Инициация костномозгового мононуклеара
Костный мозг является одновременно органом кроветворения и центральным органом иммунной системы. Общая масса костного мозга у взрослого человека примерно 2,5–3,0 кг (4,5–4,7% от массы тела). Около половины составляет красный костный мозг, располагающийся в ячейках губчатого вещества плоских и коротких костей, эпифизов длинных (трубчатых) костей. Остальное – желтый костный мозг, выполняющий костномозговые полости диафизов длинных (трубчатых) костей.
В состав костного мозга входят стволовые клетки, из которых формируются основные клеточные элементы крови, клеточные элементы скелетных тканей, клеточные элементы сосудов. Чем моложе человек, тем активнее стволовые клетки костного мозга.
1. ГЕМОПОЭЗ
Гемопоэз (от греч. háima – кровь и póiēsis – сотворение) или кроветворение – процесс образования, развития и созревания клеток крови у животных и человека. Все клетки крови происходят из единой родоначальной клетки – полипотентной стволовой кроветворной клетки в эмбриогенезе и после рождения, они обладают способностью к дифференцировке во все без исключения клетки крови и возможностью участия в образовании других тканей организма. Различают эмбриональный и постэмбриональный гемопоэз.
ЭМБРИОНАЛЬНЫЙ
Эмбриональный гемопоэз представляет собой процесс развития крови, как ткани в эмбриональном периоде развития человека в результате последовательно сменяющихся трех основных этапов:
1. Первый этап – мезобластический: у человека начинается в конце 2-й – в начале 3-й недели, протекает по 9-ю неделю развития зародыша и характеризуется появлением первой генерации стволовых клеток крови. При этом клетки крови появляются во внезародышевых органах: мезенхиме стенки желточного мешка, мезенхиме хориона и стебля.
Кроветворение в стенке желточного мешка: в мезенхиме обособляются зачатки сосудистой крови или кровяные островки. В них клетки округляются, теряют отростки и преобразуются в стволовые клетки крови. Клетки, ограничивающие кровяные островки, уплощаются, соединяются между собой и образуют эндотелиальную выстилку будущего сосуда. Часть стволовых клеток дифференцируется в первичные клетки крови (бласты).
В поддержании плюрипотентности эмбриональных стволовых клеток млекопитающих, большое значение играют фибробласты в качестве подложки-фидера (от англ. feed – кормление, питание).
2. Второй этап – гепатолиенальный: начинается с 5–6-й недели развития плода, когда печень становится основным органом гемопоэза, в ней образуется вторая генерация стволовых клеток крови. Кроветворение в печени достигает максимума через 5 месяцев и завершается перед рождением. Стволовые клетки крови печени заселяют тимус, селезенку и лимфатические узлы.
3. Третий этап – медуллярный (костномозговой): начинается с 10-й недели и постепенно нарастает к рождению, характеризуется появлением третьей генерации стволовых клеток крови в красном костном мозге. После рождения красный костный мозг становится центральным органом гемопоэза.
Необходимо отметить, что все органы, в которых осуществляется кроветворение: лимфатические узлы, печень, селезенка, вилочковая железа и костный мозг, обладают определенными анатомо-физиологическими особенностями и имеют общие черты строения:
– строму составляет ретикулярная ткань, паренхиму – кроветворные клетки;
– богаты элементами, относящимися к системе Мононуклеарных фагоцитов;
– имеют капилляры синусоидного типа.
ПОСТЭМБРИОНАЛЬНЫЙ
Постэмбриональный гемопоэз представляет собой процесс физиологической регенерации крови, компенсирующий физиологическое разрушение дифференцированных клеток. Нормальное кроветворение осуществляется одновременно многими клонами – поликлонально и все клетки крови имеют костномозговое происхождение.
Структура костного мозга
Костный мозг обладает определенными анатомо-физиологическими особенностями. Его строму составляет ретикулярная ткань, паренхиму – кроветворные клетки. У человека красный костный мозг является высоко васкуляризированным органом, сообщается с кровотоком посредством капиллярной сети. Различают два типа капилляров: питающие (обычные) и функциональные (синусоиды), которые впадают в общий ствол – центральную вену.
Синусоиды располагаются радиарно, между ними находится гемопоэтическая ткань. В синусах между эндотелиальными клетками имеются поры, связывающие ткань кроветворных органов с кровеносным руслом. Такое строение обеспечивает транспорт клеток в кровь, а также поступление из крови в кроветворные органы гуморальных факторов (гемопоэтинов), которые наряду с нервной системой оказывают влияние на кроветворение. Будучи гистогенетически единой, кроветворная система в своем функционировании характеризуется определенной независимостью поведения отдельных ростков кроветворения.
Интенсивность гемопоэза
Владимирская Е.Б. (2001) : у мужчин массой тела 70 кг, в сутки образуется 1 х 10 в 11 степени лейкоцитов и 2 х 10 в 11 степени эритроцитов, что составляет клеточную массу в 300 грамм (100 + 200 грамм соответственно) в сутки, в месяц образуется 9 кг клеток, в год – около 100 кг. За 70 лет жизни клеточная продукция нормального кроветворения очень велика и составляет порядка 7 тонн клеток крови.
Кроветворение в красном костном мозге
Кроветворение в красном костном мозге происходит островками, в которых группируются клетки по росткам гемопоэза. Предшественники и развивающиеся кроветворные клетки расположены следующим образом: в центре – делящиеся и незрелые клетки, на периферии (около стенок синусоидов)
8-09-2015, 20:08
