Некогнитивные психические расстройства при болезни Альцгеймера: симптоматология и терапия
Многие годы исследователи деменций основное внимание уделяли клинике и терапии нарушений памяти и когнитивного дефицита и в меньшей степени нередко сопровождающим деменцию некогнитивным расстройствам, таким как различные психотические симптомы и расстройства поведения. Однако уже при первом описании болезни Альцгеймера (БА) А.Alzheimer отметил наличие у пациентки не только признаков афатоапрактоагностической деменции, но и слуховых галлюцинаций и бредовых идей ревности. По данным различных авторов, некогнитивные симптомы часто сопровождают развитие процесса ослабоумия. Описывают широкий круг психотических феноменов: бредовые идеи, подозрительность, галлюцинации, аффективные нарушения, а также различные поведенческие расстройства: агрессию, двигательное беспокойство, бродяжничество и др. Именно эти симптомы в большинстве случаев вызывают беспокойство лиц, опекающих больного, и часто приводят к помещению пациента в психиатрические стационары и учреждения опеки. Известно, что адекватное лечение подобных расстройств у больных с деменцией может облегчить уход за ними в домашних условиях и отсрочить госпитализацию. Поведенческие нарушения представляют собой важную составляющую БА, что подтверждается значительным усилением внимания к этой проблеме, которое отмечается в последнее десятилетие. Анализ публикаций последних лет показывает, что наиболее актуальны следующие вопросы: как часто встречаются поведенческие нарушения, и в том числе психотические расстройства, у больных деменцией, как тесно они связаны с этиологией болезни, ее тяжестью или иными клиническими признаками заболевания. До сих пор неясно, являются ли некогнитивные расстройства только следствием интеллектуального дефицита, связаны ли патогенетически продуктивные психопатологические нарушения с нейрональными изменениями, вызывающими ухудшение когнитивных функций или же совершенно независимые патогенетические механизмы несут ответственность за когнитивные и некогнитивные нарушения.
Таблица 1. Распределение больных по клиническим формам в соответствии с МКБ-10
| Диагностическая рубрика МКБ-10 | Число больных | |
| абс. | % | |
| Деменция при болезни Альцгеймера с ранним началом F00.0 | 5 | 31,2 |
| Деменция при болезни Альцгеймера с поздним началом F00.1 | 1 | 6,3 |
| Деменция при болезни Альцгеймера смешанного типа F00.2 | 10 | 62,5 |
По данным B.Reisberg и соавт., более чем у 50% больных БА на разных стадиях заболевания отмечаются нарушения поведения. Частота отдельных психотических и непсихотических симптомов при БА оценивается по-разному. Так, по данным J.Cummings и соавт. и E.Rubin и соавт., бредовые расстройства встречаются примерно у 30% больных БА. А.Burns и соавт., обследовав 178 больных БА, выявили, что бредовые расстройства присутствовали у 16% больных в начале заболевания и только у 11% на протяжении 12 мес наблюдения. В этом же исследовании было обнаружено, что у 13% больных БА выявляются зрительные, а у 10% – слуховые галлюцинации. Однако сведения о распространенности галлюцинаторных расстройств при БА колеблются в весьма широких пределах от 3% до 49% (E.Rubin и соавт., 1982). Депрессивные симптомы, по мнению большинства исследователей, наиболее часто встречаются у больных БА: у 63% больных, по данным А.Burns и соавт., и у 87% пациентов, по данным A.Merriam и соавт. Из других непсихотических расстройств наиболее часто при БА выявляются такие поведенческие нарушения, как агрессия, встречающаяся с частотой от 20% до 65%, и бродяжничество, регистрируемое у 26% пациентов (L.Teri и соавт., 1989).
Рис. 1. Выраженность некогнитивных нарушений у больных БА в группах респондеров и нереспондеров по шкале BEHAVE-AD до начала терапии кветиапином.
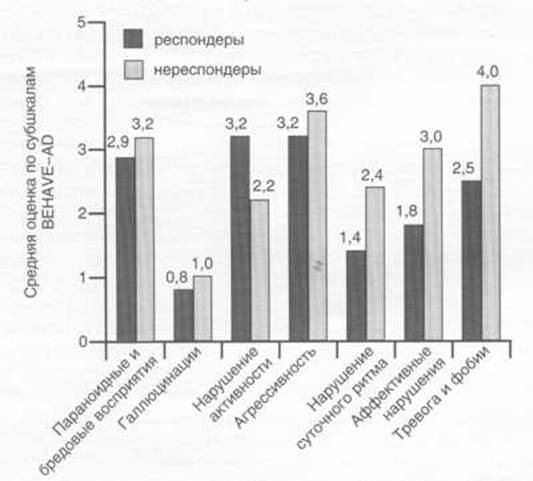
Рис. 2. Динамика средних суммарных показателей выраженности некогнитивных расстройств в группах респондеров и нереспондеров у больных БА до и после окончания терапии кветиапином.
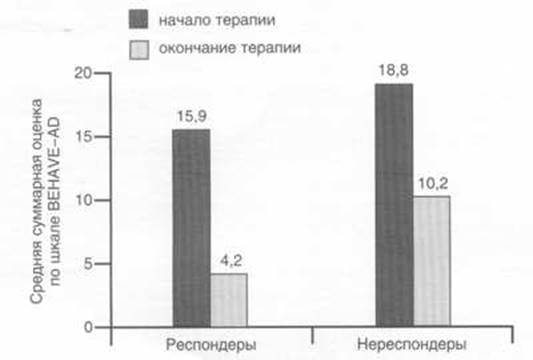
Рис. 3. Динамика средних суммарных показателей по шкалам MMSE и ADAS-cog. в группах респондеров и нереспондеров до и после окончания терапии кветиапином.
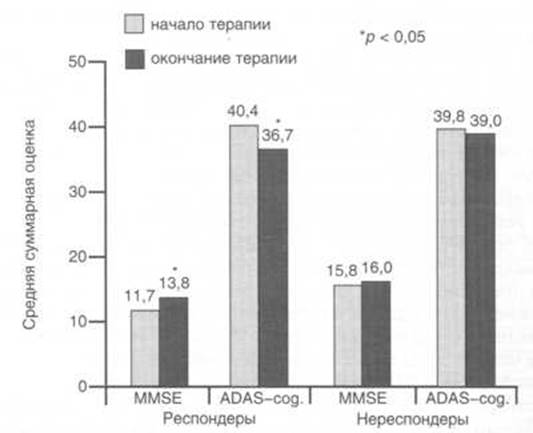
В ряде исследований была установлена достоверная обратная зависимость между наличием у больных поведенческих нарушений и выраженностью когнитивных расстройств.
В некоторых работах была показана связь между некогнитивными расстройствами у больных БА с изменениями определенных анатомических структур мозга. Так, J.Cummings и соавт. (1995) отметили связь между появлением бредовых расстройств и вовлечением в нейродегенеративный процесс лимбической системы и базальных ганглиев. А.Burns и соавт. обнаружили, что у больных БА с бредовыми и депрессивными нарушениями расширение боковых желудочков менее выражено по сравнению с больными, не имеющими таких расстройств. Установлено также, что у больных с деменцией с агрессивным поведением наиболее выражена атрофия височных долей, а повышенная речевая активность коррелирует с расширением третьего желудочка и атрофией лобных и затылочных долей. Исследования с использованием позитронно-эмиссионной томографии показали, что у больных с поведенческими нарушениями затронуты паралимбические области лобной и височной коры. В частности, наличие апатии у больных БА коррелирует с большим снижением кровотока в медиальной лобной области и в смежных лобных и височных областях по сравнению с больными БА без признаков апатии. У больных БА без поведенческих нарушений выявляются билатеральные теменные изменения и менее выраженная патология лобных и передневисочных областей.
Таблица 2. Средние показатели (M±SD) выраженности некогнитивных расстройств в группах респондеров и нереспондеров у больных БА до и после лечения кветиапином
| Симптомы по шкале BEHAVE-AD | Респондеры | Нереспондеры | ||
| до начала терапии | после окончания терапии | до начала терапии | после окончания терапии | |
| Параноидные и бредовые восприятия | 2,9 ± 2,5 | 0,8 ± 1,2* | 3,2 ± 4,1 | 1,6 ± 2,1 |
| Галлюцинации | 0,8 ± 1,0 | 0,1 ± 0,3* | 1,0 ± 1,2 | 0,4 ± 0,9 |
| Нарушение активности | 3,2 ± 2,8 | 0,5 ± 0,7** | 2,2 ± 2,5 | 0,6 ± 1,3 |
| Агрессивность | 3,2 ± 2,2 | 0,5 ± 0,9** | 3,6 ± 3,6 | 1,2 ± 1,3 |
| Нарушение суточного ритма | 1,4 ± 0,7 | 0,6 ± 0,5** | 2,4 ± 2,3 | 1,0 ± 1,0 |
| Аффективные нарушения | 1,8 ± 1,5 | 0,7 ± 0,8** | 3,0 ± 1,0 | 1,8 ± 0,4* |
| Тревога и фобии | 2,5 ± 1,2 | 1,2 ± 0,8** | 4,0 ± 2,4 | 3,4 ± 2,3 |
| Суммарная оценка | 15,9 ± 4,5 | 4,2 ± 2,0** | 18,8 ± 7,5 | 10,2 ± 3,2* |
| Примечание. Различия достоверны по сравнению с оценкой до начала терапии: *- p < 0,05; ** - p < 0,01. | ||||
Лечение некогнитивных расстройств у больных БА является важным аспектом терапии деменций, так как уменьшение поведенческих и психотических нарушений нередко улучшает и когнитивное функционирование больных, облегчает уход за ними в домашних условиях, тем самым способствуя продлению догоспитального периода развития заболевания. Для терапии некогнитивных расстройств используют различные группы психотропных препаратов: нейролептики, антидепрессанты, бензодиазепины, противосудорожные средства. Однако наиболее часто для коррекции поведенческих нарушений у больных с деменцией используют нейролептики.
Применение нейролептиков при БА признается достаточно эффективным. Они снижают агрессивность, беспокойство, тревогу, враждебность пациентов, однако из-за повышенной чувствительности к ним наиболее пожилых больных их применение часто ведет к возникновению побочных эффектов и осложнений терапии.
К числу наиболее частых нежелательных эффектов нейролептической терапии у больных с деменцией, в том числе альцгеймеровского типа, относятся экстрапирамидные побочные эффекты, сонливость, ортостатическая гипотензия, задержка мочи, запоры и когнитивное снижение, связанное с терапией нейролептиками.
По данным W.M.Petrie и соавт., различные побочные явления отмечены у 90% больных, получавших нейролептическую терапию. R.Barnes и соавт., изучавшие сравнительную эффективность терапии локзапином и тиоридазином (сонапаксом) в сравнении с плацебо при лечении поведенческих расстройств у 56 больных БА и деменцией другой этиологии, отмечал побочные эффекты у 45% больных, пролеченных локзапином, и 33% больных – тиоридазином.
До сих пор не определены эффективные и безопасные дозы нейролептиков для пожилых больных с деменциями. Многие исследователи говорят о предпочтительности использования низких доз нейролептиков. B.Reisberg и соавт. использовали различные дозы тиоридазина (от 10 до 250 мг/сут) для лечения поведенческих нарушений у больных БА. Более чем у половины больных (55,6%) был отмечен достоверный позитивный эффект (при средней дозе тиоридазина 55 мг/сут). Однако при этом побочные эффекты отмечались почти у половины больных, включенных в исследование, наиболее часто встречались повышенная сонливость, сухость во рту и экстрапирамидные расстройства.
Даже относительно непродолжительное применение у больных с деменцией альцгеймеровского типа большинства известных нейролептиков, трицеклических антидепрессантов и бензодиазепинов сопровождается антихолинергическими эффектами, приводящими к усилению когнитивных нарушений, вызванных дегенеративным процессом в холинергических нейронах.
Таким образом, по мнению большинства исследователей, самым большим недостатком традиционных нейролептиков является развитие серьезных побочных явлений и осложнений терапии у большого числа больных пожилого возраста. Упомянутые побочные эффекты в свою очередь осложняют течение основного заболевания, приводя к усилению когнитивных расстройств и аффективных нарушений, что сопровождается утяжелением социальной дезадаптации больных.
Поиск психотропных средств, имеющих минимальные антихолинергические эффекты, представляется особенно актуальной задачей применительно к лечению поведенческих и психотических расстройств у больных БА. Поэтому появление нового поколения атипичных антипсихотических препаратов вносит значительный вклад в совершенствование современной антипсихотической терапии деменций. Атипичные нейролептики имеют значительное преимущество перед традиционными, поскольку в клинически эффективных дозах практически не вызывают экстрапирамидных побочных явлений. Атипичные нейролептики воздействуют на более широкий спектр психопатологических расстройств, включая аффективные нарушения, возбуждение, враждебность и собственно психотическую симптоматику, развивающуюся при различных формах деменций. Более важным является то, что в терапевтических дозах они практически не вызывают экстрапирамидных и нейроэндокринных побочных эффектов.
В настоящее время в России зарегистрированы такие атипичные антипсихотики, как рисперидон (рисполепт), оланзепин (зипрекса) и квеатипин (сероквель). Проведенные в последние годы зарубежные мультицентровые исследования по лечению этими препаратами психотических и поведенческих расстройств у больных деменциями различного генеза подтвердили их высокую эффективность и низкую частоту вызываемых ими побочных эффектов.
Эффективность рисперидона при лечении психотических и поведенческих расстройств у пожилых больных с деменцией оценивалась в двух зарубежных мультицентровых плацебо-контролируемых исследованиях. В первое исследование продолжительностью 12 нед были включены 625 госпитализированных больных БА (составивших 73% от общей когорты больных), сосудистой деменцией (15%) и сочетанной деменцией (12%). На этой когорте больных проведено плацебо-контролируемое исследование с использованием различных доз рисперидона (0,5, 1 и 2 мг/сут). Оценку состояния пациентов проводили по шкале BEHAVE-AD. К моменту окончания терапии статистически достоверные различия в редукции психотических и поведенческих расстройств (по сравнению с группой больных, получавших плацебо) были получены только в группе пациентов, получавших рисперидон в дозе 1 и 2 мг/сут. Побочные явления, такие как сонливость, периферические отеки, экстрапирамидные симптомы, отмечались чаще у больных, получавших большие дозы рисперидона.
Второе мультицентровое исследование эффектов было проведено на группе 344 больных с деменцией различного генеза. Эффективность рисперидона (в дозе от 0,5 до 4 мг/сут) оценивали в сравнении с аналогичными дозами галоперидола и плацебо. Редукция некогнитивных расстройств (психотического и непсихотического уровня) на момент окончания терапии оказалась достоверно выше у больных, получавших рисперидон. Достоверных различий в появлении экстрапирамидных симптомов в группах больных, получавших плацебо (у 11%) и рисперидон (у 15%), не было установлено, тогда как в группе больных, леченных галоперидолом, они встречались достоверно чаще (у 22%).
Последним препаратом из введенных в практику атипичных антипсихотиков является кветиапин (сероквель). Кветиапин представляет собой производное дибензодиазепина с широким диапазоном аффинитета к различным подтипам рецепторов центральной нервной системы. Наибольшее сродство кветиапина отмечается к 5-НТ2 серотонинергическим при относительно низком взаимодействии с дофаминовыми D1 и D2 рецепторами (M.Goldstein, 1996). Наряду с этим по сравнению с классическими нейролептиками у кветиапина имеется низкий тропизм к мускариновым и a1-адренергическим рецепторам. Кветиапин проявляет избирательность к мезолимбическим и мезокортикальным дофаминовым рецепторам, которые считаются ответственными за развитие собственно антипсихотического эффекта. В отличие от большинства классических и некоторых атипичных нейролептиков кветиапин оказывает минимальное влияние на нигростриальную дофаминовую систему, с которой связано развитие неврологических экстрапирамидных побочных симптомов. Все указанные свойства позволяют считать кветиапин эффективным антипсихотиком с относительно благоприятным профилем побочных эффектов.
Возможность использования кветиапина в геронтопсихиатрии изучали в большом мультицентровом открытом исследовании, в котором препарат применяли у пожилых больных (151 человек) с различными психотическими расстройствами. Исследование продолжалось 12 нед. Средняя ежедневная доза составляла 100 мг/сут. По данным D.Q.McManus и соавт., наиболее частыми побочными эффектами, отмеченными в период проведения исследования, были сонливость (у 32% больных), головокружение (14%), ортостатическая гипотензия (13%) и ажитация (11%). Установлено значимое улучшение состояния больных по шкалам BPRS и CGI к концу исследования. Экстрапирамидные побочные симптомы встречались у 6% больных. Отдельно были проанализированы результаты исследования в подгруппе пациентов (40 человек) с болезнью Паркинсона. Результаты этого анализа показали, что кветиапин значимо уменьшал выраженность психотической симптоматики и не вызывал при этом ухудшения двигательных симптомов паркинсонизма. Более того, в период лечения кветиапином выраженность последних расстройств постепенно уменьшалась. Анализ эффективности кветиапина у пациентов с БА с симптомами враждебности (78 больных) показал, что препарат значимо редуцировал враждебное поведение.
В настоящем сообщении приводятся данные пилотного исследования эффективности и безопасности применения кветиапина (сероквеля) для лечения психотических и поведенческих расстройств у больных БА. Исследование проводили в Научно-методическом центре по изучению болезни Альцгеймера и ассоциированных с ней расстройств НЦПЗ РАМН.
Клиническое исследование выполняли как простое открытое на невыборочной группе пациентов с различными клиническими формами БА, имеющих поведенческие расстройства психотического и непсихотического уровня. В исследование включено 16 больных БА (3 мужчин и 13 женщин) в возрасте от 58 до 83 лет. 4 больных лечились в стационарных условиях, 12 – амбулаторно. Распределение больных по клиническим формам БА в соответствии с диагностическими рубриками МКБ-10, представлено в табл. 1.
Состояние 3 больных соответствовало стадии мягкой деменции, 9 больных – умеренной деменции и 4 больных – тяжелой деменции (по критериям шкалы Clinical Dementia Rating – CDR). Средний возраст включенных в исследование больных составил 69,6 + 7,8 года. Длительность заболевания колебалась от 2 до 20 лет и в среднем составила 6,1 + 4,8 года.
Препарат назначали в дозе 25 мг/сут (по 12,5 мг 2 раза в день) и затем в течение последующих 5 дней дозу повышали до 50 мг/сут (по 25 мг 2 раза в день). Если на протяжении 7 дней не отмечали улучшения в психическом состоянии, дозу препарата повышали (не более чем на 50 мг/сут). Максимальная дозировка (у 1 больного) составила 200 мг/сут. Большинство больных (12 человек) получали кветиапин в дозе 25–50 мг/сут. До начала исследования больным не менее чем на
48 ч отменяли предшествующую нейролептическую терапию. Общая продолжительность лечения кветиапином составила 8 нед.
Клиническое исследование выполняли по специально разработанному протоколу с использованием унифицированных индивидуальных карт больных. Оценку эффективности терапии проводили по психометрическим шкалам ММSE, ADAS-cog. и шкалы поведенческой патологии при БА (BEHAVE-AD).
Критериями эффективности для итоговой оценки результатов терапии было снижение показателей по 1-й (симптоматологической) части шкалы BEHAVE-AD на 50% и отсутствие или незначительная выраженность психотических и поведенческих расстройств после окончания лечения по общей оценке (часть 2-я шкалы BEHAVE-AD).
До начала терапии поведенческие нарушения, оцениваемые по шкале BEHAVE-AD, распределялись в исследуемой группе больных следующим образом: параноидные и бредовые расстройства выявлялись у 68,8% больных, галлюцинации – у 50%, нарушение активности – у 68%, агрессивность – у 75%, нарушение суточного ритма, аффективные нарушения, тревога и фобии были установлены у 87,5% больных.
У большинства больных бредовые расстройства отличались фрагментарностью и ограничивались высказываниями о "воровстве вещей", без конкретных подозрений в адрес тех или иных лиц (43,8%). Лишь у 2 больных отмечались стойкие бредовые идеи ущерба, направленные на конкретных лиц из ближайшего окружения, а также бредовая убежденность в том, что эти лица хотят от них избавиться. В 2 случаях отмечены бредовые идеи ревности в отношении супругов. Галлюцинаторные расстройства чаще всего были представлены зрительными галлюцинациями (31,2%), слуховые обманы восприятия отмечались реже – лишь у 18,8%.
Нарушение активности проявлялось в попытках ухода из дома или от опекающего лица (у 43,8% больных), постоянно повторяющейся бесцельной активностью (например, в виде перекладывания и упаковывания вещей, постоянного повторения одних и тех же вопросов или просьб, многократной проверки наличия каких-либо вещей, своей сумочки и т.д.) у 50% больных, а также в неадекватном поведении в виде излишней общительности с незнакомыми людьми, оголении, складировании предметов в неадекватных местах и т.п. (у 50% больных).
Агрессивное поведение практически у всех больных проявлялось только на вербальном уровне, и лишь у 2 больных присутствовали угроза физической расправы и попытки нападения на окружающих их лиц.
Нарушения суточного ритма в основном проявлялись частыми пробуждениями по ночам и заметным укорочением ночного сна. Только у 2 пациентов произошла инверсия ритма день/ночь с практически полным отсутствием ночного сна и выраженной сонливостью в дневное время.
Аффективные нарушения были представлены исключительно депрессивным настроением, у 50% больных аффективные реакции сопровождались плаксивостью.
Различной степени выраженности тревога отмечалась у 62,5% больных, фобии – у 68,8%, при этом у 50% пациентов выявлялся страх остаться одному без опекающего его лица.
Исходная оценка общего впечатления по шкале BEHAVE-AD показала, что до начала терапии у 13 (81,2%) больных поведенческие нарушения были выражены значительно, т.е. нарушения поведения пациента приносят значительные затруднения лицу, ухаживающему за больным и/или их опасность для самого больного была вероятной. У 3 (18,8%) больных поведенческие нарушения были оценены как умеренные, т.е. нарушения поведения приносили определенные затруднения лицу, ухаживающему за больным,
10-09-2015, 02:41
