Исследовательские данные показывают, что 65% опрошенных, смирившись с отказом, не предпринимали никаких действий для получения медицинского обслуживания, 29% пациентов обратились в другое государственное (муниципальное) медицинское учреждение, причем доли получивших бесплатное медицинское обслуживание и обслуживание на платной основе примерно равны.
Страховщики выделили две ключевые проблемы доступности: «неукомплектованность медучреждений кадрами и трудности с получением высокотехнологичных видов лечения». Руководители поликлинических учреждений также отмечают кадровую проблему: «Не всегда можно попасть на прием, потому что либо какого-то доктора нет, либо он так занят, что принять всех не может». «Укомплектованность участковыми врачами составляет 50%. Обязать работать их на две и более ставки мы просто не в состоянии». Особый интерес представляет мнение заведующего поликлиникой одной из ЦГБ г. Екатеринбурга: «Очень часто пациенты необоснованно считают, что им необходим только узкий специалист. Слово „хочу“ здесь не правомочно, все-таки надо наблюдаться в большей степени у терапевта».
В целом в системе медицинского обслуживания проблема доступности представлена в следующих аспектах: организация приема врачей, кадры, высокотехнологичные формы диагностики.
Взаимодействие с медицинским персоналом. Взаимодействие врача и пациента – это стержень, определяющий успешность диагностики и лечения: от характера отношений, которые складываются с врачом, во многом зависит конечный результат и дальнейшая профилактика.
Большая часть пациентов (62, 9%) характеризуют свои отношения с врачом с позиций их формализации. Западные исследователи и специалисты считают, что для более эффективного взаимодействия и высокого качества результата отношения должны иметь скорее нейтральный, формальный характер. Каждый третий опрошенный оценивает отношения как дружеские, поскольку «дружба способствует повышению доступности к медицинским услугам различной направленности».
В процессе практически любого взаимодействия так или иначе может произойти столкновение интересов взаимодействующих сторон, конфликтные ситуации. Среди опрошенных 83% отметили, что в течение года отсутствовал повод для возникновения конфликта с медицинским персоналом. Отсутствие конфликтов свидетельствует о своего рода благополучности системы взаимодействия по вектору «медперсонал – пациент»/«медперсонал – родители ребенка-пациента», что, несомненно, повышает качество медицинского обслуживания в целом. Вместе с тем 13% опрошенных определили круг причин, которые послужили основанием для возникновения конфликта. Среди них:
– невнимательность, грубость со стороны медперсонала – 54, 4%;
– отказ врача принять пациента (невозможность попасть на прием) – 14, 6%;
– неверный диагноз (врач не может поставить точный диагноз) – 8, 7%.
Интересным представляется мнение заместителя руководителя одной из ЦГБ г. Екатеринбурга: «Известные психологи и психотерапевты указывают на то, что в некоторых специальностях, в том числе и у врачей есть синдром эмоционального выгорания. Когда врач постоянно находится в состоянии стресса, то многие профессиональные действия делаются на автоматизме, а больные недовольны».
Руководители медицинских учреждений, характеризуя взаимодействие пациентов с медперсоналом, отмечают необоснованность обид и претензий со стороны пациентов. «Пациент не всегда себя объективно оценивает. Он считает, что все ему должны. Именно сторона отношения самого пациента к персоналу – это тоже проблема. Не всегда пациент оценивает должным образом тот титанический труд, который вложен врачом и медперсоналом по его спасению. Человеку жизнь спасли, а он потом начинает по каким-то мелочам придираться, забывая, что в принципе он мог просто не выжить».
В целом степень удовлетворенности взаимодействием с медперсоналом выше среди родителей детей-пациентов, чем среди пациентов, получающих медицинское обслуживание во взрослых поликлиниках.
Результативность медицинского обслуживания. Оценка пациентами результативности медицинского обслуживания опирается на субъективные ощущения, причем объективно комплекс медицинских мероприятий, назначенных лечащим врачом, пациент в силу отсутствия медицинского образования и глубоких медицинских знаний оценить не может. Поэтому в исследовании пациенты охарактеризовали общую оценку удовлетворенности результатом, под которым понималось общее улучшение/ухудшение самочувствия, исчезновение симптомов заболевания. Родители оценили результаты медицинской помощи выше, чем пациенты «взрослых» поликлиник; что касается страховщиков и руководителей медицинских учреждений, то мнения экспертов разделились. Так, специалисты страховых медицинских организаций ставят результативности медицинского обслуживания «троечку с минусом», поскольку, как отмечает один из специалистов, «за конечный результат как-то сегодня никто не болеет». Руководители амбулаторно-поликлинического звена оценивают результативность как очень высокую, обосновывая свою позицию «активным применением новых технологий».
Как в целом выглядит система оценки пациентами качества медицинского обслуживания, которая складывается из показателей удовлетворенности бесплатностью, доступностью, результативностью и взаимодействием с медперсоналом, можно видеть на следующем графике:
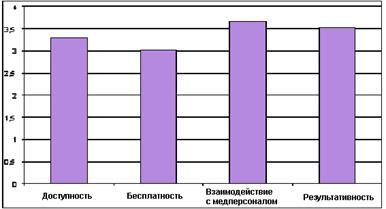
Диаграмма 1. Оценка пациентами показателей качества медицинского обслуживания
Оценка пациентами показателей качества медицинского обслуживания позволяет прийти к следующим выводам. Во-первых, выше всего среди показателей качества пациенты оценивают отношение со стороны медицинского персонала и результативность медицинской помощи. Во-вторых, родители детей-пациентов детских поликлиник оценивают все показатели качества медицинской помощи выше, нежели пациенты, получающие медицинскую помощь в амбулаторно-поликлинических учреждениях, обслуживающих взрослое население. Наибольшие различия наблюдаются в оценках таких показателей, как доступность и бесплатность медицинского обслуживания. В-третьих, более высокую оценку качеству медицинского обслуживания в целом дают родители несовершеннолетних пациентов, чем пациенты поликлиник, обслуживающих взрослое население: средний балл для детских поликлиник – 3, 78; для взрослых поликлиник – 3, 19.
Руководители медицинских учреждений оценивают качество медицинского обслуживания как хорошее, страховщики же ставят качеству удовлетворительную оценку, отмечая некоторые различия в качестве медицинского обслуживания детского и взрослого населения: «Детское население гораздо качественнее получает медицинскую помощь, традиционно педиатры – более дисциплинированная категория медицинских работников. В детской медицине очень развита гипердиагностика, она сложнее. Не очень квалифицированное медицинское вмешательство в детском возрасте закладывает серьезные проблемы для здоровья уже взрослого населения».
Каковы возможные пути решения проблемы качества медицинского обслуживания? В ходе интервью специалисты страховых медицинских организаций и руководители лечебно-профилактических учреждений выделили следующие направления:
– наращивание (развитие) новых методик и технологий;
– повышение квалификации, профессионального мастерства медицинских работников, включая среднее звено;
– материальное стимулирование медицинского персонала;
– повышение престижности профессии в обществе;
– улучшение материально-технической базы медицинских учреждений.
Несомненно, эти идеи заложены в национальном проекте «Здоровье», который можно считать важным условием, способным повысить качество медицинского обслуживания при получении первичной медико-социальной помощи в амбулаторно-поликлиническом звене. Респондентам было предложено оценить современный уровень оказания медицинской помощи в сравнении с предшествующим годом. Большая часть респондентов (68%) считает, что изменений в качестве медицинского обслуживания не произошло, каждый четвертый опрошенный утверждает, что качество улучшилось. Такие позитивные изменения отмечают в основном родители, то есть речь идет о том, что повышение качества медицинской помощи характерно в большей мере для детских поликлинических учреждений.
Оценивая идею реализации национального проекта «Здоровье», страховщики с осторожностью комментируют ее эффективность: «Национальную программу „Здоровье“ расцениваю как массированное вливание денег без соответствующего планирования, без соответствующего определения целей. Точнее, качество изменится, оно изменится в лучшую сторону, но по соотношению объема вкладываемых денег и полученного результата… это крайне плохое соотношение». Руководители медицинских учреждений более эмоционально и оптимистично смотрят на реализацию национального проекта: «Безусловно, качество улучшится! Мы уже это на себе почувствовали. Это даже не подлежит сомнению»; «Национальная программа „Здоровье“ по этому проекту выделила нам очень много аппаратуры: рентгеновский аппарат, эндоскопическую аппаратуру, лабораторные анализаторы. Естественно, качество улучшится. Это все пойдет в поликлиники, все пойдет на обслуживание населения».
В целом мы считаем, что полученные оценки качества дают вполне четкие контуры той ситуации, которая складывается в системе медицинского обслуживания. Обозначив проблемные зоны, важно определить комплекс действенных механизмов, способных решить насущные проблемы и в дальнейшем повысить качество медицинского обслуживания. Разработанная модель оценки качества медицинского обслуживания может быть использована в мониторинговом режиме, позволяющем охарактеризовать динамику изменений в системе, а также осуществлять замеры в ходе реализации национального проекта «Здоровье».
Список литературы
1 Лисицын Ю. П. Общественное здоровье и здравоохранение. М., 2002. С. 398–399.
2 Доля опрошенных воспроизводит половозрастную структуру населения г. Екатеринбурга.
3 Всего было взято 21 интервью: двенадцать – у руководителей медицинских учреждений, девять – у руководителей и специалистов страховых медицинских организаций.
4 Неформальные платежи за медицинскую помощь в России. М., 2003. С. 56.
11-09-2015, 00:16
