Реферат
на тему:
Променеве дослідження щитоподібної залози
Для дослідження щитоподібної залози (ЩЗ) застосовують наступні методики основних променевих методів:
1. Ультразвуковий:
- сонографія (В-режим)
- допплерографія
- кольорове допплерівське картування
- тонкогольна аспіраційна біопсія (ТАБ) під контролем УЗД.
2. Радіонуклідний:
- визначення йоднакопичувальної здатності ЩЗ
- динамічна сцинтиграфія
- статична сцинтиграфія (планарна, ОФЕКТ, ПЕТ)
- радіоімунний аналіз
3. КТ.
4. МРТ.
Ультразвукові дослідження
УЗД обов¢язково призначається всім хворим для підтвердження або виключення патології ЩЗ. Показання до УЗД:
1. Визначення розмірів, об¢єму, структури залози для диференціації вузлового, змішаного, дифузного зобу, аутоімунного тиреоїдиту.
2. Визначення розмірів, положення, форми, структури (ехогенності) вузлів, наявності капсули, мікрокальцинатів.
3. Визначення анатомо-топографічних змін органів шиї та їх взаємо розташування із ЩЗ, можливої дислокації органів шиї.
4. Визначення збільшених регіональних лімфатичних вузлів.
Підготовка хворого до УЗД не потрібна. Дослідження виконують в положенні лежачи на спині, під плечі підкладають валик, голова хворого дещо закинута до заду. Використовують датчики з частотою 7,5-10 МГц. Тиск датчика на шию досліджуваного повинен бути мінімальним, що сприяє запобіганню викривлення результатів дослідження. УЗД починають із сканування в поперечній площині (визначення ехогенності, товщини та максимальної ширини ЩЗ), далі в продольній площині (визначення ехогенності та довжини кожної долі ЩЗ).
Нормальною (однорідною) визнається дрібнозерниста структура залозистої тканини, точкова гіпоехогенна зернистість якої не перевищує в діаметрі 1 мм. По ехогенності ділянок констатується неоднорідний (гетерогенний) характер ехографічної структури, який залежно від поширеності таких змін відповідає дифузній (невузловій) або вогнищевій (вузловій) патології ЩЗ.
Тонкогольна аспіраційна біопсія (ТАБ). ТАБ отримала значне розповсюдження в діагностиці захворювань ЩЗ. Дослідження біопсійного матеріалу дозволяє визначити природу процесу (доброякісний або злоякісний) і уточнити гістологічну приналежність пухлини. Метод ТАБ не має протипоказань і нерідко виконується в амбулаторних умовах. Пункцію виконують тонкою голкою без анестезії.
Показання до ТАБ:
1. Наявність вузла в ЩЗ.
2. Множинні вузли в ЩЗ, коли доброякісний процес викликає сумніви.
3. Аутоімунний тиреоїдит.
4. Наявність метастатичних вузлів на шиї.
5. Злоякісні пухлини ЩЗ, які визначаються клінічно, не підлягають оперативному лікуванню і потрібно отримати морфологічну верифікацію процесу.
6. Рецидиви зобу, аденом и злоякісних пухлин ЩЗ.
Методика дослідження. Під контролем УЗД лікар проводить пункцію вузла ЩЗ тонкою голкою, яка з¢єднана із пустим шприцем. Після того, як кончик голки вводиться всередину вузла, лікар кілька разів аспірує вміст вузла шприцем. Далі голка виводиться і зміст вузла наноситься на предметне скло. Найчастіше проводиться 2-3 уколи в різні ділянки вузла для отримання достатньої кількості біологічного матеріалу та виключення помилки. Вся процедура займає біля 1 хвилини. На місце проколу накладається стерильний марлевий тампон на 2 години.
Цитологічні знахідки при ТАБ ЩЗ класифікують за 4 категоріями:
1. Доброякісні пухлини.
2. Підозрілі на рак випадки, в тому числі фолікулярні неоплазії.
3. Злоякісні пухлини.
4. Недостатній матеріал для верифікації діагнозу.
Радіонуклідні дослідження
Для дослідження ЩЗ використовують in vivo та in vitro методи радіонуклідної діагностики. Дослідження ЩЗ методами ядерної медицини in vivo не мають сьогодні такого значного поширення як ще 10-15 років назад, але й не втратили своєї актуальності. До in vivo відносяться методики: визначення йоднакопичувальної здатності ЩЗ, динамічна та статична сцинтиграфія.
Радіофармацевтичне забезпечення радіонуклідних досліджень ЩЗ
Для радіометрії, планарної, ОФЕКТ та ПЕТ сцинтиграфії ЩЗ використовують 2 групи РФП. До першої групи відносяться органотропні РФП, такі як Na131 I, Na123 I (натрію йодид) та 99m Tc-пертехнетат.
До другої групи відносяться туморотропні РФП: 201 TlCl (талію хлорид), 99m Tc-MIBI (метоксиізобутилізонітрил), 99m Tc-DMSA(V), 111 In-DTPA-октреотид та 18 F-флюородеоксиглюкоза.
Визначення йоднакопичувальної здатності ЩЗ
Показання до проведення методики: ендокринологічні порушення, збільшення розмірів ЩЗ, захворювання, які по¢язані із змінами функціонального стану ЩЗ (гіпертиреоз, гіпотиреоз, тиреоїдити, пухлини).
Підготовка хворого:
1. За місяць до дослідження відмінити препарати йоду, брому та фтору.
2. За 3 тижні відмінити гормональні препарати.
3. За тиждень відмінити саліцилати, антибіотики, сульфаніламіди.
4. За 3 дні до дослідження відмінити всі лікарські препарати.
Хворому натщесерце пропонують випити 20-30 мл 5% розчину глюкози в який попередньо добавлений РФП (Na131 I) активністю 0,07-0,15 МБк. Одночасно готують інший мірний стаканчик з аналогічною кількістю глюкози та Na131 I, який буде використаний в якості фантому при колі бровці радіометру. Радіометрію ЩЗ проводять на радіометрах типу ГТРМ-01ц (гамматіреорадіометр) через певні проміжки часу (2,4 та 24 години). Дослідження виконується у положенні хворого сидячи з от кинутою до заду головою. Детектор радіометра фіксують на відстані 20-30 см від передньої поверхні шиї над ділянкою ЩЗ. Інформацію про накопичення РФП отримують або в імпульсах або у відсотках.
Попередньо радіометр калібрують на активність РФП, яку отримав хворий. Тобто така активність приймається за 100% і кожна радіометрія ЩЗ вказує на відсоток, який вона захопила через 2, 4 та 24 години (таблиця 1).
Період напіврозпаду 131 I складає 8,1 діб, тому в останній час застосовують інші ізотопи: 123 I (період напіврозпаду 13 годин), 132 I - (2,3 години) або 99m Tc – (6 годин). 123 I призначають активністю 37-74 МБк і радіоактивність, яка поглинута ЩЗ, визначається через 24 години. Технецій, як йод захоплюється ЩЗ, але на відміну від йоду технецій не включається в органічні сполуки. Для діагностики дифузного токсичного зобу 99m Tc використовується досить широко, однак для діагностики гіпотиреозу цей ізотоп не застосовується і в таких випадках найбільш інформативним є 131 I.
Таблиця 1
Параметри накопичення Na131 I ЩЗ в нормі, залежно від віку
| Час радіометрії, години | Вік, роки | % накопичення Na131 I |
| 2 | до 30 31-50 51 і більше |
8-11 6-7,5 5,3-6,3 |
| 4 | до 30 31-50 51 і більше |
12-16 11-13,5 7-9 |
| 24 | до 30 31-50 51 і більше |
22-36 26-29 19-21 |
Динамічна тиреосцинтиграфія (ДТСГ)
До переваг такого дослідження відносяться: можливість об¢єднання функціонального та анатомо-топографічного досліджень ЩЗ, дешевизна та відсутність спеціальної підготовки пацієнта. Динамічне дослідження позволяє оцінити функцію долів ЩЗ та ступінь асиметрії функції; під’язичне та загрудинне розташування залози.
Для ДТСГ використовують 99m Тс-пертехнетат, який вводиться внутрішньовенно активністю 0,7 МБк/кг (40-90МБк). Для пацієнтів молодше 25 років активність РФП складає 0,5 МБк/кг (40-60МБк).
Методика ДТСГ складається із наступних етапів:
1. Дозиметрія шприца з РФП до введення. Шприц з РФП розташовують на відстані 10 см від поверхні детектора гамма-камери. Радіоактивність шприца підраховують на протязі 1 хвилини і дані заносяться в комп¢ютер.
2. Укладка пацієнта і введення РФП.Сцинтиграфію ЩЗ виконують в положенні хворого лежачи на спині з підкладеними під плечовий пояс валиком та дещо закинутою до заду головою. Центр детектора розташовують над ділянкою ЩЗ на відстані 10-15см. Після укладки пацієнта вводиться РФП.
3. Динамічна тиреосцинтиграфія.Після введення препарату починають збір даних з експозицією 1 кадр за 1 хвилину протягом 30 хвилин. Цей час достатній для оцінки інтенсивності накопичення РФП і візуалізації ЩЗ.
4. Установка анатомо-топографічної мітки.Для визначення анатомічного розташування ЩЗзаписують один кадр. Протягом декількох секунд над точкою орієнтиру (яремна вирізка грудини) розташовують шприц із залишковою активністю РФП.
5. Дозиметрія шприца із залишковою активністю РФП.Шприц розташовують на відстані 10 см від поверхні детектора і радіоактивність шприца підраховують протягом 60с.
Далі проводять комп¢ютерну обробку тиреосцинтиграм для розрахунку наступних параметрів для кожної долі ЩЗ:
1) Площа (см2 );
2) Процент включення РФП на 5, 10, 15, 20, 30 хвилинах (%);
3) Вклад кожної долі в загальний процент включення РФП (%);
4) Вклад кожної долі в загальний процент включення РФП із врахуванням площі кожної долі (%);
5) Час «насичення» (вихід на плато кривої) РФП в ЩЗ, яке розраховують як час, після якого збільшення радіоактивності над ділянкою ЩЗ до кінця дослідження не перевищувало 3% (хв).
Процент включення РФП розраховують за формулою:
![]() ,
де
,
де
АЩЗ – абсолютна кількість імпульсів над відповідною долею ЩЗ на визначеній хвилині;
tкадра - час збору кадру дослідження ЩЗ;
A1 , A2 - кількість імпульсів при запису шприца до і після введення РФП відповідно;
tшпр - час збору імпульсів над шприцом.
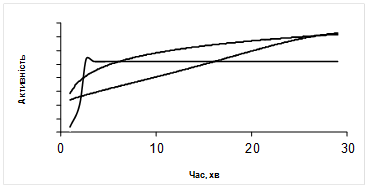
Рис.9.1. Типи кривих накопичення 99m Тс-пертехнетату при ДТСГ.
Процент включення РФП в кожну долю окремо складає 1,2-3%, коефіцієнт асиметрії - не більше 10%, час насичення -18-24 хвилин. При нормальній функції ЩЗ включення 99m Тс-пертехнетату відбувається за першим або другим типами кривих, але з меншою амплітудою, ніж при гіперфункції. В нормі вихід кривої насичення на плато спостерігається на 19-24 хвилинах і процент включення РФП в кожну долю складає від 1,2 до 3%.
Статична тиреосцинтиграфія
Проводиться як планарне дослідження, ОФЕКТ або ПЕТ. Показання до сцинтиграфії:
1. Анатомічні зміни:
- вогнищеві утворення шиї (вузли);
- ектопії тканини ЩЗ.
2. Функціональні зміни (дизтиреоз):
- гіпотиреоз;
- гіпертиреоз.
3. Контроль в процесі лікування:
- терапевтичного - оцінка ефективності;
- хірургічного (передопераційна підготовка - визначення обсягу оперативного втручання, оцінка ділянок органа, які підлягають видаленню та контроль післяопераційних змін).
Можливості статичної сцинтиграфії представлені в таблиці 2.
Таблиця 2
Деякі можливості сцинтиграфії ЩЗ в оцінці анатомічних змін
| Симптоматика | Ознаки на сцинтиграмі |
| Вузли на шиї | Холодні вузли : (тиреоїдити, кісти, рак, інволюція, фіброз). Гарячі вузли , (вузловий тиреотоксичний зоб). Гіперплазія дифузна, дифузно-вогнищева, вогнищева (дифузний зоб, тиреоїдити). Післяопераційні зміни (незвичайна форма, компенсаторна гіперплазія культі, рецидив захворювання). Внетиреоїдні утворення. |
| Ектопії тиреоїдної тканини | Вогнища ектопії по ходу стравоходу, рідше в інших ділянках тіла. |
| Функціонуючі метастази рака ЩЗ | Вогнища накопичення РФП в кістках, легенях, лімфовузлах. Ділянки дифузного накопичення РФП в печінці |
Протипоказання до сцинтиграфії з Na131 I:
Тиреотоксична аденома, вузловий зоб, загрудинний зоб, еутиреоїдний зоб, легкі форми тиреотоксикозу, змішаний токсичний зоб, ниркова недостатність, порушення гемопоезу (лейкопоезу та тромбоцитопоезу), виражений геморагічний синдром, виразкова хвороба шлунка та 12-палої кишки (в стадії загострення), вагітність, період лактації, вік до 20 років.
Показання до ОФЕКТ та ПЕТ ЩЗ:
1. Пухлини голови та шиї
- диференційна діагностика злоякісного та доброякісного процесу;
- визначення метастазів в регіонарні лімфовузли;
- визначення віддалених метастазів.
- визначення рецидиву пухлини.
2. Пухлини ЩЗ
- диференційована карцинома: визначення стадії пухлини;
- медулярна карцинома: визначення стадії пухлини.
Підготовка пацієнта до ПЕТ . Не приймати їжу за 4 години до дослідження, відміна крапельниць, в склад яких входить глюкоза. До введення РФП пацієнт відпочиває 30 хвилин, приймає 0.5 літра води. РФП вводиться в положенні хворого лежачи на спині. Після ін¢єкції пацієнт знаходиться в лежачому положенні протягом 20 хвилин, що необхідно для рівняння концентрацій ФДГ в тканинах і крові. Це потребує фармакокінетична модель, на основі якої написана програма обробки зображень. Перед дослідженням хворий спорожнює сечовий міхур.
ФДГ в ендокринних органах майже не накопичується. ЩЗ може іноді демонструвати помірний гіперметаболізм і якщо він асиметричний, то такий стан оцінюється як патологічне вогнище. Помірне накопичення РФП біля гортані зустрічається в більшості спостережень. Аналіз форми вогнища накопичення на аксіальних зображеннях допомагає відрізнити їх від ЩЗ.
ПЕТ найбільш інформативний у визначенні стадії пухлини при папілярній та фолікулярній карциномах, коли має місце підвищений рівень тиреоглобуліна та негативний йодний скан. Також доцільно проводити ПЕТ пацієнтам з медулярним раком і підвищеним рівнем кальцитоніну. При проведенні ПЕТ після операції можливі похибки, які пов¢язані із складністю локалізації вогнищ гіперметаболізму при змінах анатомічних взаємовідносин.
Радіоімунний аналіз (РІА)
РІА для визначення рівня гормонів в сироватці крові пацієнта є найбільш коректним методом для оцінки функції ЩЗ і відхілень у функції, які спричиняють різні патологічні процеси. Без РІА неможливо підтвердити або спростувати такі захворювання як гіпотиреоз (первинний, вторинний), гіпертиреоз (тиреотоксикоз) та аутоімунний тиреоїдит. Для дослідження проводиться забір крові з вени, натщесерце.
Т4 (тироксин), Т3 (трийодтиронін) – основні гормони, які продукуються ЩЗ в співвідношенні приблизно 20:1. В крові основна їх частина циркулює в зв’язаній з транспортними білками формі (тироксинзв’язуючий глобулін, тироксинзв’язуючий альбумін). Фізіологічно активні гормони, які знаходяться у вільній формі, складають менше 0,3% для Т4 і 0,03% для Т3 . У нормі вміст Т4 у дорослих складає 75-140 нмоль/л (вільний 10-25 нмоль/л), Т3 – 1,4-2,8 нмоль/л (вільний 2,5-5,8 пкмоль/л). Фізіологічна активність Т3 вища за Т4 . Основний метаболізм тиреоїдних гормонів в тканинах організму полягає в поступовому дейодуванні гормонів. Частина неорганічного йоду, який при цьому утворюється, знову надходить до ЩЗ. Підвищення вмісту тиреоїдних гормонів спостерігається при тиреотоксикозі, аденомі ЩЗ, мієломі, прийомі гормональних концентрацептивів та вагітності. Зниження рівня гормонів відбувається при тиреоїдинах, дефіциті йоду в організмі, тиреоїдектомії, нефротичному синдромі, захворюваннях печінки та прийомі деяких ліків (тиреостатики, саліцилати, глюкокортикоїди, антибіотики, сульфаніламіди).
Тиреоглобулін (ТГ) - йодвмісний білок, який синтезується у фолікулах щитоподібної залози. Вміст в нормі складає до 60 нг⁄мл. Найбільше значення дослідження ТГ має для діагностики високодиференційованого раку ЩЗ. При недиференційованій карциномі його вміст не змінюється.
Тиреотропний гормон (ТТГ). Продукується передньою долею гіпофіза. Основна функція ТТГ полягає в посиленні захоплення йоду ЩЗ та секреції її гормонів Т3 , Т4 . При тривалій дії надмірних концентрацій збільшується розмір тироцитів і маса щитоподібної залози, що може призводити до розвитку зобу. Недостатнє надходження екзогенного йоду негативно впливає на функціональну активність щитоподібної залози і призводить до розвитку ендемічного зобу (збільшення маси залози під впливом підвищеного рівню ТТГ, що спричиняється зниженим вмістом тиреоїдних гормонів). Визначення концентрації ТТГ використовують для діагностики гіпер- та гіпофункції ЩЗ, а також для моніторингу лікування гормонами хворих із патологією щитоподібної залози. Нормальний вміст ТТГ 0,3-3,5 мМО⁄л.
Тиреоглобулін (ТГ). ТГ є основним компонентом колоїду фолікулів ЩЗ. Показання до визначення: діагностика і моніторинг перебігу і ефективності терапії диференційованих (папілярної і фолікулярної) форм тиреоїдної карциноми. Він виконує функцію накопичення тиреоїдних гормонів.
Ендогенний і екзогенний тиреотропін викликають посилення секреції ТГ. Це спостерігається у пацієнтів із метастазами диференційованого раку ЩЗ. Є прямий зв’язок між концентрацією ТГ і наявністю метастазів при раку ЩЗ.
У сироватці крові здорових осіб концентрація ТГ коливається від 0 до 50 нг/мл, складаючи в середньому 18,5±1,6 нг/мл.
Тиреоїд-специфічні антитіла. Частина захворювань ЩЗ носять аутоімунний характер, який пов’язаний із синтезом аутоантитіл до рецепторного апарату тиреоцитів та інших структурних компонентів. На сьогоднішній день розрізняють: антитіла до мікросомальної фракції (діагностика тиреоїдиту Хашимото, гіпотиреозу, тиреотоксикозу, раку ЩЗ, перніціозній анемії та колагенозах); антитіла до ТГ (діагностика гіпотиреоїдного стану; норма 0-60,0 МО⁄мл); антитіла до ТТГ-рецепторів тиреоцитів (норма до 20 МО⁄л) та антитіла до Т3 , Т4 .
Кальцитонін (КТ) – пептидний гормон, який продукується С-клітинами ЩЗ. У нормі вміст у сироватці крові складає 5,5-28 пкмоль/л. Період напівжиття дорівнює 12 хвилин. В нормі цей гормон приймає участь в регуляції кальцієвого обміну і є фізіологічним антагоністом паратгормону. Дослідження КТ проводять для діагностики медулярного раку ЩЗ та для комплексної оцінки метаболізму Са2+ (разом з паратгормоном та вітаміном D3 ). Стійке підвищення вмісту КТ у хворих з медулярною карциномою ЩЗ свідчить про не радикальність оперативного лікування або наявність віддалених метастазів. Швидкий підйом рівня КТ свідчить про рецидив захворювання.
КТ дослідження
Дослідження проводиться в положенні хворого лежачи на спині. Для кращого виведення нижнього полюса ЩЗ під плечі досліджуваного підкладають валик. Після отримання топограми (в бічній проекції) встановлюють рівень першого аксіального зрізу на рівні верхнього краю грудини. Для коректної оцінки розмірів ЩЗ необхідно, щоб отримані зрізи були у строго поперечній площині, тому гентрі томографа встановлюють перпендикулярно до передньої поверхні тіл шийного відділу хребта та отримують 10-16 аксіальних зрізів шиї шириною 5мм. Далі проводиться дослідження з контрастуванням. Хворому вводять 40мл контрастної речовини і через 7-10 хвилин проводять КТ.
КТ використовується для визначення пухлин малих розмірів та при поширених процесах для визначення істинних меж ураження. КТ до операції дозволяє отримати інформацію про взаємовідносини пухлини ЩЗ з оточуючими анатомічними структурами.
МРТ дослідження
При проведенні МРТ використовують поверхневу жорстку котушку, скани орієнтують в сагітальній і аксіальній проекціях, коронарна проекція використовується при загрудинній локалізації ЩЗ. Час дослідження складає 8-13 хвилин. Шар перенасичення орієнтується на рівень дуги аорти (з перекриванням місць відходу плече головного ствола і підключичної артерії), фазове декодування рухових артефактів орієнтується сагітально.
Основна програма дослідження включає:
1. Сагітальну проекцію, Т1 в послідовності SE, 3 зріза товщиною 10 мм, матриця 256x256, ТЯЯЕ 240/10 мс, FOV 28-32 см 10 секунд.
2. Аксіальну проекцію, Т1 в послідовності FE3D-TR/TE 35/10 мс, фліп 35 градусів, 14-18 зрізів товщиною 3 мм., матриця 256x256, FOV 25-28 см 4 хвилини 2 секунди.
3. Можливо добавити коронарні скани, а також послідовності для отримання Т2. Однак, в більшості випадків зображення в режимі Т2 не визначають тонкощів анатомічної структури і не дають однозначної інформації завдяки великої кількості артефактів. Використання Т2 більш ефективно для диференціювання рідинних утворень.
Протокол МРТ включає такі параметри ЩЗ як розташування, форма, розміри долів, товщина перешийка, чіткість контурів, стан меж органа, капсули залози, однорідність структури, наявність додаткових (вузлових, порожнинних) утворень з оцінкою їх об¢ємного впливу та МР-сигналу, відношення до оточуючих органів шиї, стан лімфатичних вузлів шиї.
Променева анатомія щитоподібної залози
ЩЗмає зовнішню та внутрішню сполучнотканинну капсули. За рахунок зовнішньої капсули утворюється зв¢язочний апарат, який фіксує ЩЗ до трахеї і гортані. Верхньою межею залози (бокових долів) є щитоподібний хрящ, нижньою – 5-6 кільця трахеї. Перешийок розташований на рівні I-III або II-IV хрящів трахеї.
Ультразвукова анатомія
ЩЗ в нормі на сонограмі визначається як утворення з однорідною зернистою структурою. Анатомічними маркерами ЩЗ є трахея і загальні сонні артерії. На продольній сонограмі візуалізуються обидві
8-09-2015, 20:07
