БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
РЕФЕРАТ
На тему:
« Бронхиальная астма. Нагноительные заболевания легких. Диагностика, клиника, лечение»
МИНСК, 2008
Бронхиальная астма (БА) – хроническое воспалительное заболевание дыхательных путей, которое отличается:
наличием обратимой обструкции бронхов,
наличием воспалительного процесса в области слизистой бронхов,
гиперреактивностью бронхов к факторам внешней среды.
GINA (General Initiative for Asthma), пересмотр 2002 года.
Таким образом, БА – не эпизод, а хронический процесс .
Факторы риска БА
Внутренние факторы:
генетическая предрасположенность;
атопия (гиперпродукция IgE в ответ на поступление аллергена);
гиперреактивность дыхательных путей;
пол (чаще у женщин);
расовая принадлежность.
Внешние факторы (факторы, способствующие развитию БА у предрасположенных людей):
домашние аллергены:
домашняя пыль (домашний клещ);
аллергены животных;
аллергены тараканов;
грибы (плесень);
внешние аллергены:
пыльца;
грибы;
профессиональные (сенсибилизаторы);
курение;
воздушные поллютанты;
респираторные инфекции;
паразитарные инфекции;
диета и лекарства;
ожирение.
Факторы, которые провоцируют обострение БА:
домашние и внешние аллергены;
поллютанты помещений и внешние поллютанты;
респираторные инфекции;
физическая нагрузка и гипервентиляция;
изменение погодных условий;
двуокись серы;
пища, пищевые добавки, лекарства;
чрезмерные эмоциональные нагрузки;
курение (пассивное и активное);
ирританты (домашний аэрозоль, запах краски).
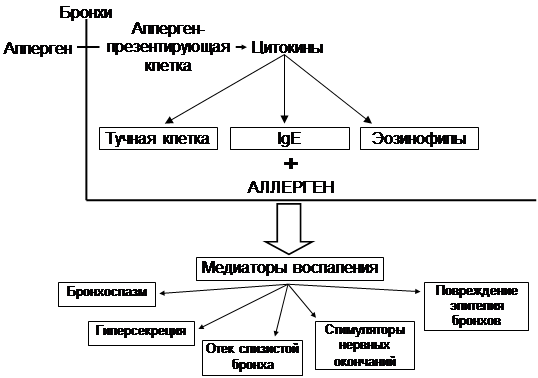
Клетки, участвующие в формировании воспалительного процесса при БА:
Первичные эффекторные клетки:
тучные клетки (гистамин);
макрофаги (цитокины);
эпителиальные клетки.
Вторичные эффекторные клетки:
эозинофилы;
Т-лимфоциты;
нейтрофилы;
тромбоциты.
Схема взаимосвязи воспаления дыхательных путей и симптомов БА
 |
Формы бронхиальной обструкции:
острый бронхоспазм,
отек стенки бронха (подострый),
хроническая обтурация слизью,
ремоделирование стенки бронха.
В норме ОФВ1 (объем форсированного выдоха за первую секунду) – не менее 75% от ЖЕЛ.
Степени легочной обструкции:
более 70% – легкая;
69-50% – умеренная;
менее 50% – тяжелая.
В затруднительных для постановки диагноза случаях используют провокационные пробы (например, спирограмма до и после вдоха ацетилхолина ), хотя у детей и подростков это проводить небезопасно (например, была детская астма, затем наступило выздоровление, а мы спровоцировали новый приступ). Обращают внимание на обратимость обструкции (проявляется приступами), сухие хрипы. Можно определить уровень IgE. При астме не бывает частого дыхания, оно даже урежается (ЧД=10-14). Одышка носит экспираторный характер. Приступы удушья наблюдаются чаще в ночное время.
КЛАССИФИКАЦИЯ БА (ПО МКБ Х):
БА:
атопическая (экзогенная);
неаллергическая (эндогенная, аспириновая);
смешанная (аллергическая + неаллергическая);
неуточненная.
Астматический статус (острая тяжелая БА).
Аспириновая : при БА наблюдается дефицит PG, а аспирин (как и другие НПВС) еще сильнее снижают их уровень. Салициловая кислота содержится в различных продуктах, поэтому важно не перепутать эту форму БА с пищевой аллергией.
КЛАССИФИКАЦИЯ ТЯЖЕСТИ БА
Ступень 1: интермиттирующая БА
симптомы реже 1 раза в неделю;
короткие обострения;
ночные симптомы не чаще 2 раз в месяц;
показатели ОФВ1 или ПСВ составляют 80% и более от должных значений;
вариабельность показателей ПСВ или ОФВ1 составляет менее 20%.
Ступень 2: легкая персистирующая БА
симптомы чаще 1 раза в неделю, но реже 1 раза в день;
обострения могут влиять на физическую активность и сон;
ночные симптомы чаще 2 раз в месяц;
показатели ОФВ1 или ПСВ составляют 80% и более от должных значений;
вариабельность показателей ПСВ или ОФВ1 составляет 20-30%.
Ступень 3: персистирующая БА средней тяжести
ежедневные симптомы;
обострения могут влиять на физическую активность и сон;
ночные симптомы чаще 1 раза в неделю;
ежедневный прием ингаляционных β2 -агонистов;
показатели ОФВ1 или ПСВ составляют 60-80% от должных значений;
вариабельность показателей ПСВ или ОФВ1 составляет более 30%.
Ступень 4: тяжелая персистирующая БА
ежедневные симптомы;
частые обострения;
частые ночные симптомы;
ограничение физической активности;
показатели ОФВ1 или ПСВ составляют менее 60% от должных значений.
Формулировка диагноза: 1) «БА», 2) форма по классификации, 3) степень тяжести.
ЛЕЧЕНИЕ БА
Комплексная терапия больных БА
1. Обучение больных.
2. Оценка и мониторинг тяжести БА.
3. Элиминация триггеров или контроль их влияния на течение болезни.
4. Разработка плана медикаментозной терапии для постоянного лечения.
5. Разработка плана лечения в период обострения.
6. Обеспечение регулярного наблюдения.
Элиминация вредных факторов из окружающей среды больного астмой:
удалить ковры из спальни;
удалить перья;
применять непропускаемые постельные покрывала;
ежедневно стирать постель в горячей воде;
применять средства, ликвидирующие сапрофитов;
не держать в квартире животных и птиц;
не курить в помещениях, где находятся больные;
предупреждать инфекции дыхательных путей.
Лекарственная терапия
I . Препараты для контроля за течением астмы
ингаляционные ГКС (беклометазона дипропионат, будесонид, флунизомид, флутиказон, триамцинолона ацетонид);
системные ГКС (преднизолон, метилпреднизолон); (!) п/э: кандидоз полости рта, охриплость голоса, кашель от раздражения слизистой;
натрия кромогликат (интал);
недокромил натрия (тайлед);
теофиллин замедленного высвобождения (теопек, теодур);
ингаляционные β2 -агонисты длительного действия (формотерол, сальметерол);
антилейкотриеновые препараты: а) антагонисты рецепторов к цистеинил-лейкотриену 1 (монтелукаст, зафирлукаст), б) ингибитор 5-липооксигеназы (зилеутон).
II . Симптоматические средства (для неотложной помощи)
ингаляционные β2 -агонисты быстрого действия (сальбутамол, фенотерол, тербуталин, репротерон);
системные ГКС;
антихолинергические препараты (ипратропиум бромид (атровент), окситропиума бромид);
метилксантины (теофиллин в/в, эуфиллин).
III. Нетрадиционные методы лечения
акупунктура;
гомеопатия;
йога;
ионизаторы;
спелеотерапия;
метод Бутейко;
и др.
Ступенчатая терапия БА
| Степень тяжести | Ежедневный прием препаратов для контроля заболевания | Другие варианты лечения |
| Ступень 1 | Нет необходимости | Ингаляционные β2 -агонисты по потребности |
| Ступень 2 | Ингаляционные ГКС (≤ 400 мкг будесонида) | Теофиллин замедленного действия, или Кромон, или антилейкотриеновый препарат |
| Ступень 3 | Ингаляционные ГКС (200-800 мкг будесонида) + ингаляционные β2 -агонисты длительного действия | Ингаляционные ГКС + теофиллин замедленного действия, или ингаляционный ГКС > 800 мкг, или ингаляционный ГКС 400-800 мкг + антилейкотриеновый препарат |
| Ступень 4 | Ингаляционные ГКС (> 800 мкг будесонида) + ингаляционные β2 -агонисты длительного действия + 1 или более препаратов, если это необходимо: теофиллин; антилейкотриеновый препарат; пероральный β2 -агонист длительного действия; пероральный ГКС. |
Нагноительные заболевания легких
Классификация неспецифических нагноительных заболеваний легких:
1. Абсцесс и гангрена легкого.
2. Пневмосклероз после абсцессов легкого.
3. Бронхоэктазии.
4. Нагноившиеся кисты легкого.
Причины:
осложненные пороки развития легких;
иммунодефицит по IgA (в т.ч. врожденный, или когда материнских АТ УЖЕ мало, а своих собственных – ЕЩЕ мало);
солитарная (одиночная) киста (см. рентген);
кистозная гипоплазия (поликистоз – врожденное недоразвитие или даже полное отсутствие в определенных участках легкого его респираторных отделов), не определяется при бронхоскопии;
региональный и локализованный патологический процесс в бронхиальном дереве, этиологически связанный с инфекцией:
бронхоэктатическая болезнь;
стеноз трахеи и крупных бронхов;
бронхиальные свищи (чаще всего посттравматические);
остеопластическая трахеобронхопатия (окостенение бронхиального дерева) – аутоиммунная;
эмпиема плевры (результат плеврита – плохо леченного или неудачно закончившегося).
Инфекционная деструкция легких (ранее называли «абсцедирующая пневмония», «множественные абсцессы»). Протекает в виде:
острый абсцесс легкого (одиночный, но обширный);
гангрена легкого;
стафилококковая деструкция легких (иногда этот диагноз моно поставить и без бакпосева);
хронический абсцесс (например, в результате перехода острого в хронический).
На рентгенограмме – картина «заплеванного» легкого.
Рентгенологически:
«синдром средней доли» (естественно, справа): гиповентиляция из-за сдавления бронха (опухоль, пневмофиброз и др.).
«симптом проволочной петли» – солитарная кисли, может быть и эхинококковой.
Бронхоэктатическая болезнь. В диагностике помогает бронхография. При перкуссии – мозаичный звук. Больной жалуется на «полный рот мокроты» с утра.
Виды бронхоэктазов:
первичные (с рождения);
вторичные (при частых ОРВИ, бронхитах, пневмониях, ТБ – зоны фиброза).
Локализуются чаще в нижних отделах легких.
По форме:
цилиндрические;
мешотчатые;
веретенообразные;
смешанные;
А также:
ателектатические;
не связанные с ателектазом.
Причины ателектаза:
нарушение перфузии;
нарушение вентиляции.
По степени:
легкий,
выраженный,
тяжелый,
осложненный.
Лечение :
антибиотикотерапия;
позиционный (постуральный) дренаж: больной ложится на здоровый бок и наклоняет голову вниз, чтобы отошла мокрота;
массаж (поколачивание, поглаживание);
бронхиальные заливки: вводятся лекарственные вещества (фурацилин и др.), ими промываются дыхательные пути, затем все отсасывается (чаще эти занимается эндоскопист);
дыхательная гимнастика.
Хроническая пневмония: такой болезни нет – это либо пневмофиброз, либо нераспознанные бронхоэктазы.
Абсцесс легкого – ограниченный гнойно-деструктивный процесс, сопровождающийся образованием одиночных или множественных гнойных полостей в легочной ткани.
Гангрена легкого – распространенный гнойно-некротический процесс в легочной ткани, не имеющий четких границ.
Абсцессы часто возникают при тяжелой лобарной пневмонии.
Классификация абсцессов легких:
I. Гнойные абсцессы:
А. По патогенезу:
аэрогенно-аспирационные;
гематогенно-эмболические;
травматические;
септические.
Б. По течению:
острые;
хронические.
В. По локализации:
центральные;
периферические (одиночные, множественные с указанием доли и сегмента).
Г. По наличию осложнений:
без осложнений;
осложненные (эмпиемой, пиопневмотораксом, кровотечением и др.
II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы).
III. Распространенная гангрена.
При абсцессе на рентгенограмме на фоне пневмонического инфильтрата появляется просветление (распад, инфекционная деструкция), с последующим появлении ем уровня жидкости (дренируется), вокруг – перифокальное воспаление. Гангрена же границ не соблюдает, а диагноз можно поставить «носом» (запах как при озене).
Симптомы абсцесса легкого до прорыва в бронх:
высокая температура;
интоксикация;
боли в груди на стороне поражения;
сухой кашель;
укорочение перкуторного звука, выслушиваются влажные хрипы;
ускорение СОЭ и лейкоцитоз;
на рентгенограмме – наличие интенсивного ограниченного затемнения в легочной ткани.
Симптомы абсцесса легкого после прорыва в бронх:
кашель с выделением большого количества мокроты с неприятным запахом;
кровохарканье;
снижение температуры (критическое, не литическое) по сравнению с первым периодом;
появление бронхиального дыхания с амфорическим оттенком;
на рентгенограмме – полость с горизонтальным уровнем жидкости.
Лечение абсцессов и инфекционной деструкции:
улучшение условий дренирования гнойной полости и бронхиального дерева (отхаркивающие, позиционный дренаж, ЛФК, протеолитические ферменты, бронхоскопия, пункция с аспирацией гноя, наружное дренирование тонким дренажом, пневмотомия, дыхательная гимнастика);
рациональная противомикробная терапия (в полость гнойника, внутрибронхиально, парентерально);
иммунотерапия (антистафилококковая плазма, стафилококковый анатоксин и др.), левамизол, Т-активин менее эффективны;
симптоматическая терапия (сердечно-сосудистые и др. средства).
Консервативно нельзя вылечить:
множественные абсцессы;
тканевые секвестры;
абсцессы нижнедолевой локализации;
при диаметре полости более 5 см.
ЛИТЕРАТУРА
Радужный Н.Л. Внутренние болезни Мн: ВШ, 2007, 365с
Пирогов К.Т Внутренние болезни, М: ЭКСМО, 2005
Сиротко В.Л, Все о внутренних болезнях: учебной пособие для аспирантов, Мн: ВШ, 2008 г.
8-09-2015, 23:38
