РЕФЕРАТ
«ЛЕЧЕНИЕ ПНЕВМОНИИ»
Современное определение пневмонии подчеркивает, что это острое инфекционное заболевание преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутриальвеолярной экссудации.
Классификация пневмоний, рекомендованная Европейским респираторным обществом и Американским торакальным обществом в 1995г.
1. Внегоспитальная (ненозокомильная, внебольничная, амбулаторная, домашняя) пневмония.
2. Госпитальная (внутрибольничная, нозокомиальная) пневмония.
3. Пневмония на фоне иммунодефицита .
4. Атипичная пневмония.
5. Аспирационная пневмония.
Критерии оценки тяжести пневмонии (наличие хотя бы одного из критериев)
А. Общее тяжелое состояние больного
- цианоз
- спутанное сознание, бред
Б. Дыхательная недостаточность
- одышка более 30 в минуту
- РаО2 менее 60мм. рт. ст. или РаСО2 более 50 мм. рт. ст. при спонтанном дыхании (насыщение менее 90%)
В. Сердечнососудистая недостаточность
- тахикардия (Рs более 125 уд. в мин.)
- артериальная гипотензия (систолическое АД менее 90мм. рт. ст., диастолическое менее 60 мм. рт. ст.)
Г. Наличие осложнений: миокардит, плеврит и т.д.
Д. Инструментальные и лабораторные данные:
- гиперлейкоцитоз (более 20х109 /л) или лейкопения (менее 4,0х109 /л)
- гематокрит менее 30 или гемоглобин менее 90 г/л
- Рентгенография: двухсторонняя, многодолевая, абсцедирующая пневмония или долевая пневмония с выраженным интоксикационным синдромом; быстрое прогрессирование процесса на 50% и более за 48 часов наблюдения
- повышение азота мочевины более 10,7 ммоль/л
Факторы риска, отягощающие течение внебольничных пневмоний
1. Возраст старше 60 лет
2. Наличие сопутствующих заболеваний
- ХОБЛ
- Сахарный диабет
- ХБН или ОПН
- Хронические гепатиты
- Хронические нефриты
- Левожелудочная сердечная недостаточность
- Алкоголизм или токсикомания
- Нарушение глотания
- Злокачественные новообразования
- Состояние после спленектомии
- Алиментирное истощение
Предшествующая антибиотикотерапия
Критерии госпитализации при пневмонии:
¨ возраст старше 65 лет;
¨ наличие коморбидных пневмоний заболеваний;
¨ лейкоцитоз > 30000 или лейкопения < 4000;
¨ выявление при бактериологическом исследовании стафилококка, грамнегативных микроорганизмов или анаэробов;
¨ отсутствие эффекта от антибиотиков первого назначения;
¨ невозможность проведения амбулаторного лечения;
¨ тахипноэ > 30 в мин, тахикардия > 140 в мин, снижение систолического АД < 90мм рт. ст., а диастолического АД < 60мм рт. ст., нарушение психического статуса.
Обязательные исследования при ВБП (тяжелой)
1. Рентгенография грудной клетки
2. Определение газов артериальной крови
3. Клинический анализ крови
4. БАК, включая физикальные тесты печени и почек, а также содержания электролитов в крови
5. Серологическое исследование на ВИЧ (для больных в возрасте от 15 до 54 лет)
6. Посев крови дважды (до назначения АБ)
7. Окраска мокроты по Граму и ее посев (до назначения АБ)
8. Исследование плевральной жидкости при ее наличии.
Оценка риска летального исхода внебольничных пневмоний
Внебольничная пневмония: оценка исхода в баллах
| Характеристика больного | Оценка в баллах |
| Демографические факторы | |
Возраст мужчины женщины |
возраст (годы) возраст (годы) – 10 |
| Сопутствующие заболевания | |
| Злокачественные новообразования | +30 |
| Заболевания печени | +20 |
| Застойная сердечная недостаточность | +10 |
| Цереброваскулярные заболевания | +10 |
| Заболевания почек | +10 |
| Сахарный диабет | +10 |
| Хронический алкоголизм | +10 |
| Злоупотребление алкоголизмом | +5 |
| Наркомания, токсикомания | +10 |
| Объективные признаки | |
| Нарушение сознания | +20 |
| Тахипноэ ³ 30 в мин | +20 |
| Гипотензия (АД систолическое < 90 мм рт. ст.) | +20 |
| Гипотермия (<35°С) или гипертермия (>39°С) | +15 |
| Тахикардия ³ 125 уд/мин | +10 |
| Лабораторные признаки | |
| РН < 7,35 | +30 |
| Мочевина > 10,7 ммоль/л | +20 |
| Na+ < 130 мэкв/л | +20 |
| Глюкоза > 13,9 ммоль/л | +10 |
| Гематокрит < 30% | +10 |
| Pa O2 < 60 мм. рт. ст. | +10 |
| Плевральный выпот | +10 |
Внебольничная пневмония: оценка исхода в баллах
| Классы риска | Баллы | Летальность | Место лечения |
| I | - | 0,1 | Амбулаторно |
| II | £70 | 0.6 | Амбулаторно (стационарное лечение по социальным показаниям) |
| III | 71-90 | 2.8 | Стационар |
| IV | 91-130 | 8.2 | Стационар (реанимационное отделение) |
| V | >130 | 29,2 | Стационар (реанимационное отделение) |
Антибактериальная терапия пневмонии в большинстве случаев основана на эмпирическом подходе (т.е. при не установленном возбудителе), т.к. имеются объективные сложности в получении и интерпретации результатов микробиологического исследования при этом заболевании:
- трудности получения адекватных проб мокроты;
- отсутствие в некоторых случаях продуктивного кашля;
- контаминация мокроты флорой верхних дыхательных путей и полости рта;
- необходимость быстрой транспортировки материала в лабораторию;
- длительность проведения бактериологического исследования;
- сложности оценки полученных результатов (не всегда выделенный микроорганизм является истинным возбудителем заболевания).
Клиническая ситуация и этиология внебольничных пневмоний
| Клиническая ситуация | Наиболее частые возбудители |
| Возраст менее 25 лет | Микоплазма, хламидия, пневмококк |
| Возраст менее 60 лет | Пневмококк, гемофильные палочки |
| Хронический бронхит | Пневмококк, гемофильные палочки, моракселла, грамотрицательная палочка |
| Курение | Гемофильные палочки, моракселла |
| Алкоголизм | Пневмококк, клебсиелла, анаэробы, микобактерии туберкулеза |
| Внутривенные наркотики | Стафилококк, анаэробы, пневмоцисты, микобактерии туберкулеза |
| Потеря сознания, судороги, аспирация | Анаэробы |
| Контакт с птицами | Хламидия, гистоплазма |
| Эпидемия гриппа | Вирус гриппа, пневмококк, стафилококк, гемофильные палочки |
| ВИЧ-инфекция | Пневмоцисты, пневмококк, легионелла, грамотрицательные палочки, микобактерии туберкулеза |
Выбор антибиотиков при известном возбудителе пневмонии
| Возбудитель | Антибиотики выбора | Альтернативный антибиотик |
| Пневмококк | Макролиды | Цефалоспорины 2-3 поколения |
| Гемофильная палочка | АМП/СБ* Фторхинолоны |
Цефалоспорины 2-3 поколения |
Микоплазма Хламидия |
Макролиды | Фторхинолоны Доксициклин |
| Легионелла | Макролиды Рифампицин |
Фторхинолоны |
| Стафилококк | Оксациллин АМП/СБ |
Фторхинолоны Цефалоспорины 2-3 поколения Ванкомицин |
| Клебсиелла | Фторхинолоны Аминогликозиды |
Цефалоспорины 2-3 поколения |
Энтеробактерии Ацинетобактерии |
Цефалоспорины 2-3 поколения ± аминогликозиды Фторхинолоны |
Карбопенемы |
| Синегнойная палочка | Аминогликозиды + антипсевдоманадные бета-лактомы (тикарциллин, пиперациллин, мезлоциллин, цефтазидим, цефепим, тиенам) | Аминогликозиды + ципрофлоксацин |
| Анаэробная флора | Клиндамицин + фторхинолоны Фторхинолоны + метронидазол Фторхинолоны + АМП/СБ |
Пенициллины + метронидазол Тиенам Тровофлоксацин |
АМП/СБ – ампициллин / сульбактам
Оценка эффективности антибактериальной терапии
На 3-4-й день перед присоединением второго антибиотика оценивают эффективность стартовой антибиотикотерапии по следующим критериям:
а) снижение температуры тела;
б) уменьшение лейкоцитов в периферической крови;
в) уменьшение количества хрипов;
г) улучшение общего самочувствия.
Тактика дальнейшей антибактериальной терапии
| Варианты клинических ситуаций | Возможные изменения |
| 1. Эффект присутствует | Продолжить терапию (независимо от результатов микробиологического исследования) |
2. Эффект отсутствует а) возбудитель уточнен и не входит в спектр действия назначенной эмпирической терапии (ЭТ) б) возбудитель уточнен и входит в спектр действия назначенной ЭТ в) возбудитель неучтен |
Назначение антибиотика соответствующего действия - повышение дозы антибиотика - назначение препаратов других групп, но сходного спектра действия - назначение антибиотиков с ингибиторами бета-лактамаз - применение антибиотиков более широкого спектра действия - назначение препаратов другого спектра действия. |
Лечение тяжелых внебольничных пневмоний
I. Антибактериальная терапия тяжелых внебольничных пневмоний
Антибактериальная терапия должна быть начата без промедления, сразу же после установления диагноза (не позднее 30-60 минут после поступления больного в стационар).
В первые дни подбор начальной терапии основан на эмпирическом подходе.
Введение препаратов только парентерально!
Рекомендуемые схемы:
Пневмония тяжелого течения без факторов риска.
Вероятный возбудитель: пневмокок, гемофильная палочка, полимикробные ассоциации, легионелла.
Антибиотики выбора:
- цефалоспорины III поколения + макролиды
- цефалоспорины III поколения + фторхинолоны
- амоксициллин / клавулоновая кислота или амнициллин / сульбактам
Пневмония тяжелого течения + факторы риска
Вероятный возбудитель: пневмококк, грамотрицательные бактерии, полимикробные ассоцидции, клебсиелла, легионелла.
Антибиотики выбора:
- цефалоспорины III-IV поколений + макролиды
- цефалоспорины III-IV поколений + фторхинолоны
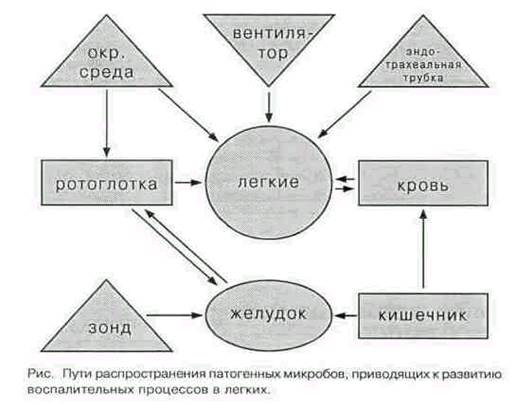
Аспирационные пневмонии
Факторы, предрасполагающие к аспирации:
1) Нарушение сознания:
- алкоголизм
- эпилептические припадки
- ОНМК
- травма головы
- общая анестезия
- передозировка лекарственных препаратов
2) Дисфагия
- патология пищевода (стриктуры, опухоли, дивертикулы, пищеводно-трахеальные свищи, недостаточность кардиального сфинктера
3) Гастроэзофагальный рефлюкс
4) Неврологические заболевания
- рассеянный склероз
- болезнь Паркинсона
- миастения
- псевдобульбарный паралич
5) Механические нарушения защитных барьеров (несмыкание голосовой щели или кардиального сфинктера) у больных с
- нозогастральным зондом
- интубационной трубкой в трахее
- трахеостомой
6) Повторная рвота
Вероятный возбудитель: большая вероятность анаэробов
Антибиотики выбора:
- клиндамицин + фторхинолоны
- антисинегнойные пеницилины + аминогликозиды или фторхинолоны
- тиенам
С целью уменьшения риска развития осложнений и смертности от внебольничных пневмоний при постановке диагноза пневмония средней тяжести и особенно тяжелого течения необходимо введение антимикробных препаратов на догоспитальном этапе.
II. Инфузионная дезинтоксикационная терапия
Должна проводиться под контролем диуреза, электролитов, ЦВД
Ограничить введение физ. раствора и 5% глюкозы из-за риска развития отека легких и головного мозга (не «залить» больного!).
III. Введение глюкокортикостероидов по показаниям (из-за риска иммуносупрессии)
IV. Иммуностимулирующая терапия
- иммуноглобулин
- плазма
- ронколейкин
V. Антиоксидантная терапия
VI. Симптоматическая терапия
VII. Ранняя респираторная поддержка.
Дозировки антибактериальных препаратов для лечения ВБП
| Препарат | Дозировка для парентерального применения |
| Макролиды | |
| Эритромицин | 0,6-1 г в/в (каждые 6 часов) |
| Азитромицин | 500 мг в/в (каждые 24 часа) |
| Пенициллины | |
Пенициллин G (бензилпенициллин) |
1-2 мл ед (каждые 4 часа) |
| Оксациллин | 1-3 г в/в (каждые 6 часов) |
| Ампициллин | 1-2 г в/в (каждые 6 часов) |
| Тикарциллин | 3-6 г в/в (каждые 6 часов) |
| Пиперациллин | 3-6 г в/в (каждые 6 часов) |
| Цефалоспорины | |
II поколение Цефедроксим |
750-1500 мг в/в (каждые 8 часов) |
III поколение Цефтриаксон Цефтриаксон Цетазидим |
1-3 в/в (каждые 6 часов) 500 мг – 1г в/в (каждые 12-24 часа) 1-3 вв (каждые 8-12 часов) |
IV поколение Цефепим (максипим) |
0,5-2,0 г в/в (каждые 12 часов) |
Карбопенемы Имипенем (тиенам) |
0,5 – 1 г в/в (каждые 6 часов) |
| Бета-лактамы / ингибиторы бета-лактамаз | |
| Ампициллин/сульбактам | 1-2 г в/в (каждые 6 часов) |
| Аминогликозиды | |
| Гентамицин | 1,7 мг/кг в/в (каждые 8 часов) или (5-6 мг/кг в день) |
| Нетилимицин | 2 мг/кг в/в (каждые 12 часов) или (4-6 мг/кг / день) |
| Амикацин | 5,0 мг/кг в/в (каждые 8 часов) или 20 мг/кг / день |
| Фторхинолоны | |
| Ципрофлоксацин | 200-400 мг в/в (каждые 12 часов) |
| Офлоксацин | 200-400 мг в/в (каждые 12 часов) |
| Левофлоксацин | 500 мг в/в (каждые 24 часа) |
| Прочие антибиотики | |
| Рифампицин | 600 мг в/в (каждые 24 часа) |
| Метронидазол | 250-500 мг в/в (каждые 6-12 часов) |
| Ванкомицин | 1 г в/в (каждые 12 часов) |
Комплексное лечение пневмоний
Иммунозаместителъная терапия при слабом иммунном ответе
* Нативная и/или свежезамороженная плазма 600 мл за 3 суток
* Иммуноглобулин 6-10 г/сут однократно в/в
Коррекция микроциркуляторных нарушений
· Гепарин 20000 ед/сут Реополиглюкин 400 мл/сут
Коррекция диспротеинемии
* Альбумин 100 - 1002 мл/сут (в зависимости от показателей крови)
* Ретаболил 1 мл в 3 суток N 3
Дезинтоксикационная терапия
* Солевые растворы(физиологический, Рингера и т.д.) 800 мл
* Глюкоза 5%-400-800 мл/сут Гемодез 400 мл/сут?
Растворы вводятся под контролем ЦВД и диуреза.
Кислородотерапия
Кислород через маску, катетеры, ВИВЛ и ИВЛ
Кортикостероидная терапия при гиперреактивных пневмониях
Преднизолон 60-90 мг в/в или эквивалентные дозы других препаратов.
Антиоксидантная терапия
* Аскорбиновая кислота - 2 г/сут peros Рутин - 2 г/сут peros
Антиферментные препараты
* Контрикал и др. 100 000 ед/сут в течение 1-3 суток при угрозе абсцедирования
Бронхолитическая терапия при необходимости
* Эуфиллин 2,4%-5-10 мл 2 раза в сутки в/в капельно
* Атровент 2-4 вдоха 4 раза в сутки
* Беродуал 2 вдоха 4 раза в сутки
* Кортикостероиды - см. кортикостероиды
· Отхаркивающие (лазольван - 100 мг/сут, ацетилцистеин 600 мг/сут)
9-09-2015, 00:02
