Ослабление и дезинтеграция естественной антиноцицептивной системы способствует формированию в центральной нервной системе агрегатов гиперактивных нейронов, находящихся в состоянии устойчивой деполяризации и отличающихся ослабленным тормозным контролем - генераторов патологически усиленного возбуждения (ГПУВ).
ГПУВ становятся источником мощного потока анормальных импульсов, который активирует ретикулярные, стволовые и мезенцефалические образования, ядра таламуса, структуры лимбического круга, кору головного мозга. Возникают другие, вторичные уровни гиперактивных нейронов, формирующих новую патологическую интеграцию - патологическую активную систему (ПАС) (Г.Н. Крыжановский, 1997;2002). ПАС составляет патофизиологическую основу болевых синдромов. Особенности её активации и деятельности, входящие в неё структуры определяют течение болевого синдрома, характер болевых приступов.
Поскольку известно, что ПАС способна развивать самоподдерживающую активность, можно провести её аналогию с изменённым нейроматриксом, деятельность которого обуславливает болевую перцепцию и болевое поведение пациента. Но в отличие от ПАС нейроматрикс представляет собой генетически детерминированную систему, результаты деятельности которой могут привести к возникновению патологической боли без обязательного участия периферических ноцицептивных механизмов.
Таким образом патогенез хронической (патологической) боли включает (рис.2):
1. Усиление потока болевой импульсации с периферии вследствие нейрогенного воспаления и повышенного высвобождения тканевых, плазменных и нейрогенных алгогенов, развития периферической сенситизации, проявляющейся первичной гиперальгезией и аллодинией.
2. Развитие антидромной стимуляции и нейрогенного воспаления, усиливающих периферическую сенситизацию и поток болевых раздражений в центральную нервную систему.
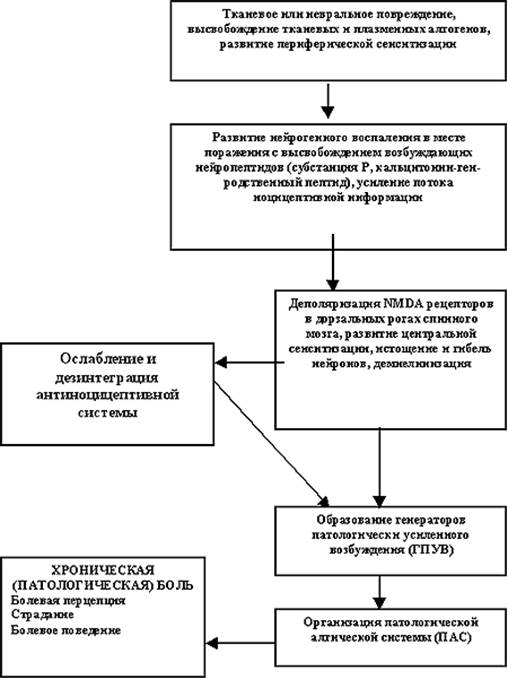
Рис. 2. Примерная схема патогенеза патологической (хронической) боли
3. Активацию NMDA-рецепторов нейронов в задних рогах спинного мозга, образование в синапсах специфических нейромедиаторов и нейромодуляторов, развитие центральной сенситизации с последующим истощением и гибелью нейронов, развитие зон вторичной гиперальгезии.
4. Ослабление и дезинтеграцию естественной антиноцицептивной системы, развитие опиатной толерантности.
5. Образование в дорзальных рогах спинного мозга и других отделах центральной нервной системы агрегатов гиперактивных нейронов с ослабленным тормозным контролем - ГПУВ.
6. Формирование патологической алгической системы (ПАС), включающей различные уровни центральной нервной системы и определяющей течение и характер всех компонентов патологической боли: болевой перцепции, страдания и болевого поведения.
Хроническая боль как общепатологическая проблема
Что же представляет собой хроническая (патологическая) боль с позиций общей патологии? В учении о болезни, различают следующие понятия (А.Д. Адо, В.В. Новицкий, 1994; А.Ш. Зайчик, Л.П. Чурилов, 2001):
1. Патологическая реакция - кратковременная необычная реакция организма на какое-либо воздействие.
Патологическая реакция - простой элемент патологического процесса.
2. Патологический процесс - закономерная последовательность явлений, включающая как защитно-приспособительные реакции, так и нарушения жизнедеятельности в разных сочетаниях, развивающаяся под действием патогенного фактора.
Патологические процессы - сложные мозаичные элементы болезней, состоящие из непрерывных, связанных общими механизмами, элементарных защитно-компенсаторных и повреждающих реакций. Примерами могут быть типовые патологические процессы, сложившиеся и закрепившиеся в течение эволюции: воспаление, отёк, опухолевый рост, ишемия, стресс, тромбоз, лихорадка, дистрофия и др.
В клинике понятию патологический процесс соответствует термин синдром. Примером может быть корешковый болевой синдром, синдром Костена (болевой дисфункции височно-нижнечелюстного сустава), гипертензионный синдром и др.)
3. Патологическое состояние - медленно (вяло) текущий патологический процесс. Он может возникнуть в результате ранее перенесённого заболевания и представляет собой итог закончившегося процесса, в результате которого изменилась структура организма, возникли атипические замещения в определённой ткани или части организма (боли в культе, фантомно-болевой синдром, каузалгический синдром).
4. Болезнь - сложная общая реакция организма на повреждающее действие факторов внешней среды; это качественно новый жизненный процесс, сопровождающийся структурными, метаболическими и функциональными изменениями как разрушительного, так и приспособительного характера в органах и тканях, приводящим к снижению приспособляемости организма к условиям внешней среды и ограничению трудоспособности (А.Д. Адо, В.В. Новицкий, 1994). Критериями болезни являются жалобы больного, результаты объективного обследования, снижение приспособительных возможностей организма, часто выявляемое только при функциональных пробах, и снижение трудоспособности.
Нет сомнений, что хроническая (патологическая) боль представляет собой патологический процесс, заключающийся в развёртывании последовательных специфических реакций на болевой раздражитель, теряющих свой первоначальный защитно-приспособительный характер.
Возникающие повреждающие реакции имеют причинно-следственные связи и характеризуются развитием сенситизации на различных уровнях нервной системы и нарушением деятельности антиноцицептивной регуляции.
Что является ключевым звеном патогенеза хронической (патологической) боли?
Может ли им считаться продолжительность болевого раздражения? Однако во многих случаях, связанных обычно с непосредственным повреждением нервной ткани (нейрогенные боли) боль сразу принимает патологический характер с развёртыванием комплекса патологических реакций. Хроническая боль всегда является патологической, но патологическая боль первоначально может не быть хронической (фантомно-болевой синдром, невралгия тройничного нерва).
Вероятно, ключевое звено хронической (патологической) боли заключается в развитии центральной сенситизации, т.е. развитии гиперчувствительности и гиперактивности нейронов в структурах центральной нервной системы. Факторами риска или предикторами хронической боли, т.е. факторами, достоверно повышающими вероятность перехода острой боли в хроническую в условиях развития центральной сенситизации, можно назвать следующие (D.C.Turk, 1997):
1. Демографические факторы: пожилой возраст, пол (женщины).
2. Социальные факторы: маритальный статус (одинокие, разведённые, овдовевшие), уровень доходов (низкие доходы).
3. Интенсивность боли и предшествующий болевой опыт.
4.Аффективные состояния при возникновении острой боли (тревога, депрессия).
5. Злоупотребление алкоголем и лекарственными средствами.
6. Компенсационные выплаты (оплата больничного листа, социальные пособия).
Правомерно ли, учитывая общий патогенез различных хронических (патологических) болевых синдромов, считать хроническую боль самостоятельным заболеванием, болезнью?
Основные отличия патологического процесса от болезни заключаются в том, что, во-первых, болезнь имеет одну главную этиологическую причину, а патологический процесс полиэтиологичен. Однако, современные тенденции в медицине убеждают, что причины всё большего числа заболеваний следует рассматривать не как одностороннее действие определённого причинного фактора, а как процесс, т.е. взаимодействие одного или нескольких повреждающих агентов и организма (А.Ш. Зайчик, Л.П. Чурилов, 2001). Примерами могут быть рассеянный склероз, имеющий мультифакториальную этиологию, или синдром Гийена-Барре, обладающего не только этиологической, но и патогенетической неоднородностью.
Другой тезис о зависимости клинической картины болезни от локализации патологического процесса (А.Д. Адо, В.В. Новицкий, 1994) также не совсем оправдан при хронизации болевого синдрома. Клинический симптомокомплекс пациентов с хроническими болями достаточно однообразен независимо от первичной локализации болевого ощущения. Нередко пациенты при беседе с врачом вообще затрудняются ясно обозначить локализацию боли, предпочитая акцентировать внимание на интенсивности болевого ощущения и его влиянии на свою дееспособность.
Пациенты с хроническим болевым синдромом становятся чрезмерно подчиненными и зависимыми: они требуют к себе большего внимания, чувствуют себя серьезно больными, начинают больше отдыхать и снимают с себя ответственность за выполнение своих обязанностей.
Общие клинические особенности пациентов, страдающих хронической болью, могут заключаться в следующем:
1. Внимание пациента сосредоточено на своей боли, он постоянно жалуется на боль, но при этом боль не мешает ему выполнять свои повседневные обязанности.
2. Пациенты часто драматизируют свои болевые ощущения, ярко их описывают, стараются демонстрировать свои болевые реакции (гримасничают, охают, стонут, хромают и пр.).
3. Обычно пациенты считают боль постоянной и интенсивной независимо от времени её первоначального появления.
4. Нередко физическая нагрузка усиливает боль, но повышенное внимание, забота со стороны окружающих её облегчают.
5. Как правило, больные используют большое количество разнообразных лекарственных препаратов.
6. Больные часто обращаются за медицинской помощью.
Хроническая боль характеризуется и общими подходами к лечению, основное содержание которого заключается в использовании адъювантных средств, т.е. препаратов не обладающих непосредственным анальгетическим эффектом, и широком использовании нефармакологических видов лечения (поведенческая терапия, биологическая обратная связь и др.).
Таким образом, очевидно, что хроническая боль (или maledynia), в отличие от физиологической, острой боли (eudynia), имеет достаточно определённую клинико-патогенетическую характеристику и может, во многих случаях представлять собой разрушительную болезнь с физическими, психологическими, и поведенческими последствиями (M. Lefkowitz, 1999).
Очень проблематичным было бы утверждение об общем патогенезе патологической (хронической) боли независимо от происхождения (нейрогенная, соматогенная, психогенная) боль, локализации болевого ощущения (головные боли, боли в спине и пр.), комплексе первичных морфологических изменений и других обстоятельств, формирующих специфическую клиническую картину каждого вида болевого синдрома. Однако вполне вероятно, что дальнейшие исследования в области патофизиологии боли приведут к признанию общего патогенеза заболевания, которое с полным основанием можно было бы назвать "боль-болезнь".
Во всяком случае, очевидно, что непонимание и незнание врачами патологических процессов, происходящих в нервной системе при хронической (патологической) боли приводит к неполучению пациентами своевременной и активной медицинской помощи, в которой они нуждаются.
8-09-2015, 23:16
