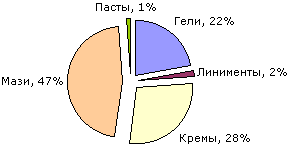 |
Рис.1 Ассортимент мазей на фармацевтическом рынке с учетом типа и свойств дисперсных систем |
На рынок Украины мази поставляют более 160 иностранных фирм из 40 стран, в том числе 29 фармацевтических фирм Германии, 16 — Индии, 9 — Польши, по 8 — Швейцарии и Франции, 5 — Великобритании, США, Италии и т. д. Продукция из стран ближнего зарубежья представлена 3-мя фирмами России, 2-мя фирмами Беларуси и по 1-й фирме из Латвии, Литвы и Эстонии. Наибольший ассортимент мазей на рынок поставляют фирмы: «Нижфарм» (Россия) — 20, «Gedeon Richter» (Венгрия) — 10, «Jelfa» (Польша) — 9; «Schering» (Германия), »Schering-Plough» (Португалия/Бельгия/США), «Lek» (Словения), «Elegant India» (Индия), «Борисовский ЗМП» (Беларусь) — по 7, «Bayer», «Naturwaren» (Германия), «Zyma» (Швейцария), «КRКА» (Словения), «ФАО Ферейн» (Россия) — по 6, «Glaxo Wellcome» (Великобритания), «Slovakofarmа» (Словацкая республика) — по 5 наименований.
5.2 Мази отечественного производства
В Украине мази производят 21 фирма и 8 фармацевтических фабрик. Лидирующие позиции занимают: «Борщаговский ХФЗ» — 26 наименований, ХФЗ «Красная звезда» — 22, «ФФ «Дарница» — 18, «Лубныфарм», «Фитофарм», Львовская фармфабрика — по 15, Тернопольская фамфабрика — 14, «Киевмедпрепарат», «Виола» — по 13, Николаевская фармфабрика, «Квантум–сервис» — по 10 наименований и т. д.
Следует отметить, что производство многих составов мазей дублируется, главным образом, фармацевтическими фабриками. Это такие мази, как борная, ихтиоловая, серная простая, цинковая, стрептоцидовая и другие, перечень которых приведен в табл. 1.
Таблица 1Ассортимент мазей, который дублируется отечественными производителями
| № п/п | Наименование мази | Количество производителей |
| 1. | Мазь серная простая | 14 |
| 2. | Мазь борная | 13 |
| 3. | Мазь ихтиоловая | 13 |
| 4. | Мазь стрептоцидовая | 12 |
| 5. | Календула | 11 |
| 6. | Линимент бальзамический по А. В. Вишневскому | 11 |
| 7. | Мазь цинковая | 10 |
| 8. | Паста салицилово-цинковая (паста Лассара) | 8 |
| 9. | Гевкамен | 7 |
| 10. | Мазь метилурациловая | 7 |
| 11. | Бороментол | 6 |
| 12. | Мазь Бом-Бенге | 6 |
| 13. | Мазь гентамициновая | 6 |
| 14. | Левомеколь | 5 |
| 15. | Линимент синтомицина | 5 |
| 16. | Мазь скипидарная | 5 |
| 17. | Випросал В | 4 |
| 18. | Линимент стрептоцида | 4 |
| 19. | Мазь нистатиновая | 4 |
| 20. | Мазь салициловая | 4 |
| 21. | Мазь эритромициновая | 4 |
| 22. | Мазь гепариновая | 3 |
| 23. | Мазь линкомициновая | 3 |
| 24. | Мазь тетрациклиновая | 3 |
| 25. | Мазь фурацилиновая | 3 |
| 26. | Нитацид | 3 |
| 27. | Паста цинковая | 3 |
| 28. | Гиоксизон | 2 |
| 29. | Мазь ацемина | 2 |
| 30. | Мазь камфорная | 2 |
| 31. | Мазь преднизолоновая | 2 |
| 32. | Паста Теймурова | 2 |
| 33. | Фулевил | 2 |
| 34. | Эспол | 2 |
Лекарственные субстанции, входящие в состав мазей
Анализ показал, что в состав мазей входят действующие вещества, относящиеся к самым различным фармакотерапевтическим группам (табл. 2). Некоторые составы мазей зачастую содержат трудностандартизируемые, нестабильные, малоэффективные лекарственные вещества (деготь, ихтиол, скипидар, синтомицин и др.). Мази, содержащие компоненты из лекарственных растений составляют 9%, из которых более половины — бальзамы.
Таблица 2Лекарственные субстанции, входящие в состав мазей
| № п/п | Фармакологическая группа | Доля препаратов (в %) |
| 1. | Гормоны и их аналоги | 14 |
| 2. | Противовоспалительные средства | 11 |
| 3. | Антисептические средства | 10,9 |
| 4. | Антибиотики. Фторхинолоны. Производные 8-оксихинолина | 10 |
| 5. | Фитопрепараты | 9 |
| 6. | Противогрибковые средства | 8,4 |
| 7. | Местнораздражающие средства | 4,6 |
| 8. | Средства, регулирующие метаболические процессы | 4 |
| 9. | Кератолитические средства | 3,6 |
| 10. | Противовирусные средства | 3,6 |
| 11. | Антикоагулянты | 3 |
| 12. | Ангиопротекторы. Корректоры микроциркуляции | 3 |
| 13. | Местноанестезирующие средства | 3 |
| 14. | Витамины и родственные вещества | 2,7 |
| 15. | Антигистаминные средства | 1,7 |
| 16. | Противопаразитные средства | 1,3 |
| 18. | Адреномиметические средства | 1,1 |
| 19. | Сульфаниламиды | 1 |
| 20. | Ферменты | 0,6 |
| 21. | Антиангинальные средства | 0,4 |
| 22. | Вяжущие, подсушивающие средства | 0,4 |
| 23. | Средства, стимулирующие мускулатуру матки | 0,4 |
| 24. | Антиоксиданты | 0,2 |
| 27. | Средства, ускоряющие эпителизацию | 0,2 |
| 28. | Другие лекарственные средства | 1,7 |
Наиболее часто в мазях встречаются гормоны и их аналоги (14%). Составы лекарств, содержащие кортикостероидные гормоны, оказывают противовоспалительное, противозудное и противоаллергическое действие. Зарегистрированы мази, содержащие только кортикостероиды («Синафлан», «Синалар», «Флуцинар», «Фторкорт» и др.), кортикостероиды и антибиотики («Гиоксизон», «Дипрогент», «Кортикомицетин», «Кутерид Г» и др.), а также кортикостероиды и кератолики («Бетасалик-КМП», «Дипросалик», «Лоринден А», «Предникарб-Дарница» и др.). Мази, содержащие вещества, блокирующие Н1-гистаминовые рецепторы («Гистоцит», «Лорадерм-КМП», «Лоризан-КМП», «Фенистил гель» и др.) проявляют противоаллергическое и противозудное действие. В дерматологической практике их применяют для лечения экзем, псориаза, зудящих и аллергических дерматозов.
VI . Псориаз
6.1 Клиническая картина псориаза
ПСОРИАЗ - хроническое кожное заболевание, поражающее кожу. локти, суставы. Этиология, патогенез неизвестны. Наиболее распространены вирусная, наследственная, неврогенная, обменная теории происхождения псориаза, ни одна из которых не является общепризнанной. По-видимому, заболевание имеет мультифакторную природу. В патогенезе определенную роль отводят иммунологическим, ферментативным и другим биохимическим нарушениям. Заболевание наблюдается в любом возрасте, неконтагиозно. Клиническая картина в типичных случаях характеризуется появлением мономорфной папупезной сыпи, расположенной в основном на разгибатапьных поверхностях конечностей (особенно на локтях и коленях), туловище, волосистой части головы. Резко отграниченные папулы диаметром от 2-3 мм до 1-2 см розовато-красного цвета округлых очертаний, несколько выступают над поверхностью кожи, покрыты серебристо-белыми чешуйками. При поскабливании папул выявляются 3 диагностических феномена: 1) стеаринового пятна (чешуйки, как стеарин, легко отпадают с поверхности папул); 2) терминальной пленки (после удаления чешуек обнажается красноватая влажная блестящая поверхность); 3) кровяной росы (на гладкой влажной красной поверхности появляется точечное кровотечение). Папулы отличаются выраженной склонностью к эксцентрическому росту, что приводит к образованию бляшек, сливающихся в свою очередь в сплошные участки поражения с неровными очертаниями. При прогрессировании процесса вокруг папул возникает ярко-красный ободок, лишенный чешуек, нарастает количество новых высыпаний; феномен Кебнера (изоморфная реакция) положителен; субъективно-зуд. При регрессировании процесса характерны ослабление интенсивности окраски, рассасывание высыпаний, появление ободка Воронова. Рассасывание бляшек обычно начинается с центральной части, в результате чего псориатические элементы приобретают кольцевидную или гирляндоподобную форму. На местах рассосавшихся высыпаний остается временная депигментация (псевдолейкодермия). В периоды неполных ремиссий на отдельных участках кожного покрова (чаще в области локтевых, коленных суставов) могут оставаться единичные "дежурные" бляшки.
6.2 Разновидности псориаза
В зависимости от клинических особенностей выделяют несколько разновидностей псориаза.
Экссудативный псориаз нередко развивается у больных сахарным диабетом и отличается выраженной отечностью и яркостью псориатических папул, образованием на их поверхности чешуйко-корок желтоватого цвета вследствие пропитывания их экссудатом.
Наиболее тяжелыми разновидностями псориаза являются псориатическая эритродермия и артропатический псориаз.
При псориатической эритродермии в патологический процесс вовлекается весь (или почти весь) кожный покров. Кожа становится стянутой, грубой, инфильтрированной, красного цвета, с обильным крупно- и мелкопластинчатым шелушением на поверхности. Увеличиваются периферические лимфатические узлы, появляется субфебрильная температура, нарушается общее состояние больных, наблюдаются изменения со стороны крови (лейкоцитоз, повышенная СОЭ), мочи (протеинурия). Развитию эритродермии способствует нерациональная, раздражающая терапия в прогрессирующей стадии псориаза.
Артропатический псориаз характеризуется поражением преимущественно мелких суставов кистей и стоп, реже лучезапястных, голеностопных, межпозвоночных и др., сопровождающимся резкой болью и припухлостью суставов, ограничением их подвижности и деформациями. Рентгенологически выявляют лизис дистальных фаланг пальцев рук и изменения суставов, сходные с ревматоидным артритом. Реакция Ваалера - Розе и латекс-тест обычно отрицательные. В крови лейкоцитоз, повышенная СОЭ, гипергаммаглобулинемия. Поражение суставов может сочетаться с поражением кожи или быть изолированным в течение ряда лет.
При всех этих формах псориаза возможно поражение ногтей в виде истыканное(tm) ногтевых пластин ("феномен наперстка"), их помутнения или утолщения вплоть до онихогрифоза. Течение заболевания хроническое волнообразное. Обычно выражена сезонность процесса - ухудшение в зимнее время со значительным улучшением летом (зимний тип), реже - наоборот (летний тип).
6.3 Факторы, провоцирующие псориаз
Существование провоцирующих факторов отмечают сами пациенты, указывая на возможные причины возникновения или обострения заболевания (Таблица 1).
Основными пусковыми механизмами при псориазе являются нервно-психическая травма, стресс, длительное напряжение. Согласно нервно-психической концепции стрессовые ситуации вызывают каскад биохимических и иммунологических реакций, которые приводят к развитию псориаза, хотя отрицательные эмоции могут не только способствовать возникновению и обострению псориаза, но и иногда вызывать регресс и даже разрешение клинических проявлений дерматоза.
Очаги инфекции (тонзиллит, холецистит, гайморит, отит, кариес, хламидиоз, трихомониаз и др.) играют большую роль как источник бактериотоксикемии. Такие инфекции повышают чувствительность организма пациента, что может привести к возникновению или обострению дерматоза. Далее, инфекции типа скарлатины, рожи и др. (вызываемые стрептококком) часто провоцируют развитие и обострение псориаза. Доказано, что каплевидную форму псориаза вызывает высоковирулентный стрептококк. У 55% больных псориазом тесты на стрептококк дали положительные результаты, а у 68% – выделен стрептококк из очагов хронической инфекции.
| Провоцирующие псориаз средовые факторы | ||
| Провоцирующие факторы, указанные больными | Для начала псориаза (%) | Для обострения псориаза (%) |
| Стрессовые состояния, нервно-психические травмы | 49 | 41 |
| Инфекционные (в том числе стрептококковые) заболевания, фокальная инфекция, вакцинации | 15 | 21 |
| Физические травмы и травматизация кожи (укусы, ожоги, порезы и др.) | 14 | 12 |
| Гормональные изменения при беременности, грудном вскармливании, в подростковый и климактерический периоды | 6 | 6 |
| Переохлаждение, особенно длительное | 5 | 4 |
| Интенсивная лекарственная терапия (особенно с применением антибиотиков, фитопрепаратов и др.) | 3 | 6 |
| Злоупотребление продуктами, обостряющими псориаз (цитрусовые, шоколад и т. д.), и пищевые отравления | 3 | 4 |
| Алкогольная интоксикация | 2 | 3 |
| Длительное пребывание на солнце (инсоляция), перемена климата | 2 | 2 |
| Прочие факторы | 1 | 1 |
t Что касается лекарственной агрессии, то чаще других обострение псориаза вызывали:
- антибиотики (26%): тетрациклин, пенициллин, бициллин, левомицетин и др.;
- нестероидные противовоспалительные средства (15%): бутадион, ибупрофен, индометацин и др.;
- витамины группы В (15%): тиамина бромид (В1 ), пиридоксина гидрохлорид (В6 ), цианкобаламин (В12 );
- бета-блокаторы (13%);
- делагил, различные цитостатики, вакцины, сыворотки и др.
Возникновение и обострение псориаза может вызвать употребление алкоголя.
VII . Терапия псориаза
7.1 Индеферентные мази
Эти средства назначают в прогрессирующей стадии заболевания; готовятся в основном на ланолиновой основе или на свином сале. Иногда в их состав добавляют небольшие концентрации (0,5–2,0%) салициловой или борной кислоты, нафталана.
Кислота салициловая применяется наружно как антисептическое, раздражающее и кератолитическое средство. При псориазе для устранения шелушения применяют мазь 1–2% концентрации. При введении в мазь 2% амидохлорида ртути повышается ее эффективность в отношении высыпаний на волосистой части головы. Отравление салициловой кислотой проявляется головокружением, ослаблением слуха, в тяжелых случаях – судорогами, нарушениями функций почек и печени. Противопоказания: язвенные болезни, анемия, почечные нарушения, беременность и др.
Кислота борная при псориазе применяется в прогрессирующей стадии заболевания в составе мази 2% концентрации.
Цинка окись назначается в зависимости от степени воспалительного процесса при псориазе в виде линимента, мази или пасты. Иногда в их состав добавляется салициловая кислота, сера или нафталан.
Мазь цинковая содержит: цинка окиси – 1 часть, вазелина – 9 частей. Паста цинковая содержит: цинка окиси и крахмала – по 12,5, вазелина – 25,0. Мазь цинково-серная содержит: мази цинковой и мази серной – по 50 г. Паста цинко-нафталанная содержит: пасты цинковой – 75 и мази нафталанной – 25. Линимент борно-цинковый содержит: цинка окиси – 10, борной кислоты – 1, масла подсолнечного – 40.
7.2 Мази, содержащие деготь
В нашей стране в основном применяется берёзовый дёготь (продукт сухой перегонки отборной бересты березы), хотя для лечения псориаза используются главным образом экстракты и рафинированные препараты каменноугольного дёгтя. Иногда применяется можжевеловый дёготь, а также сосновый дёготь.
Дёготь состоит почти из 10 000 компонентов (фенол, толуол, ксилол, бензол, крезолы, гваякол, органические кислоты, смолистые вещества и др.). Деготь содержит и канцерогенные вещества (в очень малых концентрациях); очистка же дегтя от канцерогенов, к сожалению, затрагивает и компоненты с выраженным терапевтическим действием. Тем не менее деготь и его препараты чрезвычайно широко применяются в терапии различных дерматозов вследствие своих дезинфицирующих, инсектицидных и местнораздражающих действий. Основой для применения дегтя при псориазе является его противовоспалительное действие и тормозящее влияние на синтез ДНК.
Лечение дегтем необходимо начинать с небольших концентраций (0,5–2,0%) и на ограниченных участках. При хорошей переносимости применяют мази с 5–10% дегтя, а на ограниченные очаги с выраженной инфильтрацией – до 15–20%. Могут применяться и дегтярные ванны: смесь березового дегтя и спирта 1:2 или 1:1, 100–150 мл на ванну. Этой смесью смазывают очаги поражения, после чего принимается теплая ванна в течение 30–60 минут. Не следует применять деготь на открытых участках тела (лице, шее, тыле кистей и др.). Кроме того, он обладает фотосенсибилизирующими (даже фототоксическими) свойствами, поэтому в период лечения следует избегать различных видов облучения (солнечного, УФО). В процессе терапии могут наблюдаться головная боль, рвота, раздражение кожи, фолликулиты и обострение дерматоза. Деготь и его препараты противопоказаны при заболеваниях почек, пиодермии, а также при экссудативной форме псориаза.
Антрасульфоновая мазь. Состав: аммония сульфофенола и аммония сульфокрезола – по 5 г, масляного экстракта из каменноугольного дегтя – 30 г, воды – 10 мл, автоловой мази (см. ниже) – 35 г, ланолина - 15 г. Рекомендуется при всех формах и стадиях псориаза. Возможно появление фолликулитов в процессе лечения; в этом случае дополнительно назначают бриллиантовый зеленый. Противопоказания: заболевания почек, пищеварительной системы, мочевого пузыря, онкологические заболевания. Необходимо избегать пребывания на солнце и УФО в период лечения.
Антраминовая мазь. Состав: масляного экстракта из каменноугольного дегтя – 10, вазелина – 90, трихлортриэтиламина (люизита, или «азотистого иприта») – 0,00007 (т.е. 1:150 000). Применяют при всех формах псориаза. Переносимость хорошая, хотя возможно появление фолликулитов. Близка по составу и действию к антраминовой мази дегтярная мазь, применяемая в ЦКВИ (Москва), состоящая из смеси древесного дегтя и вазелина (1:9); эта основа содержит салициловую кислоту (до 1,5%) и люизит (1:150 000).
Альфозил–лосьон (Англия). Состав: аллантоина – 2, спиртового экстракта из каменноугольного дегтя – 5, безжировая кремовая основа – 93. Втирают в кожу пораженных мест 2–4 раза в день в течение 4–6 недель. После исчезновения бляшек втирается еще в течение 1–3 недель (профилактика рецидива). Рекомендуется при осенне-зимней форме дерматоза.
Коллоидин. Состав: салициловой кислоты – 2, дегтя березового (или соснового) – 5, эфира серного – 20, коллодия, спирта этилового – по 40. Смазывают очаги 1–2 раза в сутки 6–7 дней в течение 3–4 недель. Коллодий фиксирует препарат и усиливает тем самым терапевтический эффект.
Антипсорин. Состав: бензола – 25, каменноугольного дегтя – 15, ацетона – 60, сулемы (дихлорида ртути) – 0,012. Через 2 дня на 3-й очаги поражения смазываются салициловой мазью и через 5–8 часов принимается ванна. Из осложнений возможны фолликулиты и др.
7.3 Мази на солидоловой основе
В настоящее время применяется много мазей на солидоловой основе; мы рассмотрим только наиболее известные. Эффективность мази в значительной степени зависит от её состава, т.е. набора действующих веществ, однако немаловажное значение имеет и сама основа (солидол - жировой или синтетический, очищенный или нет). Популярность подобных наружных средств заключается в том, что солидолы удовлетворяют всем требованиям, предъявляемым к жировым основам, и обладают одновременно самостоятельным терапевтическим действием (выраженное кератопластическое и эпителизирующее влияние на эрозированные и язвенные поверхности кожи).
Солидолы получаются загущением минерального масла кальциевыми солями высших жирных кислот, т.е. «замыливанием». Они содержат от 11 до 18% мыла, 0,2% свободной щелочи, 2-3% воды. В нашей стране используется солидол жировой (ГОСТ 1033-79) и солидол синтетический марки «Солидол-С» (ГОСТ 4366-76). Для некоторых мазей применяется также эмульсионный солидол (и часто является в них основным действующим веществом); такой солидол представляет собой концентрированную эмульсию типа вода-масло минеральных дистиллятных масел (веретенного, сурепного, машинного), эмульгированных известковым молоком. Очищенный от различных нежелательных примесей технический солидол (медицинский солидол) не вызывает никаких побочных действий при длительном применении его в любых стадиях (и при любых формах) дерматозов.
Существующие способы очистки солидолов (адсорбция, хемосорбция, термообработка, обработка в различных физических полях и др.) достаточно сложны, чем и обусловлен дефицит чистого медицинского солидола в настоящее время. При желании можно применить в домашних условиях следующий способ очистки: 3–4 части солидола смешать с одной весовой частью дубовых опилок, далее нагревать в водяной бане 30 минут, отжать через два слоя марли в теплом виде. Применив такую процедуру 2–3 раза, можно получить неплохой результат; однако все же лучше проводить очистку на специальном промышленном оборудовании.
Мазь Н.Ф.Рыбакова (1953). Многие помнят старые времена, когда в аптеках можно было свободно приобрести солидоловую мазь по прописи Н.Ф.Рыбакова. Она облегчала состояние больных, смягчала и отшелушивала бляшки, а некоторые из них полностью пропадали. Чаще всего это происходило у детей или на легко уходящих местах. Таким образом, данная мазь не очень эффективна - её действие близко к действию индифферентных мазей. Состав мази Unguentum Solidoli Ribacovi: эмульсионный солидол – 75 частей, вазелин – 20, ментол – 0,5, борную кислоту – 5. Мазь слегка втирают в очаги поражения (по направлению роста волос) 1–2 раза в день; на инфильтрованные бляшки накладывается в виде мазевых компрессов. 1 раз в 3 дня больной принимает душ с мылом или ванну. Лечение продолжается 4–6 недель. Иногда возникают осложнения в виде фолликулитов. Условия хранения: в прохладном месте. Срок годности 4 года.
Мазь М.В.Голюка (1981). В 70-80-х годах прошлого века наблюдалась массовая волна лечения псориаза мазью М.В.Голюка. Недостатком этой мази является, во-первых, длительный курс лечения (4 и более месяцев). Во-вторых, с повторным использованием мази при очередном рецидиве результаты однозначно и всегда хуже из-за устойчивого привыкания организма к её действию.
Из описания изобретения М.В.Голюка "Способ лечения псориаза" (А.с. СССР № 917839): "Целью изобретения является сокращение числа рецидивов [псориаза]... В качестве биологически активных веществ перорально вводят поочерёдно настойку аралии в количестве 2-4 мл и настойку элеутерококка в том же количестве. Одновременно в качестве лечебной мази вначале наносят мазь №1, содержащую (вес. %): яичный белок свежий 5.0-6.0, мед пчелиный цветочный 3.0-3.2, крем детский 0.8-1.0, солидол медицинский – остальное (90-91). Затем после исчезновения бляшек наносят мазь №2 следующего состава (вес.%): яичный белок свежий 5.0-5.5, мед пчелиный цветочный 2.0-2.5, крем детский 1.5-2.0, порошок травы чистотел 1.0-l.3, солидол медицинский – остальное (89-90.5)...". Лечение не рекомендуется начинать в период обострения псориаза. В среднем продолжительность курса составляет 2-4 месяца с момента начала процедур.
Мазь Унгветол (В.Д. Макеев, 1976). Эта мазь отличается присутствием в её составе тринитротолуола (тротила) в качестве действующего вещества. Применяется при стационарных стадиях псориаза, содержит
8-09-2015, 22:22
