Безпосередньою причиною великої кровотечі буває який-небудь фактор, що погіршує перебіг виразкової хвороби, а саме: психічне переживання, надмірне фізичне напруження, зловживання спиртними напоями, куріння, гострі страви, переїдання та ін.
Джерелами кровотеч при виразках дванадцятипалої кишки є шлунково-дванадцятипала артерія, верхня і нижня артерії підшлункової залози і дванадцятипалої кишки; рідше – селезінкова, печінкова і пілорична артерії. Кровоточити можуть арозовані великі судини і їх відгалуження[48].
Перфоративна (проривна) виразка – швидко виникаюче з’єднання просвіту шлунка або дванадцятипалої кишки з вільною черевною порожниною. Є найтяжчим з ускладень виразкової хвороби. Близько 10-15 % виразок ускладнюється перфорацією[48].
Симптоми, перебіг . За 3-4 дні до перфорації у хворих відзначається різке загострення виразкової хвороби, при огляді – деяка напруга м’язів. Потім раптово (частіше при фізичній напрузі) з’являється різка "кинджальна" біль в епігастрії, що швидко поширюється по всьому животу. Біль різко підсилюється при рухах. На початковій стадії захворювання може бути однократна блювота рефлекторного характеру. Положення хворого – частіше з підігнутими до живота коліньми. Вираз обличчя страждальний, переляканий. Язик сухуватий, обкладений. Живіт різко напружений, буває твердий, як дошка, а черевна стінка стає надзвичайно чутлива до прощупування і постукування [10]. Печіночна тупість відсутня або згладжена. Наявна тахікардія. Іноді порефорація настає раптово. Безсимптомний перебіг може бути у 11% хворих.
Виділяють 3 стадії захворювання : рефлекторну (до 6 г), уявного благополуччя (6-12 г) і прогресування перитоніту (понад 12 г). У стадії уявного благополуччя інтенсивність болючого синдрому трохи зменшується, поліпшується стан хворого, живіт стає м’якшим й менш хворобливим, однак перитоніт прогресує, стан хворого поступово погіршується. У діагностиці допомагають: виразковий анамнез (80-90 %), "кинджальний" біль, "доскоподібний" живіт, тахікардія при нормальній температурі.
Пенетрація виразки – це проникання її за межі стінки шлунка або дванадцятипалої кишки в сусідні органи. Пенетрують найчастіше виразки задньої стінки шлунка і цибулини дванадцятипалої кишки в підшлункову залозу, печінково-дванадцятипалу зв’язку, рідше – в печінку, жовчний міхур; пенетрація виразки шлунка може закінчуватися переварюванням органу, наприклад, підшлункової залози.
До ускладнень запального характеру відносять периульцерозний гастрит , дуоденіт , перигастрит і перидуодені т, внаслідок чого утворюються спайки із сусідніми органами; нечасто виразка шлунку ускладнюється флегмоною .В дванадцятипалій кишці рубцевий стеноз і деформація виникають лише при виразці задньої стінки цибулини.
Малігнізація хронічної виразки шлунка зустрічається в 3-5% випадків; малігнізація виразки дванадцятипалої кишки виключно рідкісне явище. Серед комбінованих ускладнень найбільш часто виникають перфорація і кровотеча, кровотеча і пенетрація [45].
3.2 Симптоматичні виразки
Своєрідність клінічного протікання, особливості й різноманітність механізмів виникнення симптоматичних гастродуоденальних виразок і зв’язок їх не тільки з рядом патологічних станів організму, але й вживанням медикаментозних засобів примушують виокремити ці патології в особливу групу, яка відрізняється важкістю розпізнавання, високим відсотком ускладнень, що загрожують життю людини, деякими особливостями клінічного протікання.
Причини, які викликають появу симптоматиних виразок різноманітні. Але все ж ці захворювання можна об’єднати в чотири групи: стресові виразки; виразки, які виникають при деяких патологічних станах організму; ендокринні виразки; медикаментозні виразки.
Такі виразки спостерігаються при ендокринних захворюваннях (ендокринні виразки при паратиреозі, тиреотоксикозі, мсиндромі Елісона-Золінгера), при гострих та хронічних порушеннях кровообігу (дисциркуляторногіпоксичні виразки ), при екзо- і ендогенних інтоксикаціях (токсичні виразки ), алергії (алергічні виразки ), специфічному запаленні (туберкулярні, сифілітичні виразки ), після оперативного втручання на шлунку і кишках (післяопераційні пептичні виразки), як наслідок медикаментозного лікування (медикаментозні виразки , наприклад, при лікуванні кортикостероїдами, ацетилсаліциловою кислотою та ін.).
„Стресові” виразки гастродуоденальної зони виникають у відповідь на будь-яку неспецифічну „агресію”: обширні опіки, враження ЦНС, обширні оперативні втручання (особливо на серце та великі судини), травми, інфаркт міокарда. Механізм їх виникнення пов’язаний із нейрогуморальними порушеннями, які впливають на мікроциркуляцію слизової оболонки шлунку, вивільнення гістаміну, моторну функцію шлунку і ДПК. Діагностика досить важка, оскільки вони можуть протікати безсимптомно або симптоматика слабко виражена.
Супутні та вторинні виразки. Можуть виникати при ряді хронічних захворювань: легеневій, серцево-судинній патології, хворобах печінки, підшлункової залози, кишок, нирок, ревматоїдному артриті. Можуть розвиватися вторинні виразки. Гострі ерозивно-виразкові враження ДПК досить часто ускладнюються кровотечами [13]. Вторинні виразки ДПК (і шлунку) можуть бути пов’язані з хронічним панкреатитом.
Виділяють також старечі виразки , ускладнені нейрогуморальними явищами, іноді вони супутні гіпертонічній хворобі і виявляються у хворих атеросклерозом.
Ендокринні виразки по суті являються вторинними, виникають при синдромі Золлінгера-Еллісона і гіперпаратиреозі. Виділення їх в окрему групу обумовлено тим, що вирішальну роль в їх утворенні відіграє кислотно-пептичний фактор, а також наявна своєрідна клінічна картина. Можуть ускладнюватися кровотечею і перфорацією.
Медикаментозні виразки. Найбільше вивчений механізм пошкоджуючої дії таких ліків, як кортикостероїдів, ідіометацин, ацетилсаліцилова ксилота.Медикаментозна виразка може ускладнитися масивними кровотечами або перфорацією, нерідко з летальними наслідками. При гострих ерозіях і виразках, не ускладнених кровотечами діагностика представляє значні труднощі [12]. Також симптоматичними виразками є такі, що виникають під час хвороби Крона (рис. 2).
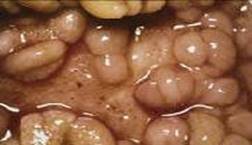
Рис. 2 - Запалена стінка кишки при хворобі Крона
Л ікування симптоматичних виразок подібне до такого ж, як і при виразковій хворобі. Проводять терапію основного захворювання. При "лікарських" виразках перестають застосовувати препарат, що викликав утворення виразки. В першу чергу від ліків виникають шлункові виразки.
Профілактика симптоматичних виразок шлунка полягає у своєчасному лікуванні захворювань, що часто ускладнюються симптоматичними виразками шлунка при тривалому лікуванні хворих препаратами, що володіють побічним "ульцерогенною" дією. Слід здійснювати систематичний клінічний і рентгенологічний контроль стану шлунка, кишки, дослідження випорожнень на сховану кров кожні 3-4 дні, профілактичне призначення дієти, антацидних і в’язких засобів. Прогноз при своєчасному виявленні й лікуванні відносно сприятливий.
3.3 Лікування виразок ТК
Від методів та протікання лікувального процесу можуть залежати наслідки виразкової хвороби та структурно-функціональні властивості тонкої кишки після одужання пацієнта. Організація лікувальної допомоги хворим на виразку передбачає наступні заходи: лікування в терапевтичному стаціонарі, поліклініці, лікувальне харчування, санаторно-курортне лікування, хірургічне лікування [10].
До цього часу підхід різних авторів до вибору методу лікування хворих, наприклад, на пептичну язву (ПЯ) гастроентероанастомоза та порожньої кишки неоднозначний. У літературі простежуються дві тенденції в тактиці ведення таких пацієнтів [33].
Одні автори вважають найкращим лікуванням консервативну терапію [11, 26], а інші [47, 55] – оперативне втручання.Найчастіше лікування проводять у стаціонарі на загальних принципах лікування виразкової хвороби.
Основним принципом є комплексність лікування. Не існує одного універсального способу лікування виразкової хвороби. Ефективність досягається доцільним поєднанням ряду факторів: спокою, дієти, тепла, медикаментів, фізіотерапії, санаторно-курортного лікування і лише при ускладненнях – хірургічним втручанням.
Лікування в період загострення проводять у стаціонарі. У перші 2-3 тижні режим постільний, потім палатний. Харчування малими порціями і часте (4-6 разів на добу), дієта повноцінна, збалансована (№ 1a, 1б, потім № 1). Призначають антацидні (альмагель, окис магнію, карбонат кальцію та ін.), обволікаючі, в’язкі (нітрат вісмуту основного, 0,06 % розчин нітрату срібла), а також холінолітичні (атропіну сульфат та ін.), спазмолітичні (папаверину гідрохлорид, но-шпа й ін.) лікарські засоби або гангліоблокатори. Для зняття емоційної напруги використають препарати брому й інші седативні лікарські засоби, транквілізатори.
Призначають вітаміни (U, А, групи В), метандростенолон (0,01 г), ретаболил (0,025-0,05 м в/м 1 раз у тиждень), метилурацил (0,5-1 г), пентоксил (0,25 г), біогенні стимулятори (Фибс, екстракт алоє та ін.), що діють на метаболичні та сепаративні процеси. Широко використають фізіотерапію (діатермія, Увч-терапия, грязелікування, парафінові й озокеритові аплікації). Санаторно-курортне лікування рекомендується проводити лише в стадії стійкої ремісії.
Профілактика: дотримання гігієнічних норм праці, побуту й харчування, утримання від паління й уживання алкоголю. Хворі повинні перебувати під диспансерним спостереженням з активним проведенням курсів протирецидивного лікування (навесні, восени). Профілактичне лікування навіть без виражених загострень хвороби повинне проводитися протягом 3-5 років.
Лікування проривних виразок оперативне. Перед операцією – премедикація антибіотиками. При розлитому гнійному перитоніті в соматически обтяжених хворих при перфорації гострої виразки показане ушивання перфоративного отвору. В інших випадках при перфорації дуоденальної виразки застосовують ваготомію (різні варіанти) із дренувальними операціями.
Лікування при профузних гастродуоденальних кровотечах. Якщо тепер при перфораціях виразки шлунка і дванадцятипалої кишки чітко встановлена і прийнята всіма єдина тактика – оперативне лікування, то відносно лікування хворих з сильними гастродуоденальними кровотечами в поглядах хірургів існують розбіжності.
У діагностиці дуоденальних виразок використовують ендоскопічне лікування, зокрема, перспективну ендоскопічну лазаротерапію , яка, за даними деяких авторів, дає непогані результати [35;19].
Таким чином, виразкова хвороба – складне, не повністю досліджене захворювання; лікування хворих повинно бути комплексним, індивідуальним, спрямованим на різні ланцюги патогенезу, ліквідацію загострення і профілактику рецидивів [22].
Розділ 4. СТРУКТУРНО-ФУНКЦІОНАЛЬНІ ОСОБЛИВОСТІ ТОНКОЇ КИШКИ ПІСЛЯ ПЕРЕНЕСЕННЯ ВИРАЗКОВОЇ ХВОРОБИ
У літературі знаходимо багато інформації про виразкову хворобу: статистику про її поширення, причини виникнення, патогенез, клініку, лікування, профілактику. А ось про наслідкові впливи на структуру і функції тонкої кишки у людей, які перенесли захворювання, описані хіба що в поодиноких і здебільшого в нових монографіях і в наукових статтях останніх років, що говорить про новизну таких досліджень. А оскільки виразкова хвороба в людей зустрічається нерідко (особливо в останні десятиріччя) та й існує тенденція до зростання ускладнень дуоденальних виразок [9],то це ще й досить актуальна проблема. На сьогодні ще недостатньо висвітлені питання, які саме морфологічні зміни відбуваються в слизовій оболонці і чим зумовлені патологічні зміни тонкої кишки внаслідок дуоденальної виразкової кровотечі [52, 53].
Отож, спробуємо проаналізувати літературні дані зі структурно-функціональних змін ТК після перенесення людським організмом ВХ.
Як вже йшлося вище, ускладненням виразки можуть бути кровотечі. В.Ф. Саєнко, О.І. Іващук, І.В Гомоляко та ін. досліджували патологічні зміни тонкої кишки пов’язані з дуоденальною виразковою кровотечею в похилих віком людей. Виявили цілий ряд вікових і посмертних змін дванадцятипалої кишки. Серед них атрофічні та дистрофічні процеси, які виявлялися у зменшенні кількості та розмірів війок, посиленні їх поліморфізму, ділянки кишки мали ознаки гіперплазії і гіперплазії з атрофією, ділянки з десквамованим та згладженим епітелієм, помірно виражені ішемічні зміни слизової оболонки, поліморфні судинні утворення артеріального, венозного та лімфатичного походження вздовж стінки кишки та ін. [42]. Але ці всі зміни спостерігалися на матеріалі, взятому з людей, які померли від наслідків захворювання на дуоденальні кровотечі.
Розглянемо, які зміни в ТК виникають під час протікання та загоювання виразкової хвороби цього відділу кишки і які наслідки залишаються після перенесення захворювання. Зразу зауважимо, що в людей, які перенесли ВХ завжди залишається можливість повторного захворювання (за умов порушення нормального режиму харчування або інших причин), тому це також враховуватимемо при аналізі поствиразкових структурно-функціональних змін ТК. Як вже згадувалось в попередніх розділах, наслідки виразкової хвороби в людей, які її перенесли, можуть залежати від цілого ряду факторів: від віку, статі, хронічного чи гострого перебігу виразкової хвороби, процесу лікування, особливостей організму конкретної людини та ін.
Процес формування гострої виразки найчастіше закінчується анатомічним лікуванням, що супроводжується маловираженою тенденцією до розвитку сполучної тканини. Оптимальним результатом репаративної регенерації є реституція. Таке можливе при запальних, ерозивних ушкодженнях, але не може відбуватися при виразковому дефекті. Повнота регенерації визначається якістю загоєння , тобтоступенем відновлення архітектоніки слизової оболонки дванадцятипалої кишки (СОДК). Відновлення тканин тісно пов’язане з явищами апоптозу[4].
Хронічна виразка відрізняється від гострої більшим розвитком фіброзної тканини й більше вираженою клітинною інфільтрацією в основі й по краях виразки, а також поступовим прогресуючим ущільненням її країв і дна. Загострення виразкової хвороби навіть в умовах успішного результату веде до посилення рубцевих змін і збільшує порушення трофіки тканин, у тому числі й знову утвореної рубцевої, котра при черговому загостренні легко руйнується. Якість загоєння багато в чому залежить від типу колагена, що синтезується в місці ушкодження. При загоюванні виразки ДПК (на відміну від виразок шлунку) виникає рубець, що як правило, викликає її більшу деформацію.
При підвищеній активності фібробластів продукується інтерстиціальний колаген 1-го типу, формується рубець (про що згадувалося вище), який виходить за межі виразки.
Це визначає низьку якість загоєння. Більш сприятлива морфологічна картина загоєння тримається, якщо в області виразки визначається коллаген 3-го типу. Тобтопоняття „ якість загоєння ” визначає не тільки повноту регенерації, але й прогноз захворювання [4, 57].
Наслідки виразки виразкової хвороби ДПК виражаються у вигляді різних її деформацій, які проявляються частіше всього в зменшенні об’єму цибулини внаслідок впливу рубцевих процесів, що надають цибулині найрізноманітнішої форми. Так, наприклад, можна зустріти цибулину у формі „трьохлистника”, який утворюється в результаті різного ступеня стягування рубцями стінок. Найбільш часто зустрічається деформація однієї зі стінок цибулини або ж деформація проявляється у вигляді стійкого втягування через рубцеву ретракцію, що має форму перехвату і створює картину стійких „пісочних годинників”. При більш виражених процесах рубцювання, що мають поздовжній напрямок, спостерігається вкорочення цибулини і всієї поверхневої частини дванадцятипалої кишки, яке супроводжується зсувом усього цього відділу. При цьому може бути зміщений і жовчний міхур, який внаслідок запальних змін, що переходять із цибулини, втягується в спайковий рубцевий процес. Рубцеві зміни, що мають циркулярний напрямок, призводять до утворення нерівних обрисів цибулини.
Між циркулярними рубцями може залишатися стінка кишки, не оточена ними. У таких випадках виникає розтягання здорових ділянок, внаслідок чого виходять дивертикулоподібні випини, які звичайно розташовуються на латеральному контурі цибулини. Вони здатні скорочуватися і це істотно відрізняє їх від інших [8].
Значний вплив спричинюють рубцеві процеси й на форму пілоричного сфінктера. Останній часто вигинається, зміщується й коротшає. На відміну від таких же змін при виразці пілоричного сфінктера, тут є ексцентричне положення пілоричного сфінктера стосовно цибулини, у той час як та ексцентричність іде в напрямку антерального відділу шлунку [8].
У цибулині дванадцятипалої кишки, як і в шлунку, іноді вдається побачити конвергенцію складок слизової оболонки як ознаку рубцювання виразки. Однак в різко деформованій цибулині при неодноразових загостреннях процесу цей симптом виявити надзвичайно важко. Ознакою загоювання служить зменшення розмірів „ніші” виразки і її зникнення [13].
Наявність наслідків (як ми вже згадували вище) залежить від того, яким було лікування виразкової хвороби. Якщо, наприклад, проводилось оперативне втручання: резекція шлунку або оперативне видалення виразки з ТК, то наслідки в будові і функціях цього відділу ШКТ будуть дещо інші, ніж при терапевтичному лікування гострих чи хронічних станів виразкової хвороби.
У першу чергу після оперативного втручання досить частими є різні негативні ускладнення. За даними В. С. Савельєва із співавторами [41] часткапісляопераційнихускладнень (після прооперування кровоточивої виразки при ВХ ) становить 13,8 %. Ускладнення були ухворих із тяжкою супровідною патологією з бокулегеневої, серцево-судинної систем; печінки, атакож у разі звернення по допомогу у пізні терміни. Летальність хворих, прооперованих на висотікровотечі, становила 16,6 %, а по відношенню довсіх прооперованих хворих – 2,4 %. За данимиВ.С.Савельєва із співавторами, летальністьстановить від 5 до 30%.
Пілородуоденальні стенози з декомпенсацієюспостерігали у 151 хворого (41,4 %), пенетрацію – у 108 хворих (29,6 %). Названі хворі оперовані після обстеження та підготовки у плановому порядку. У післяопераційному періоді можуть мати місце і такі ускладнення: а) травма холедоха та вірсунгової протоки; б) кишково-спайкова непрохідність; в) рецидив кровотечі та ін. Всього ускладненняспостерігали у 14 хворих (25,9 %) [32].
І.Н. Пахтер проводила дослідження стану хворих на ранніх етапах після резекції шлунку і ДПК та після їх реабілітації з використанням моршинських лікувальних вод (на курорті Моршин) [44].
До реабілітації виявлялися наступні структурно-функціональні властивості.
Ендоскопією слизової оболонки (СО) проксимального відділу тонкої кишки встановлена абсолютна перевага поверхневих уражень, які становили 59,8 % від загальної кількості обстежених, а в цілому макроскопічно виявлені відхилення від норми були у 64,3 % обстежених. Значно більше інформації здобуто гістоморфологічним дослідженням біоптатів, при якому нормальний стан СО виявлено лише у 5,7% оперованих. У 81,6% виявлено хронічне запалення без атрофії, з них у 62,1% з поверхневим і у 19,5%–з дифузним запаленням.
Електронномікроскопічним дослідженням основних клітинних та неклітинних елементів СО тонкої кишки встановлено, що значна кількість кишкових ворсинок дезорганізована. Також мали місце деякі функціональні пострезекційні синдроми, які будуть описані нижче.
Рання реабілітація хворих після РШ з приводу ВХ ГДЗ позитивно впливає на ПГБС, тим самим зменшуючи тяжкість ПГРХ.
На післяреабілітаційному етапі у 72,3% оперованих тонка і товста кишки були без уражень, а в 27,7% – тонка та/або товста кишки втягнені в патологічний процес. При ендоскопічній оцінці СО проксимального відділу тонкої кишки у 112 оперованих встановлена абсолютна перевага ураження поверхневих форм, яка зменшилася на 28,5% і становила 31,3%. Відхилення від норми в загальній сумі зменшилось на 29,5% і становило 34,8% обстежених. Без ураження оперованих збільшилося на 29,5% і було в 65,2% обстежених.Гістоморфологічним дослідженням біоптатів встановлено збільшення нормального стануСО на 18,4%, який був виявлений у 24,1%.
Отже, рання реабілітація хворих після РШ зменшує частоту та тяжкість уражень СО кишки, впливаючи на зменшення наявності та вираженості ПГРХ.
На післяреабілітаційному етапі повторно вивчено зміни ультраструктури СО тонкої кишки. Встановлено, що кишкові ворсинки СО тонкої кишки покриті келихоподібними клітинами та стовпчатими епітеліоцитами призматичної форми з добре розвиненою облямівкою, що свідчить про нормалізацію ультраструктури
8-09-2015, 19:43
