МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ'Я УКРАЇНИ
Лубенське медичне училище
Реферат
З педіатрії
На тему: Хронічні гепатити. Пієлонефрит
Виконала: студентка групи Ф-31
Репнікова Алла
Лубни 2009
1. Хронічні гепатити
1.1 Класифікація хронічних гепатитів (Лос-Анджелес, 1994)
1. Аутоімунний гепатит.
2. Хронічний гепатит В.
3. Хронічний гепатит D.
4. Хронічний гепатит С.
5. Хронічний гепатит (який не характеризується іншим чином).
6. Хронічний гепатит (не класифікується як вірусний або аутоімунний).
7. Хронічний лікарський гепатит.
Хронічний гепатит G до класифікації не внесено, оскільки вірус Іуло виявлено в 1995 р. після затвердження даної класифікації.
Дана класифікація використовується терапевтами і може бути застосована в педіатрії.
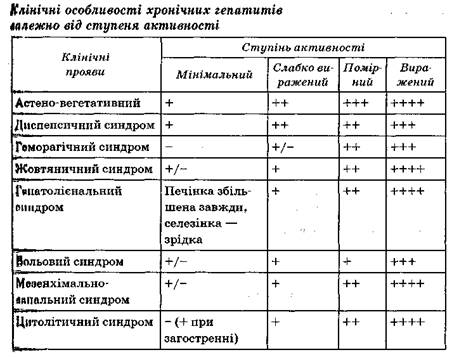

1.2 Серологічна діагностика хронічних вірусних гепатитів
Для верифікації вірусної природи гепатитів використовують тест системи, які засновані на методиці імуноферментного аналізу (ІФА), а також полімеразної ланцюгової реакції (ПЛР).
Діагностика хронічного гепатиту В базується на виявленні в сиро ватці крові основного маркера — HBsAg (поверхневого антигену), Наявність HBeAg (антигену інфекційності) свідчить про активність вірусної реплікації. Зникнення HBeAg і поява антитіл до нього (анти НВе) реєструє припинення реплікації віріонів вірусного гепатиту В І трактується як стан часткової сероконверсії. За відсутності НВеАк І наявності НВс хронічний вірусний гепатит може прогресувати. У цій ситуації за допомогою ПЛР у сироватці крові (і в печінці) виявляєть ся ДНК вірусного гепатиту В, що свідчить про реплікативну фазу віруо ного гепатиту В.
Хронічний гепатит С діагностується на підставі виявлення в сиро ватці крові антитіл до вірусного гепатиту С. Наявність інфекції підтверджує виявлення РНК вірусного гепатиту С у сироватці кроні методом ПЛР.
Хронічний гепатит D обумовлений дією вірусу гепатиту D за участі вірусу вірусного гепатиту В як необхідного помічника для реплікації вірусу вірусного гепатиту D. Тому наявність хронічного гепатиту І) документується в разі виявлення в сироватці крові HBsAg та антитіл до збудника вірусного гепатиту D — антидельта і може доповнювати1 ся виявленням геному РНК вірусного гепатиту D методом ПЛР.
Діагностична програма для виявлення хронічного гепатиту (А.А. Баранов, 1998)
Мінімальна:
збирання анамнезу;
біохімічне дослідження крові (визначення рівня білірубіну ті його фракцій, трансаміназ; виявлення маркерів вірусних гепатитів, маркерів функцій печінки);
аналіз крові загальний;
![]()
![]() аналіз сечі загальний;
аналіз сечі загальний;
аналіз сечі на визначення вмісту жовчних пігментів;
ультразвукове дослідження печінки. Максимальна:
коагулографія;
гепатосцинтиграфія;
ендоскопія стравоходу, шлунка;
термографія;
комп'ютерна томографія;
пункційна біопсія печінки.
1.3 Спрямованість терапевтичних дій при хронічному гепатиті
Стратегія лікування хворих на хронічний гепатит належить до складних і невирішених питань сучасної гепатології. Відповідно до сучасних досягнень найважливішим принципом у виборі диференційованої терапії Цронічного гепатиту є врахування етіології захворювання.
Терапія хворих на хронічний гепатит об'єднує такі напрямки:
Дієта (стіл № 5).
Пригнічення реплікації вірусу гепатиту в разі встановлення ІІрусної етіології захворювання.
8. Корекція імунного реагування організму за наявності аутоімун-ЦОГО процесу.
4. Відновлення порушеного метаболізму в гепатоцитах, усунення Полестазу.
б. Симптоматична терапія.


2. Пієлонефрит
2.1 Термінологія мікробно-запальних захворювань нирок і сечових шляхів
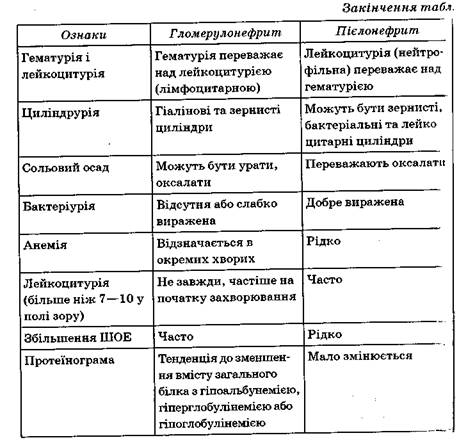
Неспецифічний мікробно-запальний процес у дітей може бути обмежений верхніми або нижніми сечовими шляхами, а також може уражати органи сечової системи на всьому протязі. Залежно від цього діагностують пієлонефрит, цистит або поєднання пієлонефриту з циотитом.
Пієлонефрит — неспецифічний мікробно-запальний процес чашеч-ко-мискової системи та тубуло-інтерстиціальної тканини нирок.
Необструктивний (первинний) пієлонефрит — це мікробно-запаль ний процес у чашечко-мисковій системі та інтерстиціальній тканий І нирок, коли сучасні методи дослідження не виявляють видимої об струкції сечових шляхів, що порушує уродинаміку.
Обструктивний (вторинний) пієлонефрит — це захворювання, яки виникає на фоні органічної або функціональної обструктивної уропатії вродженого чи набутого характеру. Розвиток пієлонефриту може бути пов'язаний з анатомічними аномаліями будови нирок і сечових шляхів, різними видами ниркових дисплазій, дисметаболічними по рушеннями.
За характером перебігу пієлонефрит у дітей поділяється на гострий та хронічний. Хронічний пієлонефрит може бути рецидивуючим і лв тентним, для якого характерна наявність лише помірного сечового синдрому.
При гострому пієлонефриті запальний процес зазнає зворотногн розвитку упродовж 3—6 міс з моменту захворювання. При хронічне му тривалість запалення становить більше ніж 6 міс (або за наявності в цей період не менше ніж 2 загострень).
Виділяють активну стадію хвороби, період часткової клініко-лабораторної ремісії (зворотного розвитку клінічних проявів) і почині клініко-лабораторної ремісії.
При гострому і хронічному пієлонефриті функція нирок може бути збережена або порушена, а при хронічному виділяють ще стадію ХЦі нічної ниркової недостатності.
Цистит — запалення слизової оболонки сечового міхура. За перебігом цистити поділяють на гострі та хронічні. Залежно ІІ| умов виникнення цистит може бути первинним або вторинним,
У дитячому віці головною причиною циститу є порушення резернрр ної та евакуаторної функцій сечового міхура, зумовлені гіперрефлесом або гіпорефлексією м'яза, який виштовхує сечу.
Гіперрефлекторний сечовий міхур (тобто з підвищеною скорочуваністю) характеризується зменшенням порога чутливості до 40—60 їм і швидким виснаженням адаптації; сечовипускання настає при Міян му об'ємі сечі (50—100 мл), що клінічно проявляється частими тчи випусканнями малими порціями сечі, її нетриманням.
Головними ознаками гіпорефлекторного сечового міхура є різке збільшення порога чутливості до 180—280 мл і зростання ефективної ємкості (380—480 мл).
Встановлення виду дисфункції сечового міхура при циститі має важливе практичне значення для визначення комплексного лікування, яке повинно бути направлене на нормалізацію скоротливої здатності сечового міхура і ліквідацію вторинного запалення.

2.2 Основні принципи лікування пієлонефриту в дітей
Ліжковий режим протягом усього періоду лихоманки (5—7 днів), f Подальшому — напівліжковий (2—3 тиж).
Дієта переважно молочно-рослинна з виключенням подразнюючих продуктів та екстрактивних страв (стіл № 5 — печінковий). За наявності ознак ниркової недостатності в харчуванні обмежують кільсть білка до 2 г на 1 кг маси тіла і солі до 3 г на добу. З початку лікування показано введення великої кількості рідини — у 1,5 разу ІІЙкше від вікових потреб. Додаткову рідину в дозі ЗО—50 мл на 1 кг Цій тіла на добу хворий отримує за рахунок соків, компотів, морсів, мінеральних лужних вод. Показані свіжі овочі та фрукти, які мають Діуретичну властивість (кавуни, дині, кабачки, виноград, черешня та інш.).
Дезінтоксикаційна, метаболічна терапія показана в період максимальної активності мікробно-запального процесу в нирках, виражених симптомів інтоксикації. Для внутрішньовенного введення використовують 5—10 % розчин глюкози. Гемодез, неогемодез у нейрологічних хворих не використовують. Використовують препарати, що активують обмін і стабілізують мембрани — рибоксин, фосфаден, if Фі Можливе сумісне призначення дезінтоксикаційної терапії і сечогінних препаратів (фуросемід, лазикс у дозі 1—2мгна 1 кг маси тіла 4 мг на 1 кг маси тіла) за відсутності обструкції.
4. Антибактеріальні препарати призначають після посіву сечі з урн хуванням чутливості до них виділеної мікрофлори. При відсутності цих даних застосовують антибіотики широкого спектра в поєднанні з уро антисептиками (препаратами нітрофуранового ряду — фурагін, фура маг, фурадонін у дозі 5—8 мг на 1 кг маси тіла на добу або ко-тримокса зол). Перевагу віддають бактерицидним препаратам (чи бактерицидній концентрації): цефалоспоринам II—III генерації, пеніцилінам III— IV генерації, фторхінолонам у підлітків. Після відміни антибіотикіп (частіше через 2—4 тиж від початку лікування) призначають препарп ти налідиксової кислоти (неграм, невіграмон — 50—60 мг на 1 кг маси тіла на добу), оксолінової кислоти (грамурин — 20—ЗО мг на 1 кг маси тіла на добу), 5-НОК(удозі8—10 мгнаї кг маси тіла на добу). Можли ве використання сульфаніламідних препаратів, паліну (препарат піпо мідинової кислоти). Антибактеріальне лікування з урахуванням виді леної мікрофлори та її чутливості до препаратів проводять протягом 6 8 тиж. У подальшому призначають переривчастий курс лікування уросептиками, травами протягом 3 міс (20, 15, 10 днів місяця — уро-септики; 10,15, 20 наступних днів місяця — трави). Поряд з антибак теріальною терапією хворим призначають полівітаміни, препарати, які коригують порушення мікроциркуляції і кровообігу в нирках (трентал, цинаризин), засоби, які поліпшують імунобіологічну реактивність ди тини (метилурацил, пентоксил, продигіозан, левамізол, елеутерокок, заманиха, ехінацея). За наявності ознак склерозування паренхіми ни рок призначають делагіл протягом 6 міс.
Після ліквідації ознак активності запального процесу в нирках рекомендується використання фітотерапії.
При виявленні у хворого на пієлонефрит обструктивних порушень н боку сечової системи рекомендується консультація дитячого уролога, н за необхідності — оперативне лікування.
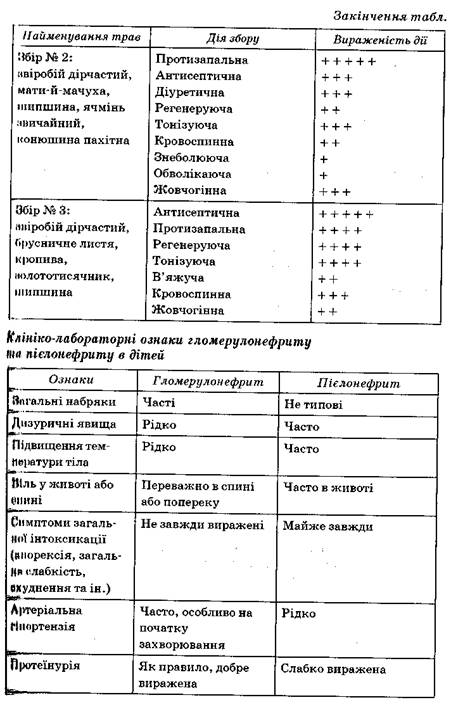
Лікарські рослини, які використовують при лікуванні пієлонефриту в дітей
Лікарські рослини, які використовуються при лікуванні пієлонеф риту, змішують у рівних кількостях. Заливають 1 столову ложку збо dv 0.5 л окропу і настоюють півгодини; пити по 100—150 мл на добу.

3. Гломерулонефрит
3.1 Сучасні уявлення про патогенез гломерулонефриту
Гломерулонефрит — це гетерогенна група захворювань нирок з рівною клініко-морфологічною картиною, перебігом та наслідками. Це імунне запалення нирок з ініціальним і переважним ураженням Клубочкового апарату, що проявляється ренальними та екстрареналь-Мими симптомами.
Останніми роками результати чисельних клініко-експерименталь-Них досліджень сприяли перегляду уявлень про патогенез і принципи Патогенетичної терапії гломерулонефриту. Попередня теорія про вирішальну роль ішемії ниркових клубочків у генезі гломерулонефриту відхилена; загальновизнаними стали два основні імунні механізми його розвитку:
а) імунокомплексний (імунні комплекси — циркулюючі та in situ); , б) антиГБМ — антитільний (ГБМ — гломерулярна базальна мембрана).
Механізми, що беруть участь у формуванні гломерулонефриту:
Переключення «відповідальності» з супресорів на недифереп ційовані лімфоцити.
Клітинні компоненти запалення (лімфоцити, а також моноци ти, поліморфонуклеари тощо) під впливом хемотаксичних факторі її концентруються в клубочку, безпосередньо пошкоджують стінку кп пілярів, що супроводжується відшаруванням ендотелію.
Мезангіум може синтезувати білки, що регулюють процеси кн таболізму в матриксі, а також впливають на структуру гломеруляп ної базальної мембрани.
Фібронектин (високомолекулярний глікопротеїд, присутній у рідинах організму та в екстрацелюлярному матриксі).
Взаємодія різних імунних медіаторів змінює синтез ейкозаноїдін ендотелієм, мезангіальними клітинами клубочка, резидентними мак рофагами. Ейкозаноїдам властива ауторегуляторна дія на мезангіальн і клітини, вони можуть спричинювати внутрішньоклубочкову вазопк тивну дію, клубочкову гіпертензію, прозапальну реакцію.
Ендотеліальні клітини в нормальному стані забезпечують еуно агулянтний стан.
Мононуклеарні лейкоцити беруть участь в інфільтрації клубоч кіи нирок, сприяють продукції інтерлейкіну-1, що посилює проліферацію мезангіальних клітин. Інтерлейкін-1, фактор некрозу пухлин, лімфо токсин являють прокоагулянтну дію, стимулюють клітинний ріст.
Стимуляція макрофагів інтерлейкінами призводить до мезаигі альної проліферації.
У патогенезі гломерулонефриту розлад у системі гемостазу (вн тивація процесів згортання аж до синдрому дисемінованого внутріш ньосудинного згортання крові) є зв'язуючою ланкою між порушеніїіш імунітету і запаленням.
Найбільш обґрунтована інтерпретація гломерулонефриту як т хворювання, що характеризується переважно двобічним імунооїш середкованим запаленням нирок і першочерговим ураженням кду> бочків, обумовленим дисбалансом регуляторних механізмів імущі компетентних клітин і клітин, що зумовлюють генетичну схильній?і до розвитку захворювання (з HLA-антигенами В8, В12, ВЗб, DWJ пов'язують підвищені можливості утворення імунних комплексів ви тиген—антитіло, недостатню функціональну активність макрофиНії а також певну чутливість до нефритогенних штамів стрептококй)і
Розрізняють первинні (власне первинні захворювання клубочміі нирок) та вторинні (при деяких системних захворюваннях) гломелонефрити.
Первинний гломерулонефрит у клініці проявляється нефритичним, оечовим, чистим або змішаним нефротичним синдромами, а морфологічно — нижченаведеними змінами:
мінімальними;
мембранозними;
фокально-сегментарним гломерулосклерозом;
мезангіопроліферативними;
екстракапілярними з півмісяцями;
фібропластичними.

3.2 Лікування хворих на гломерулонефрит
І, Базисна терапія.
1 Режим — ліжковий (2—3 тиж; до 5—6-го тижня хворого посту-Цвів переводять на палатний режим, за умови типового перебігу запарювання).
Дієта — обмеження солі та білків тваринного походження (раціон без солі та м'яса). У разі зникнення набряків, нормалізації артеріального тиску, покращення функції нирок дієта розширюється.
Антибіотики — від 2—3 тиж (змінюючи їх кожні 7—10 днів) до 6-—8 тиж. Термін призначення антибіотиків визначається індивідуально.
Антигістамінні препарати — супрастин, діазолін, фенкарол (протягом 2—3 тиж з урахуванням стану дитини).
Вітаміни — групи В, С, Р, А, Е (протягом 2—3 тиж).
II.Симптоматична терапія.
При набряках, олігурії — лазикс, фуросемід, гіпотіазид, урегіт та ін.
При артеріальній гіпертензії — резерпін, раунатин, каптоприл, дибазол та ін.
При гематурії — таблетки чорноплідної горобини, відвар кропи ви тощо.
При азотемії — леспенефрил, хофітол, сорбенти.
3.3 Патогенетична терапія та показання до її призначення
Глюкокортикоїди (преднізолон, урбазон, полькортолон тощо) -при нефротичному синдромі; нефротичний синдром з гематурією тя артеріальною гіпертензією гострого гломерулонефриту; гострому гло мерулонефриті із синдромом гострої ниркової недостатності.
Цитостатики (лейкеран, хлорбутин, циклофосфан тощо) — при up фротичній гормонозалежній формі; частково гормонорезистентній формі гломерулонефриту; змішаній формі хронічного гломерулоноф риту; швидко прогресуючому перебігу захворювання.
Протизапальні препарати (індометацин, бруфен, вольтарен) при гострому гломерулонефриті з ізольованим сечовим синдромом •
Хінолінові препарати (делагіл, плаквеніл) — при гематуричиїй формі захворювання.
Антикоагулянти, антиагреганти (гепарин, курантил) — за наив ності симптомів гіперкоагуляції і порушень мікроциркуляції в комі! лексі з іншими засобами патогенетичної терапії.
3.4 Особливості гломерулонефриту в дітей
У дітей часто спостерігаються форми гломерулонефриту з ЩШ чіткою клінічною картиною (оліго- та моносимптомні, зі слабко ви раженим сечовим синдромом).
Частіше ніж у дорослих спостерігається абдомінальний синдромі але рідше — підвищення артеріального тиску (лише у третини хягГ рих дітей буває транзиторна артеріальна гіпертензія).
Вираженість екстраренальних симптомів гострого гломерудп нефриту, характерних для нефритичного синдрому, у подальшому визначає циклічний перебіг захворювання.
У початковий період гломерулонефриту часто спостерігастьиі лейкоцитурія переважно лімфоцитарного типу.
Початок хвороби частіше поєднується з гострою нирковою недостатністю.
При лікуванні гломерулонефриту (нефротичної форми) у дітей гормональними препаратами частіше спостерігаються добрі наслідки.
При нефротичному синдромі в дітей 5—6-річного віку переважають мінімальні зміни в клубочках.
Частіше ніж у дорослих спостерігається поєднання гломерулонефриту з пієлонефритом.
Морфологічна діагностика імунокомплексних гломерулопатій у дітей досить складна, оскільки в цьому віці часто виявляються спадкові та вроджені захворювання нирок та їх поєднання.
Використана література
1. Педіатрія: Навч. посібник / О.В. Тяжка, О.П. Вінницька, Т.І. Лутай та ін.; За ред. проф. О.В. Тяжкої. — К.: Медицина, 2005. — 552 с.
8-09-2015, 23:18
