МІНІСТЕРСТВО ОХОРОНИ ЗДОРОВ'Я УКРАЇНИ
ЛУБЕНСЬКЕ МЕДИЧНЕ УЧИЛИЩЕ
РЕФЕРАТ
З ПЕДІАТРІЇ
НА ТЕМУ: Захворювання жовчовивідної системи. Ревматизм
Виконала: студентка групи Ф-31
Репнікова Алла
Лубни 2009
Захворювання жовчовивідної системи
Діагностика холецистохолангіту
Діагностика холецистохолангіту заснована на таких даних:
1)даних анамнезу: наявність хворих на холецистохолангіт у сім'ї, уточнення перенесених хвороб, які можна було б вважати початковими проявами холецистохолангіту - гострі гастрити без істотних харчових порушень, несправжні напади апендициту, «пупкові» кольки та інші;
2) з'ясування етіологічних факторів: порушення режиму та якості харчування, тривалі негативні емоції, психогенна травма, часті застуди І захворювання, перенесені кишкові інфекції, епідемічний гепатит;
3) інших проявах клінічної картини захворювання: характерні скарги і больові точки під час пальпації живота; збільшення печінки й ознаки хронічної інтоксикації.
Діагноз хронічного холецистохолангіту підтверджують результати лабораторних досліджень. Однак тільки в період загострення може відзначатися помірний нейтрофільний лейкоцитоз з незначним збільшенням паличкоядерних нейтрофілів, а також ШОЕ.
Функціональні зміни печінки при хронічному холецистохолангіт трапляються не часто. Вони можуть бути в період загострення і про являтися у вигляді порушення антитоксичної, білоксинтетичної, про тромбінутворюючої функцій печінки, пігментного, вуглеводного та жирового обміну. У дітей, що хворіють на холецистохолангіт, зменшується печінковий кровообіг, а це одна з головних причин порушення функції печінки, недостатність якої при різних захворювання може проявлятися 4 синдромами:
—синдромом цитолізу, що означає пошкодження гепатоцитів до повного некрозу (підвищення рівня АСаТ, АЛаТ, 6-фруктозо монофосфат-альдолази, ізоферментів ЛДГ , підвищення рівня сироїдкого заліза);
—синдромом мезенхімального запалення (підвищення вмісту т ликомолекулярних глобулінів, імуноглобулінів, позитивна тимолова проба, збільшення ШОЕ);
—синдромом холестазу (підвищення активності лужної фосфін, лейцинамінопептидази, вмісту холестерину, зв'язаного білірубіну, жовчних кислот);
- синдромом гепатоцелюлярної недостатності (зниження рівня сироваткових альбумінів, холестерину, особливо зв'язаного з ефіром, бутирохолінестерази, протромбіну, проконвертину й АТФ).
Велике значення в діагностиці захворювань жовчовивідних шляхів має дуоденальне зондування з подальшим мікроскопічним, біохімічним і бактеріологічним дослідженням дуоденального вмісту.
При мікроскопічному дослідженні дуоденального вмісту діагностичне значення має виявлення в жовчі порцій В і С великих круглих Клітин, схожих на лейкоцити, - лейкоцитоїдів, кристалічних утворень, у тому числі кристалів холестерину, грудочок жовчних кислот і солей кальцію білірубінату, жирних кислот. Кількість лейкоцитів у жовчі здорової дитини не повинна перевищувати 10 у полі зору. Добре було б провести фазово-контрастну мікроскопію жовчі, яка дозволяє кваліфіковано оцінити вигляд епітелію в дуоденальному вмісті, визначити його належність і стан слизової оболонки відповідних відділів жовчовивідних шляхів (десквамація епітелію, дистрофія).
Інформативним є біохімічне дослідження порцій дуоденального вмісту з визначенням у них вмісту холестерину, жовчних кислот, білірубіну, ліпідного комплексу, вміст яких знижується при холецистоходвигуні. У нормі вміст жовчних кислот (за Рейнхольдом-Вільсоном) у Порції В-15,1-30,2 ммоль/л, у порції С - 5,52-7,36 ммоль/л. Вміст Холестерину (за методом Енгельгарда і Смирнової) у порції В - 1,34 ммоль/л, у порції С - 0,61 ммоль/л. Вміст білірубіну в порції В - 441,6 ммоль/л, у порції С - 338,6 ммоль/л. При цьому відзначається Підвищення концентрації білка, диспротеїнхолія, збільшення концентрації IgG, секреторного IgA, С-реактивного білка, лужної фосфатази, зношення кількості лізоциму.
Діагностична цінність бактеріологічного дослідження обмежена. І дуоденального вмісту частіше висівають кокову флору (стафілококи, ентерококи), кишкову паличку, протей (висівати необхідно всі три Порції жовчі - А, В і С).
Повну інформацію про стан жовчовивідної системи одержують за методом внутрішньовенної холеграфії, який, крім розмірів, форми Міхура, наявності конкрементів, ознак перихолециститу, дозволяє Отримати зображення жовчних протоків, оцінити рухову функцію і визначити ступінь порушення концентраційної здатності жовчного міхура, що може відображати глибину морфофункціональних змін усього слизовій оболонці.
Під час ультразвукового дослідження при холециститі на ехограмі відзначається:
- дифузне стовщення стінок жовчного міхура більше ніж на 3 мм ЙОГО деформація;
—ущільнення і (або) нерівність стінок органа;
—зменшення об'єму порожнини органа (зморщений жовчний міхур);
—негомогенна порожнина жовчного міхура.
—У разі порушення відтоку з міхура і застою жовчі в ньому видно виражений рівень рідини, що є скупченням точкових або дрібних лінійних ехосигналів, які відбиваються від кришталиків жовчних солей.
—Тепловізорне дослідження виявляє ознаки порушеного теплообміну в ураженому органі. Динамічна білісцинтиграфія вказує на зниження поглинальної й видільної функцій і зміну моторної функції жовчного міхура.
—Диференціюють хронічний холецистохоланит найчастіше з дискінезіями жовчовивідних шляхів, жовчнокам'яною хворобою, захворюваннями гастродуоденальної зони, підшлункової залози.
Приклади діагнозу;
—Дискінезія жовчовивідних шляхів за гіпертонічним типом, спазм сфінктера Одді, синдром холестазу;
—Хронічний холецистит, рецидивуючий перебіг, період загострення;
—Прогноз при захворюваннях жовчовивідних шляхів;
—При набутих захворюваннях жовчовивідних шляхів прогноз завжди сприятливий. Можливість повного видужання залежить від наявності у хворого анатомічних дефектів жовчовивідних шляхів. При деяких аномаліях показане оперативне втручання;
—Повного одужання в більшості випадків не спостерігається при холециститі після перенесеного вірусного гепатиту. Однак при хронічному холецистохолангіті можна домогтися стійкої багаторічно ремісії при правильному диспансерному спостереженні та лікуванні;
—Прогноз при дискінезіях, не ускладнених хронічним холециститом, сприятливий для повного видужання, якщо виявлена и усунута причина дискінезії.
Основні шляхи оздоровлення хворих з дискінезіями жовчовивідних шляхів на поліклінічному етапі
Необхідно продовжити призначене лікування після виписки зі стаціонару. Протирецидивне лікування - не рідше 2 разів на рік.
1.Дієта № 5 протягом 6 міс з подальшим її розширенням.
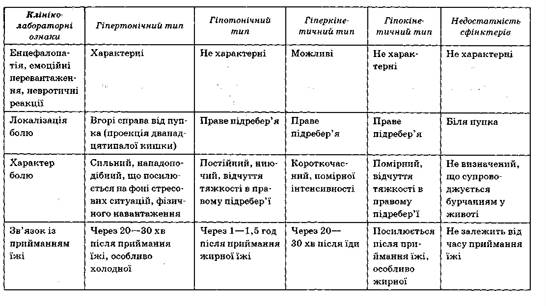
2.При гіпотонічному і гіпокінетичному типах дискінезії:
—жовчогінні засоби - по 10-14 днів протягом 3 міс;
—дюбажі за Дем'яновим - 1-2 рази на тиждень курсами по 8- 10 сеансів 2 рази на рік;
—лікувальна фізична культура;
—мінеральні води високої мінералізації в підігрітому вигляді за 40-60 хв до їди (залежно від характеру шлункової секреції) 2 рази на рік протягом З-4 тиж.
8. При гіпертонічному і гіперкінетичному типах дискінезії:
—жовчогінний чай - по 2 тиж щомісяця протягом 6 міс;
—седативні препарати - протягом 2 тиж, курси 2 рази на рік;
- теплові фізіопроцедури - курсами по 10-12 сеансів 2 рази на рік;
- мінеральні води слабкої мінералізації в гарячому або підігрітому вигляді - 5-6 разів на день протягом 3-4 тиж 2 рази на рік.
4. Санаторно-курортне лікування в санаторіях Трускавець, Моршин, Мінеральні Води, Рай-Оленівка, Миргород, Поляна.
Примітка: «сліпі зондування» за методикою Дем'янова проводять Принці натще. Після приймання розчину холекінетика хворий лежить в теплій грілці на правому боці протягом 1-2 год. Використовують f ЯКІ розчини:
—33 % гарячий розчин магнію сульфату (із розрахунку 1 мл на І рік життя);
—60-75 мл 20 % розчину сорбіту або ксиліту (0,3 г на 1 кг маси).
Жовчогінні чаї:
вбір № 1: кукурудзяні рильця - 50 г, трава пташиного горцю - (0 f, трава полину - 10 г;
вбір № 2: квіти липи - 20 г, квіти ромашки - 10 г, квіти нагідок -
збір № 3: листя м'яти - 30 г, коріння кінського щавлю - 10 г, плоди шипшини - 10 г.
Столову ложку суміші заливають 200 мл окропу, настоюють 30- 40 хв.
Поліклінічний етап реабілітації хворих на хронічний холецистохолангіт
Необхідно продовжувати призначене лікування після виписки ні стаціонару протягом 3-4 міс. Протирецидивне лікування проводити 2 рази на рік наприкінці зими й літа (курс лікування повинен закінчуватися до періоду можливого загострення).
1.Дієта № 5 протягом 1-2 років, у подальшому - при лікуванні.
2.Жовчогінна терапія з урахуванням порушень моторної функції жовчних шляхів по 3-4 тиж, протизапальна терапія хіміопрепаратами - протягом 2-3 тиж у 1-й рік після загострення, далі - за ПО5 казаннями.
3.Фітотерапія - по 10-15 днів 2-3 рази нарік.
4.Вітаміни С, В , В2 , В6 у вікових дозах - по 3 тиж 2 рази на рій.
5.Фізіотерапевтичні заходи (курс - 1 раз на рік):
- електрофорез магнію на ділянку правого підребер'я курсом 10 12 сеансів;
—аплікації озокериту, парафіну або грязелікування курсом 10- 12 сеансів;
—індуктотермія 10 сеансів на курс.
6.Мінеральна вода слабкої мінералізації - 2 рази на рік по 4-6 тиж в урахуванням кислотоутворюючої функції шлунка.
7.Профілактика дисбактеріозу 1 раз на рік (3 тиж).
8.Виявлення і лікування вогнищ інфекції, супутніх захворювань.
9.Лікувальна фізична культура.
10.Санаторно-курортне лікування через 3-6 міс ремісії (санаторії Наведено вище).
Ревматизм
Особливості ревматизму в дітей
1.Провідною ознакою є кардит (частіше міокардит та ендокардит).
2.Частіше, ніж у дорослих, формуються вади серця.
3.Рідше, ніж у дорослих, діагностується поліартрит.
4.Частіше, ніж у дорослих, спостерігаються хорея, анулярний висип, ревматичні вузлики та інші позасерцеві прояви ревматизму.
5.У цілому характерний більш тяжкий, ніж у дорослих, перебіг захворювання, схильність до рецидивування.
6.Ефективність своєчасної раціональної терапії вища, ніж у дорослих.
![]()
![]() Діагностичні критерії ревматизму
(А.А. Кисель - T.T.D. Jones)
Діагностичні критерії ревматизму
(А.А. Кисель - T.T.D. Jones)
Основні - кардит, поліартрит, хорея, анулярна еритема, ревматичні вузлики.
Додаткові - клінічні (гарячка, артралгії, ревматизм в анамнезі та ін.) Та лабораторні (збільшення ШОЕ, С-реактивний білок, підвищення титру АСЛ-О, лейкоцитоз, подовження інтервалу Р -Q на ЕКГ та ін.).
Наявність двох основних та одного додаткового критеріїв верифінують діагноз ревматизму.

Профілактика ревматизму в дітей
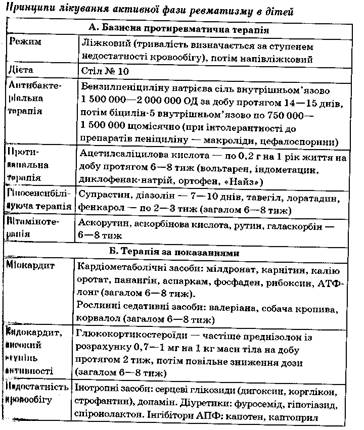
Первинна профілактика:
1.Загальнооздоровчі заходи: раціональний режим дня, повноцінне харчування. Достатнє перебування на свіжому повітрі, заняття фізичною культурою.
2.Рання діагностика та лікування вогнищ хронічної інфекції.
3.Раціональне лікування ангін та інших стрептококових інфекцій (включаючи 7-10-денний курс препаратів пеніциліну, особливо дітям з обтяженою щодо ревматизму спадковістю).
Вторинна профілактика:
1.Загальнооздоровчі заходи: раціональний режим дня, повноцінне харчування. Достатнє перебування на свіжому повітрі, заняття фізичною культурою.
2.Рання діагностика та лікування вогнищ хронічної інфекції, включаючи тонзилектомію.
3.Раціональне лікування ангін та інших стрептококових інфекцій (включаючи 7-10-денний курс препаратів пеніциліну, особливо дітям з обтяженою щодо ревматизму спадковістю), включаючи ГРВІ.
4.Вводити біцилін-5 по 750 000-1 500 000 ОД внутрішньо м’язово щомісячно протягом не менше ніж 5 років.
Використана література
1. Педіатрія: Навч. посібник / О.В. Тяжка, О.П. Вінницька, Т.І. Лутай та ін.; За ред. проф. О.В. Тяжкої. - К.: Медицина, 2005. - 552 с.
8-09-2015, 23:45
