Гастроэнтероколитический вариант острой дизентерии отличают короткий (6-8 ч) инкубационный период, острое и бурное начало заболевания с повышением температуры тела, раннее появление тошноты и рвоты, боли в животе разлитого схваткообразного характера. Почти одновременно присоединяется многократный, довольно обильный жидкий стул без патологических примесей. Отмечают тахикардию и артериальную гипотензию.
Этот начальный период гастроэнтеритических проявлений и симптомов общей интоксикации короток и весьма напоминает клиническую картину пищевой токсико-инфекции. Однако в дальнейшем, часто уже на 2-3-й день болезни, заболевание приобретает характер энтероколита: количество выделяемых каловых масс становится скудным, в них появляется слизь, иногда с прожилками крови. Боли в животе преимущественно локализуются в левой подвздошной области, как и при колитическом варианте дизентерии. При обследовании определяют спазм и болезненность толстой кишки.
Чем более выражен гастроэнтеритический синдром, тем демонстративнее признаки дегидратации, способной достигать II-III степени. Степень дегидратации обязательно учитывают при оценке тяжести течения заболевания.
Гастроэнтеритический вариант начинается остро. Быстро развивающаяся клиническая симптоматика очень напоминает таковую при сальмонеллёзе и пищевой токсико-инфекции, что крайне затрудняет клиническую дифференциальную диагностику. Многократная рвота и частый жидкий стул могут привести к дегидратации. В дальнейшем симптомы поражения толстой кишки не развиваются (отличительный признак этого варианта дизентерии). Течение заболевания бурное, но кратковременное.
Стёртое течение дизентерии в настоящее время встречают довольно часто; это состояние трудно диагностировать клинически. Больные жалуются на чувство дискомфорта или боли в животе различного характера, которые могут быть локализованы и в нижних отделах живота (чаще слева). Проявления диареи незначительны: стул 1-2 раза в сутки, кашицеобразный, зачастую без патологических примесей. Болезненность и спазм сигмовидной кишки в большинстве случаев чётко определяют при пальпации. Температура тела остаётся нормальной или повышается лишь до субфебрильных цифр. Подтверждение диагноза возможно при повторном бактериологическом обследовании, а также при колоноскопии, в большинстве случаев выявляющей катаральные изменения слизистой оболочки сигмовидной и прямой кишки.
Длительность течения острой дизентерии подвержена значительным колебаниям: от нескольких дней до 1 мес. В небольшом проценте случаев (1-5%) наблюдают затяжное течение заболевания. При этом на протяжении 1-3 мес постоянно сохраняются дисфункция кишечника в виде сменяющих друг друга диарей и запоров, боли в животе разлитого характера или локализованные в нижних отделах живота. У больных ухудшается аппетит, развивается общая слабость, наблюдают потерю массы тела.
Хроническая форма дизентерии - заболевание с длительностью течения более 3 мес. В настоящее время её наблюдают редко. Клинически может протекать в виде рецидивирующего и непрерывного вариантов.
Рецидивирующий вариант хронической дизентерии в периоды рецидивов по своей клинической картине в основном аналогичен проявлениям острой формы заболевания: периодически возникает выраженная дисфункция кишечника с болями в животе, спазмом и болезненностью сигмовидной кишки при пальпации, субфебрильной температурой тела. Изменения слизистой оболочки сигмовидной и прямой кишки в основном аналогичны таковым при острой форме, однако возможно чередование поражённых участков слизистой оболочки с малоизменёнными или атрофированными; сосудистый рисунок усилен. Сроки наступления, длительность рецидивов и «светлых промежутков» между ними, отличающихся вполне удовлетворительным самочувствием больных, подвержены значительным колебаниям.
Непрерывный вариант хронического течения дизентерии встречают значительно реже. Он характеризуется развитием глубоких изменений в ЖКТ. Симптомы интоксикации слабые или отсутствуют, больных беспокоят боли в животе, ежедневная диарея от одного до нескольких раз в день. Стул кашицеобразный, нередко с зеленоватой окраской. Ремиссий не наблюдают. Признаки заболевания постоянно прогрессируют, у больных снижается масса тела, появляется раздражительность, развиваются дисбактериоз и гиповитаминоз.
Патогенез затяжной и хронической дизентерии ещё недостаточно изучен. В настоящее время обсуждают вопрос о роли аутоиммунных процессов в развитии этих состояний. Им способствуют разнообразные факторы: предшествовавшие и сопутствующие заболевания (в первую очередь болезни ЖКТ), нарушения иммунологического реагирования в острый период болезни, дизбактериоз, нарушения диеты, употребление алкоголя, неполноценное лечение и др.
Шигеллёзное бактериовыделение может быть субклиническим и реконвалесцентным. Кратковременное субклиническое бактерионосительство наблюдают у лиц при отсутствии клинических признаков заболевания на момент обследования и за 3 мес до него. Однако в ряде случаев при этом можно обнаружить антитела к антигенам шигелл в РНГА, а также патологические изменения слизистой оболочки толстой кишки при эндоскопическом исследовании.
После клинического выздоровления возможно формирование более длительного реконвалесцентного бактерионосительства.
Дифференциальная диагностика
Острую дизентерию дифференцируют от пищевых токсикоинфекций, сальмонеллёза, эшерихиоза, ротавирусного гастроэнтерита, амебиаза, холеры, неспецифического язвенного колита, опухолей кишечника, кишечных гельминтозов, тромбоза брыжеечных сосудов, кишечной непроходимости и других состояний. При колитическом варианте заболевания учитывают острое начало, лихорадку и другие признаки интоксикации, схваткообразные боли в животе с преимущественной локализацией в левой подвздошной области, скудный стул со слизью и прожилками крови, ложные позывы, тенезмы, уплотнение и болезненность сигмовидной кишки при пальпации. При лёгком течении этого варианта интоксикация выражена слабо, жидкий стул калового характера не содержит примесей крови. Гастроэнтеритический вариант клинически неотличим от такового при сальмонеллёзе; при гастроэнтероколитическом варианте в динамике заболевания более чётко выраженными становятся явления колита. Стёртое течение острой дизентерии клинически диагностировать наиболее трудно.
Дифференциальную диагностику хронической дизентерии проводят в первую очередь с колитами и энтероколитами, онкологическими процессами в толстой кишке. При постановке диагноза оценивают данные анамнеза с указанием на перенесённую острую дизентерию в течение последних 2 лет, постоянный или эпизодически возникающий кашицеобразный стул с патологическими примесями и болями в животе, часто спазм и болезненность сигмовидной кишки при пальпации, снижение массы тела, проявления дисбактериоза и гиповитаминоза.
Лабораторная диагностика
Наиболее достоверно диагноз подтверждают бактериологическим методом - выделением шигелл из каловых и рвотных масс, а при дизентерии Григорьева-Шиги - и из крови. Однако частота высеваемости шигелл в условиях различных лечебно-профилактических учрежедниях остаётся невысокой (20-50%). Применение серологических методов лабораторной диагностики (РНГА) часто ограничено медленным нарастанием титров специфических антител, что даёт врачу лишь ретроспективный результат. В последние годы в практику широко внедряют методы экспресс-диагностики, выявляющие антигены шигелл в испражнениях (РКА, РЛА, РНГА с антительным диагностикумом, ИФА), а также РСК и реакцию агрегатгемагглютинации. Для корректировки лечебных мероприятий весьма полезно определение формы и степени дисбактериоза по соотношению микроорганизмов естественной флоры кишечника. Эндоскопические исследования имеют определённое значение для постановки диагноза дизентерии, однако их применение целесообразно лишь в сложных случаях дифференциальной диагностики.
Осложнения
Осложнения в настоящее время встречают редко, но при тяжёлом течении дизентерии Григорьева-Шиги и Флекснера могут развиться инфекционно-токсический шок, тяжёлый дисбактериоз, перфорация кишечника, серозный и перфоративный гнойный перитониты, парезы и инвагинации кишечника, трещины и эрозии заднего прохода, геморрой, выпадение слизистой оболочки прямой кишки. В ряде случаев после заболевания развиваются дисфункции кишечника (постдизентерийный колит).
Лечение
При наличии удовлетворительных санитарно-бытовых условий больных дизентерией в большинстве случаев можно лечить дома. Госпитализации подлежат лица с тяжёлым течением дизентерии, а также люди пожилого возраста, дети до 1 года, больные с тяжёлыми сопутствующими заболеваниями; также госпитализацию проводят и по эпидемическим показаниям.
Необходима диета (стол № 4) с учётом индивидуальной переносимости продуктов. В среднетяжёлых и тяжёлых случаях назначают полупостельный или постельный режим. При острой дизентерии среднетяжёлого и тяжёлого течения основу этиотропной терапии составляет назначение антибактериальных препаратов в средних терапевтических дозах курсом 5-7 дней - фторхинолонов, тетрациклинов, ампициллина, цефалоспоринов, а также комбинированных сульфаниламидов (котримоксазол). Не отрицая их возможный положительный клинический эффект, применять антибиотики нужно с осторожностью из-за развития дисбактериоза. В связи с этим расширены показания к назначению эубиотиков (бифидумбактерина, бификола, колибактерина, лактобактерина и др.) по 5-10 доз в сутки в течение 3-4 нед. Кроме того, следует учитывать нарастающую устойчивость возбудителей дизентерии к этиотропным препаратам, особенно в отношении левомицетина, доксициклина и котримоксазола. Препараты нитрофуранового ряда (например, фуразолидон по 0,1 г) и налидиксовой кислоты (невиграмон по 0,5 г) 4 раза в день в течение 3-5 сут в настоящее время ещё назначают, однако их эффективность снижается.
Применение антибактериальных препаратов не показано при гастроэнтеритическом варианте заболевания из-за задержки сроков клинического выздоровления и санации, развития дисбактериоза, снижения активности иммунных реакций. В случаях дизентерийного бактерионосительства целесообразность проведения этиотропной терапии сомнительна.
По показаниям проводят дезинтоксикационную и симптоматическую терапию, назначают иммуномодуляторы (при хронических формах заболевания под контролем иммунограммы), ферментные комплексные препараты (панзинорм, мезим-форте, фестал и др.), энтеросорбенты (смекту, энтеросорб, «Энтерокат-М» и др.), спазмолитики, вяжущие средства.
В период реконвалесценции у больных с выраженными воспалительными изменениями и замедленной репарацией слизистой оболочки дистального отдела толстой кишки положительный эффект оказывают лечебные микроклизмы с настоями эвкалипта, ромашки, масел шиповника и облепихи, винилина и т.д.
В случаях хронической дизентерии лечение бывает сложным и требует индивидуального подхода к каждому больному с учётом его иммунного статуса. В связи с этим лечение больных в стационаре значительно эффективнее амбулаторного. При рецидивах и обострениях процесса применяют те же средства, что и при лечении больных острой дизентерией. Вместе с тем применение антибиотиков и нитрофуранов менее эффективно, чем при острой форме. Для максимального щажения ЖКТ назначают диетотерапию. Рекомендуют физиотерапевтические процедуры, лечебные клизмы, эубиотики.
Эпидемиологический надзор
Эпидемиологический надзор включает контроль за санитарным состоянием пищевых объектов и ДДУ, соблюдением должного технологического режима при приготовлении и хранении пищевых продуктов, санитарно-коммунальным благоустройством населённых пунктов, состоянием и эксплуатацией водопроводно-канализационных сооружений и сетей, а также за динамикой заболеваемости на обслуживаемых территориях, биологическими свойствами циркулирующих возбудителей, их видовой и типовой структурой.
Профилактические мероприятия
В профилактике дизентерии решающая роль принадлежит гигиеническим и санитарно-коммунальным мероприятиям. Необходимо соблюдать санитарный режим на пищевых предприятиях и рынках, в учреждениях общественного питания, продовольственных магазинах, детских учреждениях и сооружениях водоснабжения. Большое значение имеют очистка территории населённых мест и охрана водоёмов от загрязнения канализационными стоками, особенно сточными водами лечебных учреждений. Немалую роль играет соблюдение правил личной гигиены. Большое значение в профилактике шигеллёзов имеет санитарное просвещение. Гигиенические навыки следует прививать детям в семье, детских учреждениях и школе. Важно обеспечить действенную санитарно-просветительную работу среди населения по предупреждению употребления для питья воды сомнительного качества без термической обработки и купания в загрязнённых водоёмах. Особое значение гигиеническое обучение имеет среди лиц определённых профессий (работников пищевых предприятий, объектов общественного питания и торговли пищевыми продуктами, водоснабжения, детских дошкольных учреждениях и др.); при устройстве на такие места работы желательна сдача санитарных минимумов.
Лиц, поступающих на работу на пищевые и приравненные к ним предприятия и учреждения, подвергают однократному бактериологическому обследованию. При выделении возбудителей дизентерии и острых кишечных заболеваний людей не допускают к работе и направляют на лечение. Детей, вновь поступающих в ясельные группы детских дошкольных учреждений в период сезонного подъёма заболеваемости дизентерией, принимают после однократного обследования на кишечную группу инфекций. Детей, возвращающихся в детское учреждение после любого перенесённого заболевания или длительного (5 дней и более) отсутствия, принимают при наличии справки с указанием диагноза или причины болезни.
Мероприятия в эпидемическом очаге
Больные подлежат госпитализации по клиническим и эпидемиологическим показаниям. Если больного оставляют дома, ему назначают лечение, проводят разъяснительную работу о порядке ухода за ним и выполняют текущую дезинфекцию в квартире. Реконвалесцентов после дизентерии выписывают не ранее чем через 3 дня после нормализации стула и температуры тела при отрицательном результате контрольного однократного бактериологического исследования, проведённого не ранее чем через 2 дня после окончания лечения. Работников пищевых предприятий и лиц, приравненных к ним, выписывают после 2-кратного отрицательного контрольного бактериологического исследования и допускают к работе по справке врача. Детей младшего возраста, посещающих и не посещающих детские учреждения, выписывают с соблюдением тех же требований, что и для работников питания, и допускают в коллективы сразу после выздоровления. После выписки реконвалесценты должны находиться под наблюдением врача кабинета инфекционных заболеваний поликлиники. За лицами, страдаюшими хронической дизентерией и выделяющими возбудитель, а также бактерионосителями устанавливают диспансерное наблюдение на 3 мес с ежемесячным осмотром и бактериологическим обследованием. Работники пищевых предприятий и лица, к ним приравненные, перенёсшие острую дизентерию, подлежат диспансерному наблюдению в течение 1 мес, а перенёсшие хроническую дизентерию - 3 мес с ежемесячным бактериологическим обследованием. По истечении этого срока при полном клиническом выздоровлении эти лица могут быть допущены к работе по специальности. Переболевшие дизентерией дети, посещающие детские дошкольные учреждения, школы-интернаты, детские оздоровительные учреждения, также подлежат наблюдению в течение 1 мес с двукратным бактериологическим обследованием и клиническим осмотром в конце этого срока.
За лицами, контактировавшими с больным дизентерией или носителем, устанавливают медицинское наблюдение в течение 7 дней. Работников пищевых предприятий и лиц, приравненных к ним, подвергают однократному бактериологическому обследованию. При положительном результате обследования их отстраняют от работы. Детей, посещающих детские дошкольные учреждения и проживающих в семье, где имеется больной дизентерией, допускают в детское учреждение, но за ними устанавливают медицинское наблюдение и проводят однократное бактериологическое обследование.
2.АНАЛИЗ СТРУКТУРЫ ЗАБОЛЕВАЕМОСТИ БАКТЕРИАЛЬНОЙ ДИЗЕНТЕРИЕЙ ЗА ПЕРИОД С 2000 ГОДА ПО 2010 ГОД ВКЛЮЧИТЕЛЬНО.
2.1. По территориальному признаку.
| Тула | 36,94 |
| город Донской | 7,5 |
| Алексинский район | 11,38 |
| Арсеньевский район | 8,26 |
| Белевский район | 17,39 |
| Богородицкий район | 0 |
| Веневский район | 11,2 |
| Воловской район | 0 |
| Дубенской район | 13,7 |
| Ефремовский район | 4,47 |
| Заокский район | 0 |
| Каменский район | 20,2 |
| Кимовский район | 8,79 |
| Киреевский район | 63,07 |
| Куркинский район | 8,33 |
| Ленинский район | 38,77 |
| Новомосковский район | 38,23 |
| Одоевский район | 0 |
| Плавский район | 21,13 |
| Суворовский район | 12,53 |
| Т-Огаревский район | 0 |
| Узловской район | 20,64 |
| Чернский район | 9,26 |
| Щекинский район | 3,6 |
| Ясногорский район | 17,91 |
| МТО Т -50 | 83,33 |
Тульская область |
24,75 |

Вывод: По показателям заболеваемости дизентерией в Тульской области самыми неблагополучными являются МТО Т -50 и Киреевский район.
2.2. По соотношению городского и сельского населения.
Городские жители – 28,31
Сельские жители – 10,6
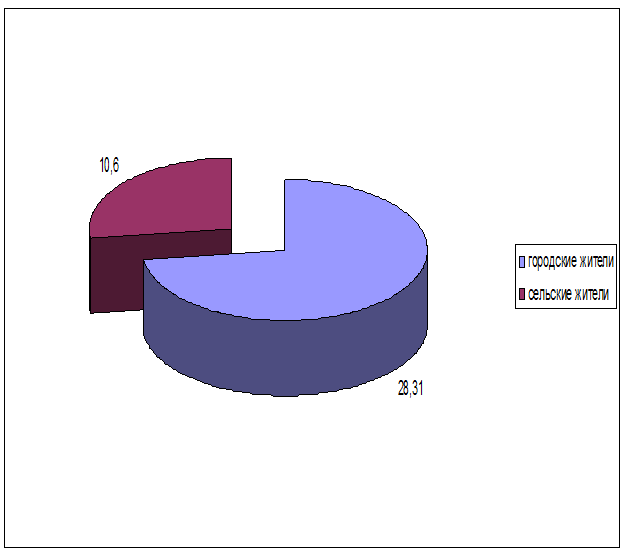
Вывод: По данным проведенного анализа городские жители болеют дизентерией в 2-3 раза чаще, чем сельские жители.
2.3. По возрастному признаку ( взрослые - дети).
Взрослые – 24,75
Дети- 66.47
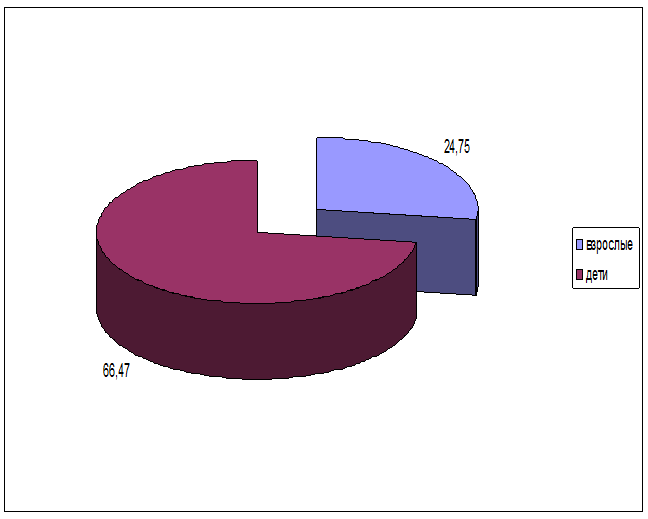
Вывод: По данным проведенного анализа дети болеют в 3 раза чаще взрослых.
2.4. Среди детского населения.
| Возраст | показатель |
| 0-1 год | 77,77 |
| 1-2 года | 142,9 |
| 3-6 лет | 118,1 |
3-6 лет посещающие ДДУ |
103,8 |
| 7- 14 лет | 81,65 |
| 15-17 лет | 19,7 |
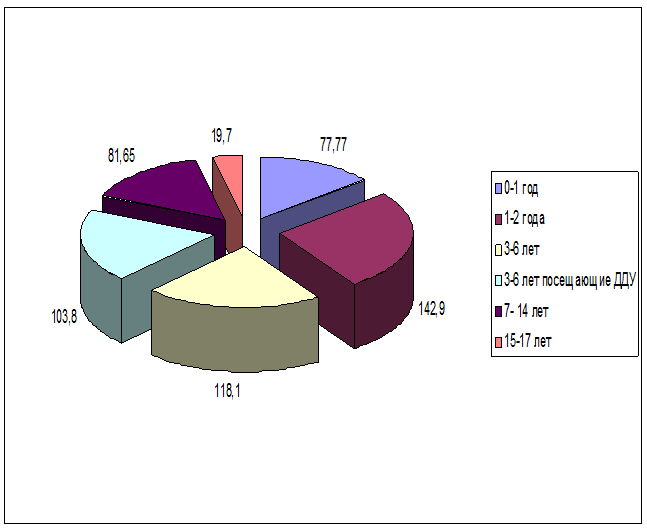
Вывод: По данным проведенного анализа среди детского населения чаше болеют дети от 1 года до 2 лет.
3.АНАЛИЗ МНОГОЛЕТНЕЙ ДИНАМИКИ ЗАБОЛЕВАЕМОСТИ БАКТЕРИАЛЬНОЙ ДИЗЕНТЕРИЕЙ ЗА ПЕРИОД С 2000 ГОДА ПО 2010 ГОД ВКЛЮЧИТЕЛЬНО.
Изучение многолетней динамики заболеваемости позволяет выявить ведущие факторы риска, действующие в течение длительного времени (постоянно) и определяющие основы закономерности развития процесса.
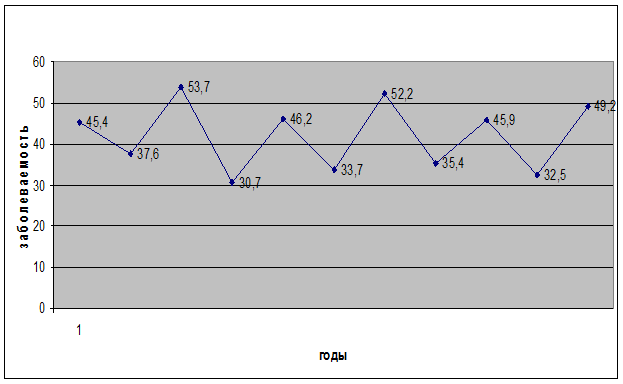
Таблица1: Периодичность заболеваемости дизентерией в Тульской области за период с 2000 по 2010 годы.
| годы | количество заболеваний(a) | численность населения(b) | заболеваемость на 100000 населения(c) |
| 2000 | 790 | 1742000 | 45,4 |
| 2001 | 650 | 1728400 | 37,6 |
| 2002 | 937 | 1746200 | 53,7 |
| 2003 | 528 | 1722000 | 30,7 |
| 2004 | 800 | 1732700 | 46,2 |
| 2005 | 580 | 1722000 | 33,7 |
| 2006 | 915 | 1754000 | 52,2 |
| 2007 | 610 | 1724000 | 35,4 |
| 2008 | 800 | 1742300 | 45,9 |
| 2009 | 560 | 1722000 | 32,5 |
| 2010 | 860 | 1748300 | 49,2 |
c = a/b*100000
График 1: График многолетней динамики заболеваемости дизентерией в тульской области за 2000-2010 годы.
3.1. Анализ тенденции эпидемического процесса.
Тенденция (тренд, однонаправленное изменение) – наиболее общие закономерности динамики процесса.
Расчет тенденции используется для получения перспективных данных о заболеваемости и составления трендовых прогнозов, а также для общей оценки динамики эпидемического процесса.
Для определения прямолинейной тенденции эпидемического процесса нужно рассчитать ее показатели методом скользящей средней арифметической величины.
Таблица 2: Вычисление прямолинейной тенденции заболеваемости дизентерией в Тульской области за период с 2000 по 2010 год.
| годы | заболеваемость на 100000 населения | сглаживание 1 | сглаживание 2 | сглаживание 3 |
| 2000 | 45,4 | х | х | х |
| 2001 | 37,6 | 41,85 | х | х |
| 2002 | 53,7 | 42,05 | 41,419 | х |
| 2003 | 30,7 | 41,075 | 41,425 | х |
| 2004 | 46,2 | 40,7 | 41,369 | 41,444 |
| 2005 | 33,7 | 41,875 | 41,481 | 41,424 |
| 2006 | 52,2 | 41,825 | 41,5 | х |
| 2007 | 35,4 | 41,525 | х | х |
| 2008 | 45,9 | 40,775 | х | х |
| 2009 | 32,5 | х | х | х |
| 2010 | 49,2 | х | х | х |
График 2: Определение общей тенденции заболеваемости дизентерией в Тульской области за период с 2000 по 2010 год.
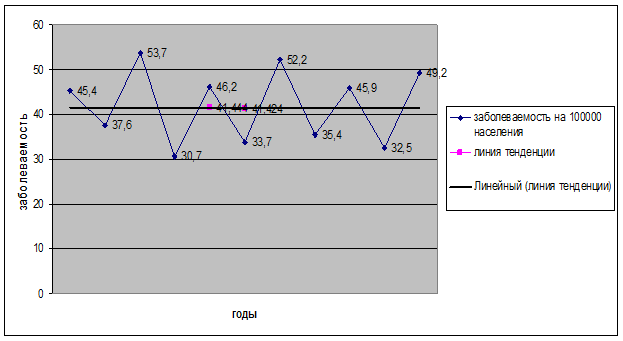
Вывод: По наклону тенденционной линии можно сделать вывод что заболеваемость дизентерией в Тульской области является стабильной, стремящейся к снижению.
3.2. Анализ цикличности эпидемического процесса.
Цикличность – это закономерное повышение и снижение эпидемического процесса за фиксированный период времени. При заболеваемости дизентерией наблюдается двулетняя цикличность.
Для анализа периодической составляющей используется корреляционный анализ, направленный на выявление взаимосвязи между явлениями и признаками по принципу их сходства с течением времени.
Таблица 3: Цикличность заболеваемости дизентерией в Тульской области за период с 2000 по 2010 годы.
| годы | заболеваемость на 100000 населения (х) | годы | заболеваемость на 100000 населения (y) | ∆x | ∆y | ∆x² | ∆y² | ∆x*∆y |
| 2000 | 45,4 | 2002 | 53,7 | 3,1 | 11,5 | 9,54 | 133,02 | 35,63 |
| 2002 | 53,7 | 2004 | 46,2 | 11,4 | 4,0 | 129,71 | 16,27 | 45,94 |
| 2003 | 30,7 | 2005 | 33,7 | -11,6 | -8,5 | 134,82 | 71,68 | 98,31 |
| 2004 | 46,2 | 2006 | 52,2 | 3,9 | 10,0 | 15,12 | 100,67 | 39,02 |
| 2005 | 33,7 | 2007 | 35,4 | -8,6 | -6,8 | 74,15 | 45,79 | 58,27 |
| 2006 | 52,2 | 2008 | 45,9 | 9,9 | 3,7 | 97,79 | 13,94 | 36,92 |
| 2007 | 35,4 | 2009 | 32,5 | -6,9 | -9,7 | 47,76 | 93,44 | 66,81 |
| 2008 | 45,9 | 2010 | 49,2 | 3,6 | 7,0 | 12,88 | 49,47 | 25,24 |
| М ср.42,3 | М ср. 42,2 | Σ543,97 | Σ655,76 | Σ460,14 |
Коэффициент корреляции (r):
r = Σ ∆x*∆y/√∆x²*∆y²= 460,14√543,97*655,76 = 0,77
Связь сильная , прямо направленная.
Ошибка корреляции (m):
m = (1- r²)/√n = (1 – 0,77²)/√9 = 0,4071/3 = 0,14
n – число лет
Критерий достоверности (t):
t = r/m = 0,77/0,14 = 5,5
Вывод: Критерий достоверности равен 5,5. это доказывает, что заболеваемость дизентерией имеет двулетнюю цикличность.
3.3. Анализ нерегулярных колебаний многолетней заболеваемости.
Для определения нерегулярных колебаний заболеваемости дизентерией необходимо вычислить эпидемический порог заболеваемости, т.е. верхнюю границу нормальных колебаний заболеваемости, выхождение за пределы которой и будет отражать так называемые “выскакивающие величины” (extremummaximum).
Таблица 4: Определение границ нормального колебания заболеваемости дизентерией.
| годы | заболеваемость на 100000 населения(х) | ∆x | ∆x² |
| 2000 | 45,4 | 3,35 | 11,25 |
| 2001 | 37,6 | -4,45 | 19,76 |
| 2002 | 53,7 | 11,65 | 135,83 |
| 2003 | 30,7 | -11,35 | 128,72 |
| 2004 | 46,2 | 4,15 | 17,26 |
| 2005 | 33,7 | -8,35 | 69,65 |
| 2006 | 52,2 | 10,15 | 103,11 |
| 2007 | 35,4 | -6,65 | 44,16 |
| 2008 | 45,9 | 3,85 | 14,86 |
| 2009 | 32,5 | -9,55 | 91,12 |
| 2010 | 49,2 | 7,15 | 51,19 |
| М ср. 42,05 | Σ686,91 |
Среднее квадратичное отклонение от медианного показателя заболеваемости(σ):
σ = √ Σ ∆x²/n-1 = √ 686,91/10 = 8,29
n – число лет
Верхняя граница = M + σ = 42,05+8,29 = 50,34
Нижняя граница = M - σ = 42,05 - 8,29 = 33,76
График 3: Границы нормального колебания заболеваемости.
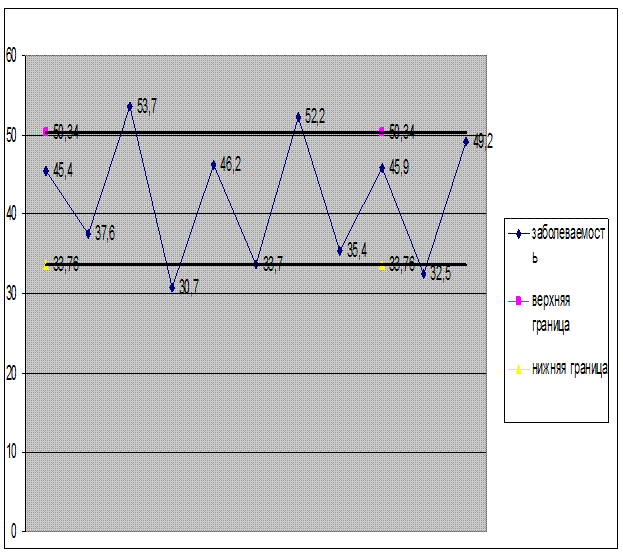
Вывод: При анализе многолетней динамики заболеваемости дизентерией (за период с 2000 по 2010г. включительно) в Тульской области было определено, что за исследованные 11 лет заболеваемость колебалась в пределах определённых показателей, верхней границей которых является так называемый эпидемический порог равный 50,34. Было обнаружено две “выскакивающие величины” в 2002 и 2006гг.,которые составили 53,7 и 52.2 соответственно, следовательно, в этих годах действовали нерегулярные факторы заболеваемости..
4.АНАЛИЗ ВНУТРИГОДОВОЙ ЗАБОЛЕВАЕМОСТИ ДИЗЕНТЕРИЕЙ ЗА ПЕРИОД С 2000 ПО 2010 ГОД ВКЛЮЧИТЕЛЬНО.
Таблица 5: Расчет средних
9-09-2015, 00:07
