Таблиця 1.1 Склад першої підгрупи.
| № | П. І. Б. хворого | Стать | Вік | Діагноз |
| 1 | Р. О. С. | ч | 22 | Гострий флегмонозний апендицит |
| 2 | Н. І. С. | ж | 23 | Гострий флегмонозний апендицит |
| 3 | Н. Р. С. | ч | 25 | Гострий флегмонозний апендицит |
| 4 | В. Р. П. | ж | 27 | Гострий флегмонозний апендицит |
| 5 | Р. Л. І. | ж | 30 | Гострий флегмонозний апендицит |
| 6 | О. Р. І. | ж | 35 | Гострий флегмонозний апендицит |
Друга підгрупа – представлена хворими з діагнозом гострий гангренозний апендицит у віці 30 – 49 років, у кількості 4 осіб, 2 чоловіків, 2 жінок. Розглянемо типові скарги даної підгрупи.
Скарги: болісність у нижніх відділах живота, нудоту, блювоту, підвищення температури тіла.
Дані анамнезу: захворіли гостро, близько 10 годин назад коли з’явились болі у епігастрії, болі швидко наростали та змістились у низ живота, бригадою швидкої медичної допомоги госпіталізовані до хірургічного відділення.
На диспансерному обліку не стоять, спадкових захворювань не має. Оперативні втручання, переливання крові заперечують. Шкідливі звички: - тютюнопаління 2 чоловіків. Алергій немає. Умови праці задовільні.
Об’єктивні дані: загальний стан середній, шкіра і слизуваті бліді, язик обкладено нальотом сірим, сухим, периферичні лімфатичні вузли не збільшені. Тони серця чисті або приглушені, ритмічні, границі у межах норми. Дихання у легенях везикулярне, хрипів немає, перкуторно легеневий звук. Пульс – 106 - 112 уд. у хв., АТ - 130/80 – 135-80 мл. рт. ст. Т – від 38.10 С. Живіт відстає у акті дихання, хворобливий у нижніх ділянках, позитивні с-ми Ровзінга, Воскресенського, Щьоткіна-Блюмберга, с-м Постернацького негативний. Печінка у краю реберної дуги бб, селезінка не пальпується. Фізичні опорожнення у нормі. Положення тіла вимушене.
У жінок огляд гінеколога – гострої патології немає.
Аналіз крові: лейкоцитоз 15 - 17*103 в 1 мкл, формула без порушень.
Виконано операцію через 1- 2 години після надходження у стаціонар: "Апендектомія” (видалено гангренозно змінений апендикс), дреновано черевну порожнину.
Післяопераційний період проходить без ускладнень, рана заживає первинним натягом.
Таблиця 1.2 Склад другої підгрупи
| № | П. І. Б. хворого | Стать | Вік | Діагноз |
| 1 | К. І. П. | ч | 30 | Гострий гангренозний апендицит |
| 2 | Р. С. Ф. | ж | 35 | Гострий гангренозний апендицит |
| 3 | Т. О. І. | ж | 41 | Гострий гангренозний апендицит |
| 4 | Ш. С. І. | ч | 49 | Гострий гангренозний апендицит |
Третя підгрупа створена з хворих з діагнозами гострий гангренозний апендицит та гострий флегмонозний апендицит, у кількості 6 осіб, віком 44 – 56 років, 4 чоловіка та 2 жінки. Вони об’єднані в одну групу за наявністю супутніх захворювань, що дуже важливо при виборі фізичного навантаження та ефективності фізичної реабілітації.
Скарги на момент огляду: на сильну болісність у правій підвздошній області, блювоту, підвищення температури тіла, сухість у ротовій порожнині.
Анамнез дані: захворів гостро, близько доби коли з’явились болі у епігастрії, болі наростали, бригадою швидкої медичної допомоги госпіталізовано до хірургічного відділення.
На диспансерному обліку стоїть з приводу Гіпертонічної хвороби І ст.1 чоловік, Гіпертонічної хвороби ІІ ст. 1 жінка, ІХС у 3 чоловік, хронічний калькульозний холецистит у 1 випадку, спадкові захворювання у 1 випадку Цукровий діабет 1 тип. Оперативні втручання, переливання крові заперечують. Шкідливі звички: тютюнопаління у 4 чоловік. Алергій немає. Умови праці задовільні.
Об’єктивно: загальний стан середній, шкіра і слизуваті бліді, язик обкладено нальотом, сухий, периферичні лімфатичні вузли не збільшені. Тони серця приглушені, ритмічні, акцент ІІ тону над аортою, у 3 випадках, границі у межах норми. Дихання у легенях везикулярне, хрипів немає, перкуторно легеневий звук. Пульс - 104 уд. у хв., АТ - 140/90 мл. рт. ст. Т – 37.90 С. ЧДР 24 у хв. Живіт відстає у акті дихання, хворобливий у нижніх ділянках, позитивні с-ми Ровзінга, Щьоткіна-Блюмберга, с-м Постернацького негативний. Печінка у краю реберної дуги бб, селезінка не пальпується. Фізичні опорожнення у нормі. Положення тіла вимушене.
Аналіз крові: лейкоцитоз 16*103 в 1 мкл, формула без порушень.
Виконано операцію через 1 годину після надходження у стаціонар: "Апендектомія” (видалено гангренозно або флегманозно змінений апендикс), дреновано черевну порожнину.
Післяопераційний період проходить без ускладнень, рана заживає первинним натягом.
Таблиця 1.3 Склад третьої підгрупи
| № | П. І. Б. хворого | Стать | Вік | Супутні захворювання | Діагноз |
| 1 | Р. О. Г. | ж | 45 | Цукровий діабет 1 тип | Гострий флегмонозний апендицит |
| 2 | А. С. А. | ж | 49 | Хронічний гастрит | Гострий флегмонозний апендицит |
| 3 | М. П. Р. | ч | 50 | ІХС, хронічний калькульозний холецистит | Гострий гангренозний апендицит |
| 4 | Н. Е. В. | ж | 51 | Гіпертонічна хвороба І-ІІ ст | Гострий флегмонозний апендицит |
| 5 | Ф. І. В. | ч | 52 | ІХС | Гострий флегмонозний апендицит |
| 6 | П. Р. О. | ж | 56 | ІХС, Стенокардія | Гострий гангренозний апендицит |
Контрольна група складалась з хворих, що також перенесли оперативне втручання з приводу флегмонозного або гангренозного апендициту чисельністю 18 осіб, віком 22 – 52 роки, 9 жінок та 7 чоловіків.
Таблиця 1.4 Склад контрольної групи
| № | П. І. Б. хворого | Стать | Вік | Супутні захворювання | Діагноз |
| 1 | В. С. С. | ж | 22 | немає | Гострий флегмонозний апендицит |
| 2 | І. І. М. | ч | 22 | немає | Гострий флегмонозний апендицит |
| 3 | Н. Р. С. | ч | 24 | немає | Гострий флегмонозний апендицит |
| 4 | П. І. М. | ч | 29 | немає | Гострий флегмонозний апендицит |
| 5 | К. М. І. | ж | 31 | немає | Гострий флегмонозний апендицит |
| 6 | Т. В. В. | ч | 31 | немає | Гострий флегмонозний апендицит |
| 7 | Б. М. С. | ж | 32 | немає | Гострий флегмонозний апендицит |
| 8 | Є. І. І. | ч | 35 | немає | Гострий флегмонозний апендицит |
| 9 | Л. Р. О. | ж | 36 | немає | Гострий гангренозний апендицит |
| 10 | Ж. Є. С. | ч | 37 | немає | Гострий гангренозний апендицит |
| 11 | О. Л. Д. | ж | 40 | немає | Гострий гангренозний апендицит |
| 12 | К. Л. Л. | ж | 42 | Хронічний бронхіт, ДН 1-2ст. | Гострий гангренозний апендицит |
| 13 | В. Н. В. | ж | 44 | ІХС | Гострий гангренозний апендицит |
| 14 | К. О. В. | ж | 45 | Хр. пієлонефрит | Гострий гангренозний апендицит |
| 15 | Ц. В. В. | ж | 46 | Гіпертонічна хвороба 1-2ст. | Гострий гангренозний апендицит |
| 16 | Ч. І. І. | ж | 52 | ІХС | Гострий гангренозний апендицит |
Розділ 2 Методи проведення дослідження
Методи дослідження:
1. Аналіз та узагальнення даних науково-методичної літератури;
2. Змішаний моніторинг. Всім хворим проводили Ультразвукове дослідження органів черевної порожнини, ЕКГ, ВЕМ, моніторингування AT та пульсу, розгорнений клінічний аналіз крові та сечі, дослідження системи згортання крові.
3. Методи математичної статистики.
2.1 Методи оцінювання стану хворих
Підрахунок частоти серцевих скорочень - пульсу.
Пульс — періодичні поштовхоподібні коливання стінок, судин, викликані тиском крові, що виштовхується серцем під час систоли.
Дослідження пульсу проводять в місцях, де артерії розташовані поверхнево.
Техніка дослідження пульсу хворого (пальпаторний метод). Необхідно розташувати II-ІV пальці своєї правої руки за ходом променевої артерії, зачинаючи з підстави І пальця хворого. Пульсуючу під пальцями артерію злегка притискують до променевої кістки. Дослідження пульсу необхідне проводить на обох руках, порівнюючи його властивості.
Оцінка частоти пульсу.Частота пульсу, в нормі коливається від 60 до 80 в 1 хвилину. Вона може варіювати в широких межах в залежності від статі, віку, температур навколишнього середовища і так далі У жінок пульс декілька частіше. Підрахунок пульсу роблять в продовж не менше 30 секунд, а при неритмічному пульсі - 60 секунд, При дефіциті пульсу (різниця частоти пульсу і серцевих скорочень) слід одночасно (двом вимірюючим) підраховувати частоту серцевих скорочень вислухуванням і пульсових ударів.
При дослідженні застосовувався пальпаторний метод підрахунку частоти сердечних скорочень (пульсу). Підрахунок його починали з моменту пуску секундоміра і рахували протягом однієї хвилини.
Виміри проводилися відповідно до загальноприйнятої методики, приборами, яки пройшли повірку відповідними клеймами у відділеннях стандартів, мір та вимірювальних приладів при Ради Міністрів України. [13; 19; 20].
Вимір температури тіла
Нормальна температура при вимірі в пахвовій або паховій області коливається між 36 і 37° С. Ранком вона трохи нижче, ніж увечері. У прямійкишці й у піхві температура на 0,5-1°С вище. Перед термометрією термометр кілька разів струшують для повернення ртуті в резервуар [4]. Правило проведення термометрії.
Контроль за температурою звичайно здійснюють двічі в день: ранком (в 6 годин) і ввечері (в 16 - 18 годин). При необхідності температуру вимірюють кожні 2-3 години. Результати виміру відзначають у температурному аркуші графічно, а при частому вимірі на звичайному листку-вкладиші в історії хвороби. Тривалість термометрії не менш 10 хвилин.
Якщо термометрія проводиться в паховій області, останню насухо протирають, і тільки після цього дають хворому термометр. Термометр повинен бути покладений так, щоб ртутний резервуар з усіх боків стикався з тілом у самій глибині пахвової западини, не зміщаючись протягом часу виміру. Між термометром і тілом не повинне потрапити білизна. Слабким хворим необхідно притримувати руку під час термометрії. [13].
Вимір частоти дихання
Для визначення частоти дихання варто покласти руку на грудну клітку або живіт хворого й, відволікаючи його (наприклад, тримаючи іншу руку на пульсі нібито для його підрахунку), рахувати число дихальних рухів протягом 1 хвилини. Число дихальних рухів відзначається графічно в температурному аркуші хворого. Дорослі люди в нормі в умовах спокою роблять у середньому від 16 до 20 дихальних рухів в 1 хвилину. При роботі, русі, при лихоманці (в умовах підвищеного обміну) число дихальних рухів в 1 хвилину збільшується.
Виміри проводилися відповідно до загальноприйнятої методики, приладами, які перевірялися відповідними клеймами у відділеннях стандартів, мір і вимірювальних приладів при Раді Міністрів України. [9; 13; 20].
Стандарт узяття аналізу крові на лейкоцити.
Заздалегідь наливають у пробірку відповідний реактив для лейкоцитів -0,4 мол 3% оцтової кислоти.
Протирають шкіру м'якоті 4-го пальця ватяною кульок змоченою 700 спиртом. Роблять прокол стерильним скарифікатором лівіше від середньої лінії, небагато відступивши від нігтя, перпендикулярно шкірним лініям.
Першу краплю крові витирають сухим ватяним тампоном.
Для визначення лейкоцитів набирають у капіляр Панченкова до мітки «0» кров, видувають на скло з лункою. З лунки капіляром на 0,02 переливають кров у пробірку з реактивом для визначення лейкоцитів і добре перемішують. Номер пробірки повинен збігатися з номером напрямку.
На місце проколу кладуть ватяна кулька, змочена 700 спиртом.
Пробірки із кров'ю доставляються лаборантом у лабораторію для підрахунку лейкоцитів. Підрахунок кількості лейкоцитів здійснюється лікарем-лаборантом за існуючими стандартами.
У нормі в дорослої людини кількість лейкоцитів крові становить 4 - 8 *103 в 1 мкл. [14; 25].
Визначення толерантності до фізичного навантаження.
Величина тренувальних навантажень залежить від фізичної працездатності хворого, виявленій при тестуванні на велоергометрі. По результату дослідження виявляють максимально достатнє навантаження відповідну їй ЧСС. Величина тренувального навантаження па ЧСС повинна складати 55-85% від максимальної. Наприклад, якщо ЧСС в спокої 80 уд. в хв і пів години навантаження досягла 150 уд/хв., то, наприклад, тренувальна ЧСС - 75% від максимальної розраховується за формулою:
ЧСС трен. = ЧСС спокою + 75% (ЧСС макс. - ЧСС спокою) = 80 + 75% (150-80) =132 уд/хв. [9; 20].
2.2 Математико-статичний метод обробки даних, отриманих в ході експерименту за Ст'юдентом
Після отримані досліджуваних показників даємо їх аналіз теоретично й методом математичної статистики по Ст'юденту.
Використовуємо метод математичної статистики Ст'юдента.
При цьому вся сукупність людей, які беруть участь в експерименті, складає, так звану, генеральну групу. Ця група розбивається на дві - контрольну та експериментальну. Групи можуть складатися наступимо чином:
без урахування індивідуальних особливостей членів групи;
за віком, за статтю, за перебігом захворювання, за станом фізичного розвитку.
У роботі для дослідження показників загального стану хворого, відібрані хворі з урахуванням захворювання - в усіх діагноз – гострий апендицит.
Для математичного порівняльного аналізу визначаються такі параметри:
1) середнє арифметичне значення величини показника (Х);
2) середнє квадратичне відхилення, яке характеризує мінливість ознаки (![]() );
);
3) помилка середньої (m);
Всі три показника розраховуємо для кожної групи окремо, для контрольної та експериментальної.
Середнє арифметичне значення величини показника Х вираховуємо за формулою (2.1):
Х =![]() , (2.1)
, (2.1)
де ![]()
![]() - сума значень показників в групі,
- сума значень показників в групі,
n – кількість людей в групі.
Середнє квадратичне відхилення значення показника ![]() вираховуємо за формулою (2.2):
вираховуємо за формулою (2.2):
![]() = R (max - min)/А, (2.2)
= R (max - min)/А, (2.2)
де R- різниця між максимальним і мінімальним значеннями показника,
А- табличне значення із значень n (додаток Б).
Помилку середньої вираховуємо за формулою (2.3):
m = 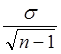 , (2.3)
, (2.3)
де ![]() - середнє квадратичне відхилення,
- середнє квадратичне відхилення,
n- кількість людей в групі.
Знаючи величини X та m кожної групи, можливо визначити значення t – критерію Ст”юдента за формулою (2.4):
t = 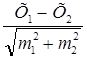 , (2.4)
, (2.4)
деХ1 та Х2 – середні арифметичні,
m1 та m2 – помилки середньої арифметичної.
В чисельнику формули (2.4) визначається різниця між Х кожної групи, причому з більшого значення віднімається менше значення.
В знаменнику формули – сума значень помилок середньої арифметичної в контрольній та експериментальній групах.
Після визначення значення t залишається встановити – достовірна чи недостовірна різниця у величині зазначеного показника міх контрольною та експериментальною групами.
Для цього використовується додаток В, в якому в одній з колонок знаходиться значення так званих “ступенів свободи”.
Ступень свободи визначається за формулою (2.5):
f = (nконтр + nексп ) - 2, (2.5)
де n – кількість людей в контрольній та експериментальній групах.
Таким чином, знаючи значення ступеню свободи f та значення t – критерію Ст’юдента, визначаємо достовірність відмінностей. У додатку В, таблиця граничних значень t – критерію Ст’юдента напроти знайденого значення ступеня свободи є два значення Р. Саме з цими значеннями Р слід порівнювати отримані значення t.
Якщо значення t буде менше значення (Р - 0,05), то достовірної відмінності між досліджуваним показником в контрольній та експериментальній групі немає, тобто Р > 0,05.
Якщо значення t дорівнює значенню (Р - 0,05), або буде знаходитися між значенням (Р – 0,01), або буде більше значення (Р - 0,01), то це говорить про наявність достовірної відмінності між величинами контрольної та експериментальної групи. [33].
Розділ 3 Хід проведення дослідження
3.1 Програма фізичної реабілітації
Для рішення поставлених перед нами завдань в роботі ми склали наступну програму фізичної реабілітації.
При розробці реабілітаційної програми для хворих яким було проведено оперативне втручання «Апендектомію», ми враховували матеріальну базу лікувального закладу, інтереси пацієнтів, рівень їх фізичної підготовленості та вікові особливості, навантаження були підібрані згідно толерантності хворих до фізичного навантаження.
На основі результатів аналізу літературних даних, вивченні історій хвороб, опитування пацієнтів, було розроблено програму фізичної реабілітації, яка складалась з занять лікувальною фізкультурою (ЛФК), масажу, фізіотерапевтичних процедур, фітотерапії.
При визначенні дозування фізичних вправ враховувались тривалість процедури (при гострому і підгострому плині захворювання - 15 хв., при хронічному - 25 хв., при групових заняттях - 35 хв.), кількість повторень кожної вправи (від 8 до 30), вихідне положення, кількість м'язових груп, що приймають участь у вправах, темп і обсяг рухів, співвідношення спеціальних, загальрозвиваючих і дихальних вправ, складність і координацію рухів, щільність занять.
В умовах стаціонару весь процес реабілітації будувався за трьома руховими режимами: постільний: а) суворий, б) розширений; палатний(напівпостільний); вільний.
У ранньому післяопераційному періоді, руховий режим суровий постільний, було застосовано наступні методи фізичної реабілітації.
ЛФК (дихальні вправи, вправи для дистальних відділів кінцівок) застосовувалось у формі лікувальної гімнастики, ранкової гігієнічної гімнастики, самостійних занять.
Застосували через 2 години після виходу хворого з наркозу, починаючи з застосування дихальних вправ статичного характеру з акцентом на грудний подих.
Комплекс дихальних вправ
В. п. - лежачи на спині з зігнутими ногами
1.Максимальний вдих через ніс, видих - через ніс, 6 раз.
2.Вдих - через ніс, видих через ніс з легким пальцевим притисненням його крил, методист прикладає долоні до реберних дуг хворого з метою контролю правильного подиху.
3.Вдих через ніс - посилений видих через рот, контрольований за допомогою підвішеного листа папера 6-8 раз.
4.Вдих - видих - пауза, видих - пауза - видихнув аж до глибокого видиху, що завершується кашлем; долоні хворого розташовані на області операційної травми 4-6 раз.
Застосовували надування гумових куль.
Надалі виконувались вправи для дистальних відділів верхніх та нижніх кінцівок.
Комплекс вправ лікувальної гімнастики
В. п. - лежачи на спині (хворий прикритий легкою ковдрою чи простирадлом, стопи оголені, руки уздовж тулуба поверх простирадла):
1. Подих середньої глибини - спокійний вдих, трохи подовжений видих, 4-6разів.
2. Стискання і розтискання пальців рук у повільному темпі, при розтисканні розслабити м'язи рук, 8-10 разів.
3. Згинання і розгинання в гомілковостопних суглобах одночасно правої і лівої ноги. По 10- 12 разів.
4. Хворий дотримує руками область післяопераційного шва, методист охоплює нижні ребра хворого з боків. Вдих середньої глибини через ніс, видих легенями кашльовими поштовхами (при наявності мокротиння прагнути до її відкашлювання). Методист злегка стискає ребра хворого при кожному кашльовому поштовху.
5. Почергове згинання і розгинання рук у ліктьових суглобах правої і лівої руки. 6-8 разів кожної.
6. Кисть лівої руки на животі, правої на груди - заглиблений подих грудного типу. 6-7 разів.
7. Почергове згинання правої і лівої ноги в колінному і тазостегновому суглобах, сковзаючи стопою по постелі. По 4-5разів. Ослаблені хворі вправи виконують за допомогою методиста, що допомагає згинати і розгинати ногу.
8. Кругові рухи в гомілковостопних суглобах по черзі правою і лівою ногою. По 8-9 разів.
9. Розведення пліч, прагнучи з'єднати лопатки, - вдих, розслабити м'яза - видихнув. 8 разів.
10. Ноги зігнуті, стопи стоячи на ліжку. Невелике погойдування з'єднаними ногами вправо і вліво. 5-6разів у кожну сторону.
11. Поворот рук долонями нагору, злегка при цьому розводячи плечі, - вдих; повернутися в в. п. розслабивши м'яза рук - видих. 6-8разів.
Тривалість заняття 8-10 хвилин, 6-разів протягом дня.
Надалі, на 2 другий день, коли хворому дозволяється сісти (руховий режим постільний), додаються вправи з положення сидячи:
1. зігнуті руки в ліктях, підняти кисті до плечей. Повтор 6 разів.
2. витягнувши руки вперед, 8 раз стиснути та розтиснути кисті у кулаки.
3. руки на поясі. 1 - нахил вправо; 2 - випрямитися; 3 - нахил уліво; 4 - випрямитися. 6 - 8 разів, у повільному темпі.
Масаж.
Масаж проводився у післяопераційній палаті, у положенні хворого на спині, а масаж спини виконують на боці.
Техніка масажу:
Масаж нижніх кінцівок. Спочатку масажують передню поверхню ноги, а потім ногу згинають у колінному і тазостегновому суглобі і масажують
8-09-2015, 23:33
