NNT,
95% СІ
Отримані дані дають підставу вважати, що у хворих з респіраторними розладами та ознаками зневоднення організму, виявленими у перший день госпіталізації, визначалась найменша ефективність терапії. Це особливо наочно виявлялось на 3-й день лікування.
Слід відмітити, що хворі, в яких при поступленні до стаціонару визначались фактори ризику тяжкого перебігу захворювання, вимагали як при поступленні, так і в подальшому більш інтенсивної терапії (табл. 5). Інтенсивність терапії в балах визначалась у вигляді арифметичної суми основних компонентів лікування.
Таблиця 5. Інтенсивність терапії хворих на бактеріальну пневмонію залежно від наявності в них факторів ризику тяжкого перебігу захворювання
| Фактори ризику | Дні лікування / інтенсивність лікування в балах | ||||||||
| 1-й | 3-й | 7-й | |||||||
| + | - | Р | + | - | Р | + | - | Р | |
| Епізоди ціанозу за центральним типом | 6,3 | 3,2 | <0,05 | 5,3 | 2,7 | <0,05 | 3,7 | 2,0 | <0,01 |
| Тахіпное (ЧД> 50) | 6,0 | 3,9 | <0,05 | 5,2 | 3,2 | <0,01 | 3,6 | 2,1 | <0,01 |
| Експіраторне кректання | 5,6 | 4,0 | =0,05 | 4,9 | 3,2 | <0,05 | 3,0 | 2,2 | >0,05 |
| Постійний плач при огляді | 5,5 | 4,4 | >0,05 | 4,7 | 3,7 | >0,05 | 3,1 | 2,4 | >0,05 |
| Високий монотонний крик | 5,4 | 3,8 | <0,05 | 4,6 | 3,2 | <0,05 | 3,0 | 2,4 | >0,05 |
| Холодна шкіра кінцівок і мотлінг | 5,9 | 3,8 | <0,01 | 5,3 | 3,2 | <0,01 | 3,7 | 2,1 | <0,01 |
| Ознаки зневоднення зі зниженням діурезу | 5,2 | 4,4 | >0,05 | 5,9 | 3,2 | <0,05 | 3,2 | 2,2 | <0,05 |
Примітка. «+» – наявні; «– «– відсутні
Показано також, що хворі, в яких при поступленні до стаціонару визначалися фактори ризику тяжкого перебігу хвороби, не тільки потребували більш інтенсивної терапії в процесі лікування, але й більш тривалого лікування.
Так, діти, в яких у перший день лікування спостерігались напади ціанозу за центральним типом, лікувались у стаціонарі в середньому 20,6±1,4 дня, а за відсутності даного симптому – 13,2±0,8 дня (Р<0,01). Відповідно діти з тахіпное і без нього лікувались 18,7±1,1 день та 15,0±1,3 дня (Р<0,05). За наявності у дитини в перший день лікування експіраторного кректання середній термін перебування у стаціонарі склав 20,5±1,4 дня, за відсутності даного симптому – 14,4±0,9 дня. Хворі, в яких при поступленні визначався високий монотонний крик, лікувались у стаціонарі 19,5±1,2 дня, а за відсутності даного симптому – 15,7±1,1 дня (Р<0,05). Діти, в яких при поступленні визначались ознаки зневоднення, лікувались у стаціонарі впродовж 20,3±1,4 дня, а без симптомів дегідратації – 15,4±1,0 дня (Р<0,05).
Таким чином:
1.Проведені дослідження дозволили виділити діагностичні та прогностичні критерії ПБП у дітей грудного віку при поступленні їх до стаціонару, а також показали можливість проспективної оцінки передбачуваної ефективності лікування цих хворих на підставі даних обстеження, проведених у першу добу госпіталізації.
2. Наявність ознак інтоксикації та респіраторних розладів у дітей грудного віку при поступленні їх до стаціонару є високоспецифічними показниками поза лікарняної бактеріальної пневмонії, яка у цілому характеризувалась більш високим рівнем констеляції ознак тяжкості загального стану хворих.
3. Доведена висока діагностична цінність (Se=93%; Sр=70%; PV+ 90%, PV – 77%) визначення одночасно підвищеного рівня С-реактивного протеїну та показників киснезалежної мікробоцидності нейтрофільних гранулоцитів крові щодо підтвердження бактеріальної пневмонії у хворих з ознаками інфекції нижніх дихальних шляхів.
4. До несприятливих прогностичних критеріїв позалікарняної бактеріальної пневмонії у хворих грудного віку при поступленні їх до стаціонару слід віднести ті результати обстеження, які мають високу специфічність у підтвердженні даного захворювання (наявність виражених респіраторних розладів у вигляді тахіпноє, епізодів ціанозу за центральним типом, утрудненого дихання з міжребровим та підребровим втягненням грудної клітки, експіраторного кректання, ознак інтоксикації у вигляді постійного плачу або ж періодично високого крику, холодної шкіри кінцівок у поєднанні з мотлінгом, а також ознак зневоднення).
5. Підвищення вмісту α-1-антитрипсину та феритину в сироватці крові хворих на позалікарняну бактеріальну пневмонію при поступленні їх до стаціонару свідчить про достовірний ризик несприятливого перебігу захворювання.
6. Виявлення несприятливих прогностичних критеріїв позалікарняної бактеріальної пневмонії при поступленні дітей грудного віку до стаціонару, дозволяє своєчасно скласти адекватну програму інтенсивної терапії та оцінити її ефективність.
Оцінка ефективності медикаментозної терапії позалікарняної пневмонії
Під спостереженням знаходились 25 дітей віком від 3 місяців до 3 років, хворих на позалікарняну пневмонію, які перебували на стаціонарному лікуванні в педіатричному відділенні №1 Полтавської обласної дитячої клінічної лікарні. Діагноз пневмонії встановлювався на підставі даних анамнезу, типових клінічних симптомів, результатів лабораторних методів дослідження та рентгенографії органів грудної клітки. Усі діти були розподілені на дві групи: хворі із середньотяжким (n = 18) та тяжким (n = 7) перебігом захворювання, у терапію яких був включений Зацеф у дозі 50–100 мг/кг на добу внутрішньовенно. Тривалість лікування визначалася характером і ступенем тяжкості захворювання (у середньому – 7–10 днів). Окрім антибактеріальної, за необхідності, діти отримували муколітичну та бронхолітичну терапію, тепле лужне пиття, жарознижуючі препарати.
Ефективність лікування оцінювалась у динаміці через 48–72 години терапії, на 7-й та 10-й день після початку антибіотикотерапії. Як об’єктивні критерії використовувались клінічні симптоми (нормалізація загального стану, тривалість температурного періоду, динаміка кашлю, аускультативної та рентгенологічної картини легень, показників гемограми, одужання до 10-го дня терапії тощо).
Ступінь ураженості клінічних симптомів оцінювався у балах (табл. 1).

Усім дітям щоденно здійснювалось фізикальне обстеження, визначались основні показники життєдіяльності, двічі на день проводилась термометрія, на 1, 3, 7 та 10-й день – стандартні лабораторні дослідження: загальний аналіз крові з підрахунком лейкоцитарної формули та загальний аналіз сечі, на 10–12-й день – рентгенографія органів грудної клітки, за необхідності – біохімічний аналіз крові.
У ході дослідження також визначалась безпечність та переносимість Зацефу з урахуванням побічних дій та на підставі вербальної оцінки батьків за системою балів: 1 бал – відмінна, 2 бали – добра, 3 бали – задовільна, 4 – незадовільна.
Результати дослідження та їх обговорення
Результати клініко-рентгенологічного обстеження дозволили діагностувати у 22 дітей (88%) вогнищеву пневмонію, у 3 дітей (12%) – сегментарну; у 19 (76%) – правосторонню, а у 6 (24%) – лівосторонню пневмонію. Обтяжений акушерський анамнез був зареєстрований в 11 (44%) хворих. На раннє штучне та змішане вигодовування були переведені більше половини дітей (60%). У 5 дітей (20%) спостерігались ознаки алергічного діатезу, у 13 (52%) – симптоми рахіту, а в анамнезі 6 дітей (24%) відмічались часті респіраторні захворювання. У ході опитування батьків удалось з’ясувати, що 84% дітей проживають у сім’ях, батьки яких палять, до речі, серед них у 62% випадків нікотинозалежними є матері.
У клінічній картині всіх хворих до початку лікування переважали симптоми інтоксикації: субфебрильна або фебрильна гарячка, блідість чи мармуровість шкіри, емоційна лабільність, зниження апетиту. При огляді в 16 (64%) пацієнтів спостерігалася помірна гіперемія слизових оболонок і помірні серозно-слизисті виділення з носу. Кашель, оцінка якого проводилась за 4-бальною системою, практично у всіх хворих спочатку був сухим, а потім – вологим (табл. 2).
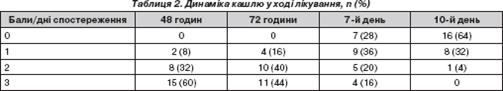
У ході лікування, на 3-тю – 4-ту добу, спостерігалась виражена позитивна клінічна динаміка: зменшились ознаки загальної інтоксикації, кашель став вологим, почало легше відходити мокротиння, нормалізувався сон, покращився апетит. Температура тіла мала явну позитивну динаміку вже на 2-гу добу лікування. На 7–8-му добу зникла інтоксикація, а в кінці курсу лікування в окремих пацієнтів кашель оцінювався як одиничний, що не супроводжувався змінами загального стану.
Аускультативно на час госпіталізації вислуховувалися дрібнопузирчасті вологі хрипи у 16 хворих (64%), крепітуючі – у 6 (24%), ослаблене дихання – у 3 дітей (12%). Фізикальні зміни в середньому спостерігалися 10 ± 1 день, і наприкінці лікування лише у 4 дітей (16%) з тяжким перебігом пневмонії при аускультації дихання розцінене як жорстке без хрипів.
На початку захворювання зміни периферичної крові в більшості хворих мали виражений запальний характер, проте в ході лікування показники гемограми (кількість лейкоцитів, лейкоцитарна формула, ШОЕ) нормалізувалися у всіх дітей. На початку лікування спостерігався лейкоцитоз 12,567 ± 0,454 × 109/л, у кінці курсу терапії – 6,343 ± 0,132 × 109/л (p < 0,05), динаміка ШОЕ – 21,576 ± 1,679 і 9,491 ± 0,579 мм/год відповідно (p < 0,05).
При біохімічному аналізі крові (ниркові та печінкові проби) та загальному аналізі сечі патологічних відхилень від норми не виявлено. Проведений копрологічний моніторинг також не вказував на будь-які зміни мікробіоцинозу кишечника. На контрольній рентгенографії органів грудної клітки, виконаній на 10–12-й день лікування, відмічено, що у всіх дітей наприкінці курсу лікування повністю зникла вогнищева пневмонічна інфільтрація легень. Загальний стан усіх дітей після закінчення терапії розцінювався як задовільний.
Ефективність лікування препаратом Зацеф у даному постмаркетинговому дослідженні оцінена як «добра» у 7 (28%) дітей, «відмінна» – у 18 (72%) дітей. Випадків задовільних та незадовільних оцінок не спостерігалось, алергічних реакцій зареєстровано не було. Препарат добре переносився дітьми, негативні явища не виявлялися.
Висновки
1. Було вивчено клініко-лабораторні особливості бактеріальних пневмоній і вірусних інфекцій нижніх дихальних шляхів.
2. Визначено діагностичні критерії бактеріальної пневмонії в порівнянні з вірусною інфекцією нижніх дихальних шляхів щодо першого дня госпіталізації.
3. Оцінено ефективність комплексної терапії хворих на бактеріальну пневмонію під час лікування їх у стаціонарі на підставі визначення в першу добу госпіталізації прогностичних критеріїв тяжкого перебігу захворювання.
4. Проведена оцінка ефективності антибактеріальної терапії хворих на бактеріальну пневмонію під час лікування їх у стаціонарі на підставі проведених експериментально-статистичних підрахунків.
Список літератури
1. Детская пульмонология / Под ред. Н.Л. Аряева. – К.: Здоров’я, 2005. – 608 с.
2. Каманин Е.И., Стецюк О.У. Инфекции верхних дыхательных путей и ЛОР-органов. Практическое руководство по антиинфекционной химиотерапии / Под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. – Смоленск: МАКМАХ, 2007. – 248–258.
3. Майданник В.Г. Особливості та алгоритми антибактеріальної терапії гострої пневмонії у дітей // Педіатр., акуш. та гінекол. – 2002. – №3. – С. 24–29.
4. Майданник В.Г., Митин Ю.В. Диагностика, лечение и профилактика воспалительных заболеваний органов дыхания у детей. – К.: ООО «ИЦ Медпроминфо», 2006. – С. 3–6.
5. Омельяновский В.В., Попова Ю.В. Антибиотики в стационаре – проблемы и пути решения // Педиатрия. – 2001. – №1. – С. 52–56.
6. Синопальников А.И., Сидоренко С.В., Яковлев С.В. Антибактериальная терапия внебольничной и госпитальной пневмонии у взрослых // Российские медицинские вести. – 1999. – С. 13–27.
7. Цефалоспорини в практиці сучасної педіатрії. – Харків: Прапор, 2007. – 184 с.
8. Akkerman A.E., van der Wouden J.C., Kuyvenhoven M.M. Antibiotic prescribing for respiratory tract infections in Dutch primary care in relation to patient age and clinical entities // J. Antimicrob. Chemoter. – 2004. – Vol. 54, №6. – P. 1116–1121.
9. Ciesla G., Leader S., Stoddard J. Antibiotic prescribing rates in the US ambulatory care setting for patients diagnosed with influenza, 1997–2001 // Respir. Med. – 2004. – Vol. 306, №306–5699. – P. 1093–1101.
10. Huchon G., Woodhead M., Gialdroni-Grassi G. et al. Guidelines for management of adult community – acquired lower respiratory tract infections // Eur. Resp. J. – 1998. – Vol. 11. – P. 986–991.
11. Williams J.D., Moodsen F. In vitro antibacterial effects of cephalosporins // Drugs. – 1997. – 34, Suppl. 2. – 44–63.
1. Іванова Л.А. Діагностична цінність окремих показників гострої фази запалення при пневмоніях у дітей грудного віку // Буковинський медичний вісник. – 2001. – №4.-С. 62–65.
2. Іванова Л.А. Роль білків гострої фази запалення у виявленні бактеріальної природи пневмонії у дітей грудного віку // Буковинський медичний вісник. – 2002. – №2.-С. 30–33.
3. Іванова Л.А. Клініко-лабораторна характеристика бактеріальних пневмоній у дітей грудного віку // Львівський медичний часопис. – 2002.-Т.8, №2. – С. 31–34.
4. Спосіб підтвердження бактеріальної пневмонії у дітей раннього віку: Деклараційний патент на винахід №49200 А, Україна, G01N33/50/ Іванова Л.А. (Україна).– №2001074594, заявлено 03.07.2001, опубл. 16.09. 2002. – 16.09. – Бюл. №9.
5. Іванова Л.А. Метод підтвердження бактеріальної інфекції у дітей раннього віку з пневмоніями // Реєстр галузевих нововведень. – 2002. – №16–17.-С. 36. – Реєстр №61/16/02.
6. Іванова Л.А. Підтвердження бактеріального характеру пневмоній у дітей раннього віку // Інформаційний лист №94–2001 про нововведення в системі охорони здоров’я випуск 15 з проблеми «Педіатрія». – Київ, 2001.
7. Іванова Л.А. Клінічне значення показників гострої фази запалення при пневмонії у дітей грудного віку // Українські медичні вісті: Матеріали VI з’їзду Всеукраїнського лікарського товариства 8–10 травня 2001 року. – Чернівці, 2001. – С. 42.
8. Иванова Л.А. Показатели диагностической ценности отдельных иммунологических тестов в диагностике пневмоний у детей раннего возраста // Аллергология и иммунология.-Т.2, №2.–Сентябрь 2001. – IV съезд иммунологов и аллергологов СНГ, Москва, Россия, 12–14.09.2001. – С. 101–102.
9. Іванова Л.А. Діагностична цінність окремих імунологічних показників гострої фази запалення при пневмоніях у дітей // Перинатологія та педіатрія. – 2001. – №3.
(Тези доповідей І-ї Всеукраїнської конференції з питань імунології у педіатрії).-Київ, 2001.-С. 100.
10. Іванова Л.А. Обґрунтування антибіотикотерапії при пневмоніях у дітей грудного віку // Педіатрія, акушерство та гінекологія. – 2002. – №2. – С. 28 (матеріали 3-ї НПК «Актуальні проблеми фармакотерапії в педіатрії», Луганськ, 26–27.03.2002).
11. Іванова Л.А., Ажими Софьян Диагностическая ценность отдельных иммунологических показателей в подтверждении бактериальной пневмонии у детей грудного возраста // Перинатологія та педіатрія. – 2002. – №3.-С. 89–90 (матеріали ІІ Всеукраїнської НПК «Питання імунології в педіатрії» – присвячена 10-річчю кафедри дитячих інфекційних хвороб та дитячої імунології КМАПО).
12. Іванова Л.А., А. Мазен, Колюбакіна Л.В., Колоскова О.К., Ажими Софьян, Юрків О.І. Виявлення бактеріальної інфекції у дітей грудного віку // Імунологія та алергологія. – 2002. – №2. – С. 73 (Тези доповідей VI звітно-виборної практичної конференції Українського товариства фахівців з імунології, алергології та імунореабілітації.
8-09-2015, 22:16
