Згідно отриманих даних, для хворих I кластера характерно переважання активності двух діапазонів – альфа (46,8±3,0 при р≤0,03) і бета1 (22,4±4,7 при р≤0,05) в правій півкулі. Статистична вірогідність одержаного результату дозволяє говорити про своєрідну “защемленість” лівої півкулі у відношенні сприйняття та обробки сенсорної інформації. Даний висновок підтверджується результатами нейропсихологічного дослідження: в структурі нейрокогнітивних порушень присутні два провідних фактора – порушення вибірковості і модально-специфічні порушення пам¢яті, дія яких зумовлює практичну недоступність для хворого процесів повноцінної обробки інформації.
Порівняльний аналіз асиметрії амплітудно-частотного спектра у хворих II кластера показав відсутність вірогідних відмінностей для всіх порівнюваних діапазонів: альфа (р≥0,08); бета1 (р≥0,14); д-ритму (р≥0,9); крім и-ритму, який вірогідно вище представлений для лівої півкулі (p<0,05).
Таким чином, для хворих II кластера характерно домінування повільнохвильової активності з ознаками міжпівкульної асиметрії. Традиційно, в нейрофізіологічному трактуванні, и-ритм пов¢язують з наявністю агресивних і психопатичних рис, а також – із затрудненнями соціальної адаптації. Виразність цього ритму позначається лише на збільшенні розкиду показників високочастотних ритмів, без досягнення вірогідних відмінностей по відношенню до аналогічних показників правої півкулі.
За результатами порівняльного аналізу результатів ЕЕГ, у хворих III кластера на тлі повільнохвильової активності, що зростає, відмічається виражена міжпівкульна асиметрія у розподілі основних хвиль неспання. Це стосується, в першу чергу, повільноамплітудних и-хвиль, частка яких в структурі ритмічної активності правої півкулі (39,8±7,6) вірогідно вище по відношенню до лівої півкулі (31,1±11,8) при р≤0,03. Відмічається частка ритмів Ь- (47,7±7,1 при р≤0,05) і в-(25,3±3,6 при р≤0,01) діапазонів, яка зросла, в біоелектричній активності правої півкулі. Співвідношення ритмів Ь- і в-діпазонів – аналогічно такому для хворих I кластера: частка цих хвиль в амплітудно-частотному спектрі правої півкулі значно перевищує внесок цих хвиль в активність лівої півкулі, при цьому лівопівкульний дефіцит ритмічної активності цього типу виражений значно порівняно з хворими I кластера.
Можна припустити, що перевага правої півкулі за показниками Ь- і в-ритмів у хворих I і III кластерів мають різне походження. В першому кластері, хворі якого відрізняються більш високими показниками віку, одержаний показник міжпівкульної асиметрії відображає загальний функціональний дефіцит лівої півкулі, що виражається у відповідних симптомах нейрокогнітивних порушень. В III кластері перевага правої півкулі може розглядатися як результат компенсаторної активності Ь- і в-ритмів, яка зросла, на тлі збільшення повільнохвильової активності правопівкульних структур.
Для хворих IV кластера відмінності в розподілі ритмів відмічені лише для повільнохвильової активності, хотя вірогідні значення відмічаються тільки
в и-діапазоні: в лівій півкулі (30,3±7,9) внесок даного ритму в загальну структуру ЕЕГ вірогідно вище (р≤0,01) такого в правій півкулі (21,9±3,3). Слід зазначити, що дані, одержані для правої півкулі, відрізняються більшою однорідністю
(за показником стандартного відхилення). Наростаюча повільнохвильова активність в лівій півкулі стає відмінним маркером перебігу захворювання в цій групі.
Можна припустити, що початок захворювання після підліткового віку протікає на тлі функціонально зрілої правої півкулі, яка характеризується характеристиками амплітудно-частотного спектра, що склалися. Схильність у цьому віці до патологічної трансформації структур лівої півкулі пояснюється незавершеністю на цьому етапі вікового розвитку процесів цереброгенезу для лівопівкульних структур. Вище вже зазначалось, що у більшості хворих цієї групи ЕЕГ мала нормативні характеристики.
Структура біоелектричної активності двох півкуль у хворих V кластера подібна такій у хворих III кластера, разом з тим, є принципові відмінності: зростає вся ритміка повільнохвильової активності правої півкулі д-(32,5±9,9 при р≤0,02) і и-(52,9±6,8 при р≤0,01) діапазонів з одночасним зростанням (вірогідного рівня) частки Ь- діапазону (48,1±3,4 при р≤0,04).
У клінічному стандартизованому опису ЕЕГ відмічається втягненість в патологічний процес середньо – і нижньостовбурових структур, яка, згідно одержаним даним, мала максимально несприятливий вплив на структури правої півкулі. В нейропсихологічному аспекті хворі даної групи мали найбільш виражені нейрокогнітивні порушення.
Таким чином, до найбільш інформативних перемінних, згідно результатів проведеного кластерного аналізу, слід віднести: вік, тривалість захворювання, повільнохвильовий спектр (д- і и-хвилі) і високочастотний спектр (Ь- і в1 -ритми) біоелектричної активності головного мозку. Зростання повільнохвильової активності в правій півкулі супроводжується зростанням високочастотних складових ЕЕГ, в той час аналогічні зміни повільнохвильової активності в лівій півкулі мають локально ізольований характер.
Для виділення фенотипічно ортогональних комплексів порушень серед психофізіологічних, нейропсихологічних і психометричних характеристик використовувався метод факторного аналізу. Факторизації були піддані значення 13 найбільш значущих та узагальнених характеристик хворих на шизофренію. Перший фактор (Ф1 ) – “високочастотні характеристики ЕЕГ”, визначається трьома показниками, які відображають частку в загальній структурі ЕЕГ ритмічної активності трьох високочастотних діапазонів: Ь-, в1 - і в2 -хвиль. Більше того, з цими показниками корелювали два інших показники ЕЕГ: и-хвилі і медіана. Другий фактор (Ф2 ) – “повільнохвильова активність ЕЕГ” – описується показниками відповідних діапазонів біоелектричної активності головного мозку (д-і и-хвилі). Звертає на себе увагу той факт, що у зворотній кореляції з цими показниками виявились значення медіани і форма шизофренії. Третій фактор (Ф3 ) отримав назву “інтегративний показник нейрокогнітивних порушень”. Максимальні (статистично вірогідні) навантаження по даному фактору мають показники оцінки когнітивних симптомів за стандартизованою шкалою PANSS і нейропсихологічною оцінкою нейрокогнітивного статусу хворого. В кореляційній плеяді цього фактора виявились: 1) форма шизофренії і частка Ь-хвиль (прямий кореляційний зв'язок); 2) виразність д-і в2 -хвиль (зворотний кореляційний зв'язок). Одержаний результат повністю співпадає з уже описаними результатами порівняльного дослідження психометричного і нейропсихологічного статусів хворих з різними формами шизофренії.
По четвертому фактору (Ф4 ) максимальне навантаження мали дві перемінні – вік і тривалість захворювання, тому він позначений як “хронометричний фактор”. П'ятий фактор (Ф5 ) – “генетична схильність” – пов'язаний з однойменною ознакою (наявність серед родичів хворого хворих з аналогічним діагнозом). Крім того, з цим фактором в позитивному кореляційному зв'язку виявились показники “форма шизофренії” і “тип терапії”, а в негативній – “вік”. Факторні навантаження характеристик статусу хворих на шизофренію представлені у табл. 3.
Таким чином, проведений факторний аналіз із застосуванням методів аналізу головних компонент і варімакс-обертання підтвердив наявність в структурі психопатологічних і нейрокогнітивних порушень при шизофренії декількох самостійних компонентів. Всі виділені фактори можуть бути присутні у одного хворого, але вімінності в їх представленості визначають змістовно-структурну специфіку наявних нейрофізіологічних, нейропсихо-логічних і поведінкових порушень.
Таблиця 3. Факторні навантаження характеристик хворих на шизофренію
| Характеристики статусу | Фактори | ||||
| Ф1 | Ф2 | Ф3 | Ф4 | Ф5 | |
| Форма шизофренії | – | -0,37 | 0,44 | - | 0,32 |
| Вік | – | – | – | 0,76 | -0,45 |
| Тривалість захворювання | – | – | – | 0,89 | – |
| д-хвилі | – | 0,81 | -0,27 | – | – |
| и-хвилі | 0,36 | 0,84 | – | – | – |
| Ь-хвилі | 0,77 | – | 0,28 | – | – |
| в1 -хвилі | 0,87 | – | – | – | – |
| в 2 -хвилі | 0,73 | – | -0,31 | – | – |
| Медіана | 0,45 | -0,71 | – | – | – |
| Тип терапії | – | – | – | – | 0,63 |
| Генетична схильність | – | – | – | – | 0,74 |
| Оцінка за PANSS | – | – | 0,81 | – | – |
| Нейропсихологічні синдроми | – | – | 0,68 | – | – |
| % дисперсії | 17,70 | 17,02 | 11,50 | 11,60 | 10,50 |
Примітка. Факторні навантаження <0,25 відсутні.
На підставі аналізу одержаних результатів розроблена інтегративна психофізіологічна модель, яка об'єднує інтерпретаційні схеми феноменологічного (клініко-описового) підходу, принципи нейропсихоло-гічного (системно-факторного) аналізу і дані об'єктивного дослідження біоелектричної активності мозку (рис. 1).
Дана модель відображає системний характер патогенезу шизофренії і включає в себе: середовищні фактори, дисбаланс нейрохімічної активності і метаболізму мозку, генетично детерміновані порушення церебральних функцій і мозкові дисфункції раннього онтогенезу, адаптивні механізми, нейрокогнітивні розлади і психопатологічні синдроми захворювання.
Основне значення в цій моделі займають нейрокогнітивні порушення, яким надається статус ключових і визначальних в симптоматиці шизофренії. Будучи біогенетично детермінованими, вони залежать від особливостей раннього онтогенезу (як органічного, так і соціально-психологічного порядку), церебральних дисфункцій в цілому і обміну нейромедіаторів. Структура нейрокогнітивних розладів визначає специфіку і виразність основних психопатологічних симптомів захворювання. Рівень участі кожного із складових елементів моделі дозволяє прогнозувати не тільки виразність основних симптомів шизофренії, але і ймовірну відповідь на проводиму терапію, і прогноз захворювання в цілому.
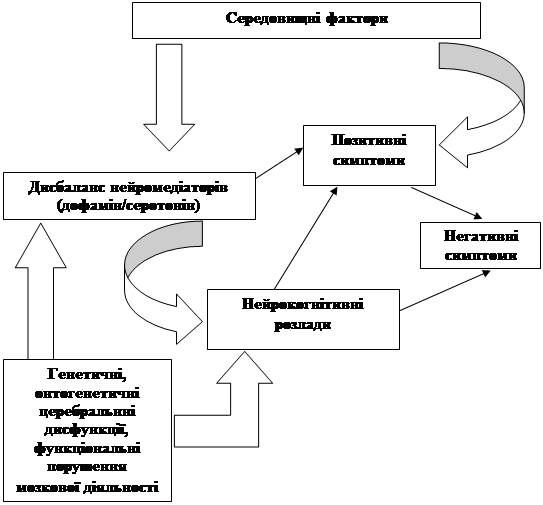
Рис. 1. Модель патогенетичних механізмів нейрокогнітивних розладів у структурі психопатологічних симптомів при шизофренії
Оскільки нейрокогнітивні розлади завжди присутні в актуальному статусі хворого на шизофренію, незалежно від стадії розвитку захворювання, і відрізняються доступністю емпіричної об'єктивації – все це робить нейрокогнітивні симптоми зручними для використання їх в якості показників оцінки ефективності терапії. Розроблена модель узагальнює наявні дані про різноманітність симптомокомплексів при різних формах шизофренії, і дозволяє розроблювати індивідуальні стратегії терапії шизофренії з урахуванням нейрофункціонального стану мозкових структур.
У п'ятому розділі наводяться результати дослідження ефективності терапії нейрокогнітивних розладів при шизофренії. Терапевтичний ефект оцінювався в контексті елімінації основних болісних проявів процесу (з використанням непараметричного ч2 -критерію). Перевірка статистичної гіпотези підтвердила наявність статистично вірогідного зв'язку між виразністю нейрокогнітивних розладів при шизофренії та ефективністю проводимої антипсихотичної терапії (ч2 =17,84; 0,05 ч2 8 =15,51; p<0,05). Адекватна оцінка ступеня виразності нейрокогнітивних розладів у хворих на шизофренію перед початком медикаментозної терапії дозволяє прогностично оцінити передбачуваний ефект психофармакотерапії.
На підставі патогенетичної моделі, запропонованої автором, були проведені дослідження, присячені проблемі резистентності до проводимої антипсихотичної терапії у хворих на шизофренію. З метою виділення групи пацієнтів з вираженою резистентністю було оглянуто 367 хворих на шизофренію, котрі вже отримують нейролептічну терапію. В якості основних клінічних маркерів резистентності розглядались: швидкий (в перші 3 дні терапії) розвиток виражених екстрапірамідних розладів (у вигляді окулогірних кризів, акатизії, гіперкінезів, гострих дистоній), які не реагують на застосування антипаркінсонічних препаратів; різке підсилення або поява продуктивної симптоматики (у вигляді галюцинаторних і маячних переживань, підсилення тривоги, поява страху) на тлі проводимої психофармакотерапії; швидкий розвиток виражених соматичних побічних ефектів психотропних препаратів за відсутності адекватної антипсихотичної реакції на проводиму терапію.
Перелічені ознаки виявлено у 29 хворих (20 чоловіків і 9 жінок) у віці від 18 до 26 років. Параноїдна форма шизофренії (F20.0) була діагностована у 17 хворих, проста форма (F20.6) – у 8 хворих, кататонічна форма (F20.2) – у 4 хворих. 26 пацієнтам була призначена традиційна терапія (аміназин, трифтазин, галоперідол), 2 пацієнти знаходились на монотерапії рисперідоном, 1 пацієнт отримував оланзапін.
У більшості хворих даної групи (71,6% ) була виявлена спадкова обтяженість, переважно неідентичними психічними захворюваннями. Згідно анамнестичних даних, про наявність пре- і антенатальної патології можна говорити в 93,1% випадків; стигми дизембріогенезу зафіксовано в 75,8% випадків; в 75,8% випадків відмічались алергічні реакції на харчові продукти в різні періоди онтогенезу, що є непрямим аргументом на користь можливих дисфункцій гіпоталамо-діенцефальної системи.
Для перевірки статистичної гіпотези щодо значимості виділених клінічних ознак в якості контрольної групи були відібрані у випадковому порядку
29 хворих на шизофренію, котрі отримували нейролептичну терапію, але не демонстрували ознак резистентності. Порівняльний аналіз відмінностей у розподілі показників – спадкової обтяженості, наявністі пре- і антенатальної патології, стигм дизембріогенезу, харчових алергій – в двох групах з використанням U-критерію Манна-Уїтни підтвердив статистичну гіпотезу щодо вірогідно більш високих значень цих показників в групі хворих з резистентністю (Uемп.
=179; U0,01
=270; р≤0,01). Тому вказані клініко-анамнестичні показники хворих на шизофренію є маркерами схильності до терапевтичної резистентності.
В клінічній картині хворих з резистентністю до проводимої терапії переважали негативні і нейрокогнітивні симптоми. У більшої половини хворих (58,6% ) вже до початку лікування спостерігались ознаки мікрокататонічної симптоматики у вигляді м¢язової рігідності, пальцевих стереотипій, гіпомімії. Оцінка відмінностей між двома групами (основною і контрольною) за рівнем виразності трьох груп симптомів – позитивних, негативних і нейрокогнітивних – показала наступні результати: відсутність вірогідних відмінностей для показників позитивних симптомів (Uемп. =348; U0,05 =314; р≥0,05); наявність вірогідних відмінностей для негативних (Uемп. =295; U0,05 =314; р≤0,05) і нейрокогнітивних (Uемп. =113; U0,01 =270; р≤0,01) симптомів. Серед психометричних характеристик, що використовуються для стандартизованого опису клінічної картини хворих на шизофренію, в якості прогностично значущих для оцінки успішності майбутньої терапії і ризику розвитку резистентності до неї виділені: виразність негативних симптомів (перш за все, емоційна і соціальна відстороненність) і нейрокогнітивних симптомів (порушення уваги, волі і концептуальна дезорганізація).
Були вивчені нейрофізіологічні і нейропсихологічні кореляти резистентності до терапії при шизофренії (табл. 4).
Таблиця 4. Функціональна зацікавленість в патологічному процесі структур головного мозку у хворих на шизофренію
| Переважна зацікавленість структур мозку | Досліджувальні групи | |
| Хворі, резистентні до нейролептичної терапії (% ) | Контрольна група (% ) |
|
| Структури лівої півкулі | 8,0 | 60,0 |
| Структури правої півкулі | 63,0 | – |
| Структури лівої і правої півкуль | 29,0 | 40,0 |
Розподіл нейропсихологічних синдромів, який свідчить про функціональну асиметрію порушень, та відображає переважну зацікавленість в патологічному процесі певної півкулі (або обох відразу) в контрольній і основній групі хворих має статистично вірогідні відмінності (ч2 емп. =18,04; 0,01 ч2 крит. =16,81, p≤0,01).
Результати нейропсихологічного обстеження у більшості випадків відповідали нейрофізіологічним особливостям, виявленим при проведенні ЕЕГ дослідження. У хворих на шизофренію, резистентних до терапії традиційними нейролептиками, виявляється тенденція до переважання правосторонніх і двосторонніх порушень структур головного мозку. Зацікавленість конвексітальних структур проявляється на тлі загального порушення регуляторних та активаційних аспектів психічної діяльності, що свідчать про недостатність або дисфункції неспецифічних утворень головного мозку.
Виявлені ознаки функціональної церебральної дисфункції, які проявляються переважно в недостатності правопівкульних структур мозку, відображають схильність до резистентності до антипсихотичної терапії.
Згідно результатів проведених нейропсихологічних досліджень, основним радикалом увсіх виділених нейропсихологічних синдромів при шизофренії різних видів виступає нейродинамічний дефіцит, який бере саму безпосередню участь в механізмі формування нейрокогнітивних розладів. Нейрофізіологічним корелятом динамічного фактору в структурі психічної діяльності є неспецифічна активаційна система мозку, яка анатомічно підтримується роботою глибинних підкоркових і верхньостовбурових відділів мозку. Функціональний дефіцит неспецифічної активаційної системи мозку корелює з порушеннями процесів нейрорецепції в дофамінергічній системі (десенситизації дофамінових рецепторів), що є біохімічною базою активаційної системи.
Використання нейропсихологічних даних в клінічній практиці дозволяє визначити основні напрямки патогенетичних підходів до терапії, придатних для лікування нейрокогнітивних розладів при шизофренії.
Вибір терапевтичної тактики проводився в напрямку нормалізації активності дофамінових рецепторів з використанням традиційних методів терапії шизофренії (різні класи антипсихотичних препаратів), а також підвищення функціональної активності головного мозку за допомогою нейропротекторних і ноотропних лікарських речовин.
Спираючись на відомі механізми дії певного класу лікарських речовин,
в лікувальних цілях були вибрані наступні препарати: ноотропні препарати з домінуючим мнестичним ефектом (піролідонові ноотропні препарати переважно метаболічної дії), ноотропні препарати змішанного типу з широким спектром ефектів (нейропротектори), активатори метаболізму мозку, антиоксиданти, речовини, що впливають на систему гамма-аміно-масляної кислоти (ГАМК).
Предметом порівняльного аналізу став актуальний нейрокогнітивний статус хворих на шизофренію, динаміка якого в процесі медикаментозної терапії використовувалась в якості критерію оцінки ефективності певного препарату. Математична оцінка вірогідності відмінностей і перевірка статистичних гіпотез проводилась з використанням критеріїв непараметричної статистики: U-критерій Манна-Уїтни; Т-критерій Вілкоксона; ч2 -критерій.
В дослідження були включені пацієнти, які знаходились в стані ремісії і отримували монотерапію атиповим антипсихотиком. Призначення ноотропних препаратів проходило в якості додаткової терапії, використовувались середні терапевтичні дозування препаратів, що рекомендуються для даного контингенту хворих. Контрольну групу склали пацієнти, які знаходились на монотерапії атиповим антипсихотичним препаратом.
Порівняльний ступінь виразності динаміки нейрокогнітивних порушень у хворих на шизофренію залежно від використаного ноотропного препарату наведено в табл. 5.
Таблиця 5. Рівень медикаментозної корекції нейрокогнітивних симптомів (р)
| Нейрокогнітивні симптоми | Ноотропний засіб | |||
| метаболічної дії | нейропро-текторної дії | антиокси-дантної дії | дії на ГАМК | |
| Розлади мислення | <0,10 | ≤0,01 | ≤0,01 | ≤0,01 |
| Усвідомлення хвороби | ≥0,10 | ≥0,10 | ≤0,05 | ≥0,10 |
| Емоційно-вольові розлади | ≤0,01 | ≤0,01 | ≤0,01 | ≥0,10 |
| Соціальна активність | ≥0,10 | <0,1 | ≤0,05 | ≤0,05 |
| Нейродинамічний компонент діяльності | ≤0,05 | ≤0,01 | ≤0,01 | ≤0,05 |
| Довільна регуляція психічної діяльності | ≤0,05 | ≤0,05 | ≤0,01 | ≥0,10 |
| Увага | <0,10 | ≤0,01 | ≤0,01 | ≥0,10 |
| Пам¢ять слухомовна | ≥0,10 | <0,10 | <0,10 | ≥0,10 |
| Пам¢ять зорова | ≥0,10 | <0,10 | <0,10 | ≥0,10 |
| Зорово-просторові синтези | ≥0,10 | ≤0,05 | ≤0,05 | ≥0,10 |
Результати порівняльного дослідження підтвердили ефективність додаткової ноотропної терапії нейрокогнітивних розладів у хворих на шизофренію відносно групи контролю. Проведений аналіз (з використанням апарата математичної статистики) ефективності різних видів ноотропних препаратів (в якості додаткової терапії) продемонстрував, з одного боку, відносну стійкість нейрокогнітивних порушень (порівняно з психопатологічними симптомами) по відношенню до дії лікарських препаратів, а, з другого, – вибіркову дію ноотропів на структуру як психопатологічних, так і нейрокогнітивних симптомів. Ефективність терапії визначається механізмом дії використаного ноотропного препарату. В ході дослідження підтверджено незбіг клінічного і нейропсихологічного рівнів порушень. Запропонована схема оцінки корекцій цих порушень, яка побудована з урахуванням вказаного незбігу. Очевидним ефектом призначення всіх ноотропів є підвищення нейродинамічного рівня протікання психічної активності хворих. Із чотирьох використаних груп ноотропів тільки прийом ГАМК-ергічних препаратів не супроводжувався ефектами довільної регуляції власної діяльності у хворих. Три інших ноотропи – метаболічної, нейропротекторної та антиоксидантної дії – на нейропсихологічному рівні викликали комплексний ефект покращення нейродинамічних і регуляторних компонентів психічної діяльності. На клінічному рівні ці зміни набували диференційованого значення: на тлі прийому препарату метаболічної дії – це були виражені покращення емоційно-особистісного статусу хворого; нейропротекторної дії – комплексна корекція мислення, уваги і зорово-просторової діяльності в цілому (включаючи зорову пам¢ять); антиоксидантної дії – значне покращення всіх психометричних показників психічної діяльності хворих. До відмінних ефектів речовин, які впливають на ГАМК, слід віднести вибіркове покращення соціальних функцій в поєднанні з елімінацією симптомів розладів мислення.
На підставі одержаних результатів розроблена і впроваджена схема диференційованого призначення ноотропних препаратів для додаткової терапії нейрокогнітивних розладів при шизофренії в період ремісії.
ВИСНОВКИ
1. У дисертації наведено теоретичне узагальнення і нове розв’язання наукової проблеми, що виявляється в удосконаленні діагностики, та підвищенні ефективності лікування хворих на шизофренію на основі результатів комплексного патогенетичного дослідження нейрокогнітивних розладів в структурі психопатологічних проявів різних форм захворювання.
2. Центральною ланкою в патогенезі шизофренії є функціональна мозкова дестабілізація, клінічні прояви якої охоплюють широкий діапазон болісних симптомів – від нейрофізіологічного до клініко-описового рівнів аналізу. Виділено і описано диференційно-діагностичні ознаки, що визначають специфіку структури провідного синдрому у хворих з різними формами шизофренії.
Відзначено провідний радикал порушень при різних формах захворювання: при простій формі шизофренії – порушення уваги, операційні порушення і загальна аутизація психічної активності (ч2
=11,24; 0,05
ч2
4
=9,49; р≤0,05); при параноїдній формі шизофренії – дезорганізація мислення, порушення абстрактного мислення, вольової сфери і соціального функціонування в цілому (ч2
=14,03; 0,01
ч2
4
=13,28; р≤0,01); при кататонічній формі шизофренії
8-09-2015, 19:29
