При диафрагмальном сухом плеврите боли могут локализоваться или иррадиировать в эпигастралыную область, правое и левое подреберье, подвздошную область, в поясницу, напоминая клинические проявления холецистита, аппендицита, язвенной болезни желудка и 12-перстной кишки, мочекаменной болезни, пиелонефрита и т.п., что может служить причиной серьезных диагностических ошибок.
При вовлечении в патологический процесс диафрагмалъного нерва боли могут иррадиировать в плечо, шею, а также сопровождаться диспептическими расстройствами — рвотой, неукротимой икотой, продолжающейся па протяжении многих часов и т.п.
Междолевой фибринозный (сухой) плеврит, осложняющий иногда течение затяжных пневмоний, часто протекает бессимптомно: боли в грудной клетке не выражены или имеют малую интенсивность, возникая лишь на высоте глубокого вдоха.
Наиболее характерным признаком болевого синдрома при фибринозном (сухом) плеврите, позволяющем отличить его от болей при патологии других внутренних органов, является его отчетливая связь с актом дыхания: боли внезапно появляются или резко усиливаются на высоте максимального вдоха.
По мере стихания воспалительного процесса в плевре и уплотнения фибринозного экссудата интенсивность болей в грудной клетке уменьшается.
Сухой болезненный кашель у больных фибринозным плевритом нередко возникает в результате вовлечения кашлевых рецепторов, богато представленных в плевре, в воспалительный процесс и понижения порога их чувствительности. Кашель появляется или усиливается при глубоком дыхании, поворотах туловища, наклонах в здоровую сторону и сопровождается усилением или появлением острой плевральной боли в грудной клетке.
Повышение температуры тела связано с характером основного заболевания. В начале заболевания температура тела может быть нормальной, а в дальнейшем, как правило, наблюдается ее повышение до субфебрильных цифр, что связано преимущественно с клиническими проявлениями основного заболевания, осложненного сухим плевритом.
Физикальные данные
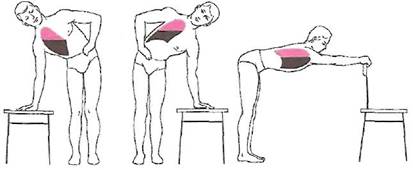
При общем осмотре нередко обращает на себя внимание вынужденное положение больного, который предпочитает лежать на стороне пораженного легкого, прижимая руками наиболее болезненный участок грудной клетки (рис.12). Это позволяет несколько ограничить дыхательную экскурсию легкого и листков плевры и уменьшить боль.
Рис. 12. Вынужденное положение больного с сухим плевритом

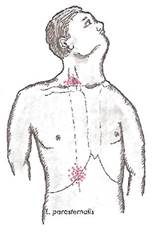
Нередко у больных фибринозным (сухим) плевритом можно выявить болезненность при пальпации большой грудной и трапециевидной мышц (симптом Штернберга). При поражении диафрагмальной плевры болезненность определяется при надавливании в нескольких болевых точках, описанных Мюсси (рис. 13):
- между ножками т. sternocleido - mastoideus (при этом боль иногда иррадиирует в шею и плечо);
- в точке пересечения X ребра и парастернальной линии.
Рис. 13. Болевые точки Мюсси при сухом плеврите с поражением диафрагмальной плевры
Следует помнить, что обнаружение болевых точек не относится к числу специфичных проявлений сухого плеврита и нередко может встретиться при других заболеваниях и синдромах.
При исследовании грудной клетки нередко выявляется частое поверхностное дыхание и небольшое отставание в дыхании пораженной половины грудной клетки. Перкуторпо определяется ясный легочный звук, хотя дыхательная экскурсия нижнего края легкого на стороне поражения может быть снижена из-за боли. При аускультации определяется везикулярное, нередко ослабленное дыхание из-за непроизвольного ограничения дыхательных экскурсий пораженного легкого.
Единственным достоверным объективным признаком сухого плеврита является обнаружение на ограниченном участке грудной клетки шума трения плевры, который слышен на вдохе и выдохе, усиливается при надавливании стетоскопом и не изменяется при откашливании. Иногда шум трения плевры можно выслушать даже при имитации дыхательных движений с закрытым ртом и носом (маневр Вальсальвы).
В начале заболевания шум трения плевры — нежный, напоминает крепитацию. По мере организации фибринозного экссудата шум становится более грубым, похожим на хруст снега или скрип подошвы новых ботинок. В этих случаях шум трения плевры ощущается иногда ладонью, плотно прижатой к грудной стенке.
Течение и исходы сухого плеврита определяются характером основного заболевания. При благоприятном течении воспаление листков плевры подвергается обратному развитию и на месте воспаления, как правило, образуются плевральные сращения (спайки, шварты) или утолщение листков плевры. Если же воспаление прогрессирует, нарастает экссудация, резко снижается резорбция плевральной жидкости и формируется выпотной (экссудативный) плеврит.
Выпотной (экссудативный) плеврит
Расспрос
Выпотной (экссудативный) плеврит в большинстве случаев начинается с описанных выше симптомов фибринозного (сухого) плеврита — острых болей в грудной клетке, усиливающихся при глубоком вдохе, непродуктивного сухого болезненного кашля, субфеб-рильной температуры тела и др. Однако вскоре клиническая картина болезни меняется. Температура тела повышается до фебрильных цифр и сопровождается ознобами, про-фузным потом, симптомами нарастающей интоксикации. Нередко лихорадка приобретает гектический характер.
Известные симптомы интоксикации (мышечная слабость, сопливость, заторможенность, головные боли, снижение аппетита и др.), как правило, выражены умеренно. Явления интоксикации значительно усиливаются при гнойном плеврите — эмпиеме плевры (см. ниже).
По мере накопления экссудата и расхождения листков плевры острые интенсивные боли в грудной клетке уменьшаются или исчезают совсем. При этом больные нередко испытывают чувство тяжести в пораженной половине грудной клетки и жалуются на ощущение «нерасправляющегося легкого».
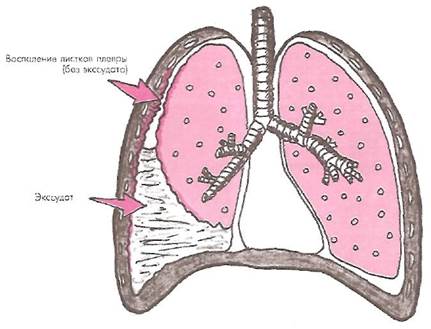
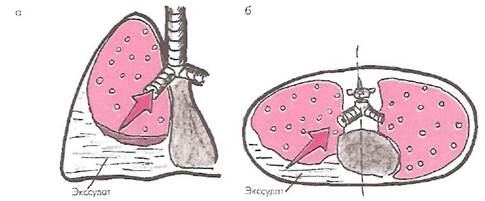
В ряде случаев при распространенном воспалении плевральных листков острые плевральные боли в грудной клетке могут сохраняться даже при скоплении в плевральной полости большого количества экссудата. В описываемых случаях боли, так же как и шум трения плевры, выслушиваемый при аускультации легких, локализуются над уровнем жидкости в месте соприкосновения воспаленных листков плевры (рис. 14).
Рис. 14. Механизм болей в грудной клетке при экссудативном плеврите и распространенном поражении плевры.
По мере накопления экссудата в клинической картине на первый план начинают выступать признаки нарастающей дыхательной недостаточности и смещения средостения и трахеи. У больных появляется одышка, вначале при незначительной физической нагрузке, а затем и в покое. При небольшом количестве экссудата одышка носит характер тахипноэ. При более значительном объеме выпота одышка приобретает отчетливый инспираторный характер и сопровождается признаками усиления работы дыхательной мускулатуры.
Многих больных выпотным плевритом беспокоит рефлекторный непродуктивный сухой болезненный кашель, обусловленный поражением плевры и смещением трахеи.
Физикальные данные
При осмотре нередко обращает на себя внимание своеобразное вынужденное положение — больные стремятся занять полусидячее положение с небольшим наклоном в больную сторону. В некоторых случаях больные предпочитают лежать на здоровой стороне. Таким образом, обеспечивается большая перфузия интактного легкого, что способствует некоторому улучшению оксигенации крови и уменьшению одышки (положение decubitus lateralis ).
Быстрое прогрессирование дыхательной недостаточности сопровождается появлением диффузного «серого» цианоза. При выраженном смещении средостения или наличии сопутствующих заболеваний сердца цианоз приобретает смешанный характер.
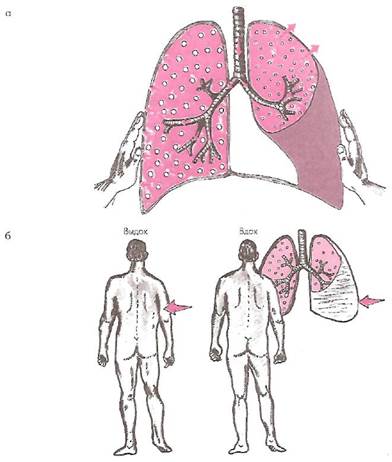
Характерные для экссудативного плеврита клинические признаки выявляются уже при осмотре грудной клетки. Отмечается увеличение в объеме половины грудной клетки на стороне поражения и ее отставание в акте дыхания {симптом Гувера). Межреберные промежутки сглажены, отсутствует их втяжение при дыхании (симптом Литтена). Кожа па стороне поражения отечна и складка ее более массивна, чем па здоровой стороне (симптом Винтриха).
Голосовое дрожание резко ослаблено на стороне поражения в области проекции жидкости на грудную стенку (рис. 15).
Рис. 15. Изменение голосового дрожания (а) и формы грудной клетки (б) при экссудативном плеврите.
При осмотре выявляется выбухание грудной клетки, особенно заметное на выдохе.
Обычно методом перкуссии можно выявить плевральный выпот, если его объем превышает 300-400 мл. При перкуссии в этой зоне определяется выраженное притупление перкуторного звука, а при значительной толщине слоя экссудата — абсолютно тупой («бедренный») звук. При умеренном количестве экссудата верхняя граница тапости проходит по линии Эллиса-Дамуазо (рис. 16).
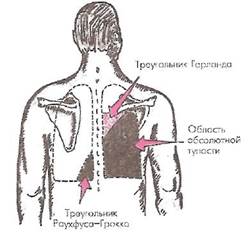
Рис. 16. Изменение перкуторного звука при экссудативном плеврите.
Показаны область абсолютной тупости, соответствующая проекции плевральной жидкости на грудную стенку, треугольник Гарланда (область компрессионного ателектаза) и треугольник Раухфуса-Грокко (смещенное средостение)
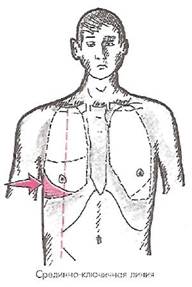
Наиболее высокая точка этой линии располагается по задней подмышечной или лопаточной линии. Отсюда она спускается косо вниз, сзади пересекая позвоночник, а спереди доходя до срединно-ключичной линии па уровне V ребра.
При экссудативном плеврите уровень жидкости наиболее высоко расположен в заднебоковых отделах грудной клетки, где и следует особенно тщательно определять границу притупления звука для ориентировочной оценки объема плеврального выпота. Спереди по срединно-ключичной линии тупость начинает определяться только тогда, когда сзади верхняя граница достигает середины лопатки, что соответствует 2-3 л плеврального выпота (Н.Ф. Филатов) (рис. 17).
Рис. 17. Появление тупого перкуторного звука по передней поверхности грудной клетки при значительном объеме плеврального выпота
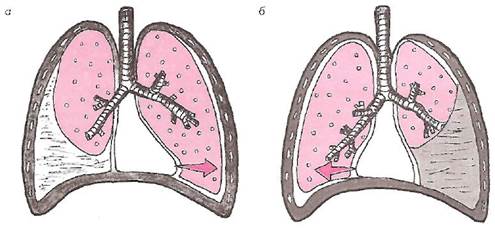
Различия в уровне верхней границы экссудата объясняются, прежде всего, направлением смещения и компрессии легкого снизу вверх (рис. 18, а) и спереди назад (рис. 18, б), т.е. по направлению к корню легкого. При этом наименее смещенными оказываются заднебоковые отделы легкого, испытывающего компрессию. Поэтому именно в этой области жидкость достигает наиболее высокого уровня.
Рис. 18. Смещение (компрессия) легкого снизу вверх (а) и спереди назад (б) при плевральном выпоте
Следует добавить, что при значительных количествах экссудата (более 3-4 л) уровень жидкости и, соответственно, верхняя граница притупления располагаются почти горизонтально.
Сзади выше верхней границы тупости располагается участок поджатого легкого — область компрессионного ателектаза. Он образует так называемый треугольник Гарлан да, ограниченный позвоночником, линией Эллиса-Дамуазо и горизонтальной линией, проходящей через ее верхнюю точку (см. рис. 16). Перкуторно здесь определяется притупление с тимпаническим оттенком. Притупление перкуторного звука связано с умеренным уплотнением поджатого легкого, а тимпанический оттенок указывает на сохранение некоторой воздушности легочной ткани в области компрессионного ателектаза и значительное снижение эластичности легочной ткани.
Наконец, если в плевральной полости скапливается значительное количество экссудата (более 4 л), перкуторно можно определить участок притупления, соответствующий проекции смещенного в здоровую сторону средостения {треугольник Раухфуса-Грокко). Этот треугольник ограничен позвоночником и продолжением линии Эллиса-Дамуазо (см. рис. 16).
Следует добавить, что наиболее ранним клиническим (физикальным) признаком левостороннего выпота является исчезновение тимпанического звука в пространстве Траубе.
При аускультации в области тупого перкуторного звука дыхание значительно ослаблено или вообще не проводится. В треугольнике Гарланда, т.е. в области проекции компрессионного ателектаза па заднюю грудную стенку, можно выслушать слабое бронхиальное дыхание, а иногда и крепитацию. В некоторых случаях над верхней границей плеврального выпота можно выслушать шум трения плевры, что указывает на распространенный характер воспаления плевры.
При экссудативном плеврите в области проекции жидкости на грудную стенку определяется тупой перкуторный звук и резкое ослабление голосового дрожания, бронхофонии и дыхания.
Над треугольником Гарланда, соответствующим компрессионному ателектазу, выявляется притупление перкуторного звука с тимпаническим оттенком, небольшое усиление бронхофонии, слабое бронхиальное дыхание и иногда — крепитация.
При исследовании сердечно-сосудистой системы, прежде всего, обращает на себя внимание смещение средостения.
При парапневмонических выпотах средостение смещается в здоровую сторону. При опухолевых плевральных выпотах, сочетающихся с обтурационным ателектазом, который локализуется на стороне выпота, средостение смещается в сторону пораженного легкого (рис. 19).
При правостороннем парапневмоническом плеврите средостение смещается влево. При этом верхушечный толчок может локализоваться на уровне передней аксиллярной линии (рис. 19, а). В этих случаях отмечается выраженная тахикардия до 120-140 в мин, появление акроцианоза и других признаков сердечной недостаточности.
Левосторонний экссудативный плеврит сопровождается смещением правой границы относительной тупости сердца вправо (рис. 19, б). При значительных смещениях средостения вправо может произойти перегиб нижней полой вены в месте перехода ее через диафрагму, в результате чего резко ограничивается венозный возврат крови к сердцу, снижается ударный объем и сердечный выброс, развивается стойкая артериальная гипотензия.
Рис. 19. Смещение средостения при правостороннем (а) и левостороннем (б) плевральном выпоте.
Рассасывание экссудата обычно происходит в течение 1-1,5 месяцев от начала заболевания. После выздоровления, как правило, сохраняется значительное утолщение листков плевры в месте бывшего воспаления, и нередко образуются плевральные сращения (спайки). Клиническая картина и исходы гнойных плевритов {эмпиемы плевры) существенно отличаются от приведенных выше описаний клинических проявлений экссудативных плевритов (см. ниже).
Лабораторная и инструментальная диагностика
Анализ крови
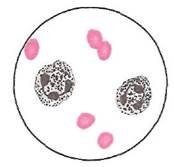
При плевральных выпотах инфекционно-воспалительного генеза в общем анализе крови определяются неспецифические признаки воспалительного синдрома: нейтрофильный лейкоцитоз со сдвигом формулы крови влево и увеличение СОЭ. В тяжелых случаях может выявляться токсическая зернистость нейтрофилов (рис. 20), а также признаки лейкемоидной реакции. Нередко развивается умеренно выраженная анемия нормохромного типа.
К числу характерных изменений в биохимическом анализе крови относятся выраженная диспротеинемия со снижением содержания альбумина и увеличением α1 - и α2 - глобулинов. Повышается также содержание белков «острой фазы воспаления» — С-реактивного протеина, гаптоглобина, серомукоида, сиаловых кислот и т.д.
При асептических плевральных выпотах неинфекционного генеза (аллергических, аутоиммунных, посттравматических, застойных, опухолевых и других) лабораторные признаки воспалительного синдрома не столь значительны или отсутствуют совсем. В анализах крови преобладают изменения, характерные для основного заболевания, осложнившегося плевральным выпотом.
Рис. 20. Токсическая зернистость нейтрофилов
Рентгенологическое исследование
Рентгенологическое исследование для диагностики плеврального выпота имеет решающее значение. При фибринозном (сухом) плеврите также могут быть получены важные, хотя и неспецифические данные, позволяющие с определенной степенью вероятности подтвердить наличие воспалительного процесса в листках плевры.
К рентгенологическим признакам сухого плеврита относятся:
- высокое стояние купола диафрагмы на стороне поражения;
- ограничение подвижности купола диафрагмы и нижних границ легкого при глубоком дыхании (выявляется при рентгеноскопии органов грудной клетки);
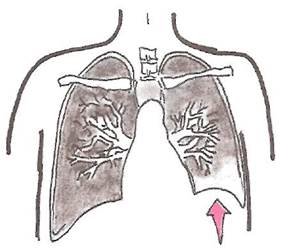
- снижение прозрачности легочного поля над диафрагмой и в области реберно-диафрагмального синуса (рис. 21).
Рис. 21. Высокое стояние купола диафрагмы при фибринозном (сухом) плеврите.
Заметно небольшое снижение прозрачности легочного поля над куполом диафрагмы.
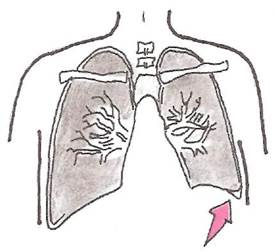
При выпотном плеврите наиболее ранним рентгенологическим признаком скопления жидкости в плевральной полости является сглаживание (облитерация) острого реберно-диафрагмального угла с вогнутой верхней границей уровня жидкости (R.H. Ingram, 1995; рис. 22).
Рис. 22 . Сглаживание острого реберно-диафрагмального угла при небольшом объеме плеврального выпота.
По мере нарастания объема экссудата на рентгенограммах начинает определяться однородное затемнение, которое прилежит к наружному краю грудной клетки и диафрагме. Верхняя граница затемнения чаще располагается косо — сверху вниз и снаружи кнутри (рис. 23). При перемене положения тела затемнение и его верхняя граница меняют свою форму и расположение в связи с перемещением жидкости (рис. 24).
При скоплении в плевральной полости большого количества экссудата в нижнебоковых отделах легочного поля появляется значительных размеров треугольная тень с косой верхней внутренней границей. При этом купол диафрагмы уплощается, а средостение смещается в здоровую сторону (рис. 25).
Иногда экссудат располагается равномерным топким слоем но всей поверхности легкого и создает картину «плащевидного» плеврита. В таких случаях на рентгенограмме вся поверхность легкого завуалирована, а вдоль реберного края проходит характерная краевая полоска тени неодинаковой ширины.
Рис. 23. Рентгенограмма легких при экссудативном плеврите и умеренном количестве плевральной жидкости.
Заметно интенсивное затемнение нижнего легочного поля слева, небольшое увеличение левой половины грудной клетки. Смещение средостения отсутствует
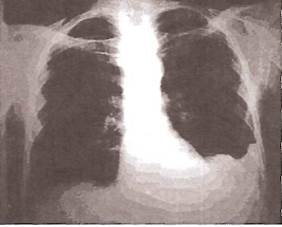
Рис. 24. Изменение формы и расположения затемнения и его верхней границы при перемене положения тела (по Э. Г. Гроссману, 1963)
|
|
Рис. 25. Рентгенограмма легких больного с правосторонним экссудативным плевритом
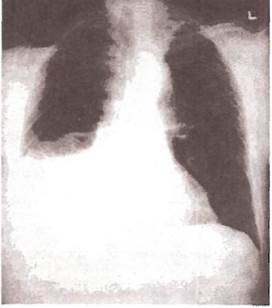
Выявлению малых количеств плеврального выпота (более 100-150 мл) помогает латерография — рентгенологическое исследование в положении пациента на боку на стороне поражения (рис. 26). При наличии свободной неосумкованной жидкости появляется пристеночная узкая лентовидная тень (рис. 27).
Рис. 26. Принцип методики латерографии.
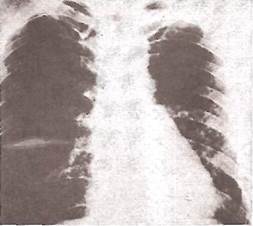
Рис. 27. Узкая полоска плеврального выпота, выявленная при латерографии

При осумкованном выпотном плеврите, развивающемся на фоне плевральных сращений, граница тени жидкости становится более четко очерченной и выпуклой кверху. При междолевых плевритах однородное ограниченное затемнение часто имеет удлиненную форму, ровные, несколько выпуклые границы и совпадает с ходом междолевой щели (рис. 28).
Рис. 28. Ограниченное затемнение легочного поля при осумкованном плеврите справа.
Еще более чувствительными методами выявления плеврального выпота являются ультразвуковое исследование органов грудной клетки (УЗИ) и компьютерная томография (КТ). На рис. 29 представлена КГ больного с правосторонним экссудативным плевритом. В задненижних отделах правого легочного поля (исследование проведено в положении пациента лежа на спине) заметно скопление жидкости с четкими границами и сдавление правого легкого (компрессионный ателектаз). Средостение несколько смещено в «здоровую» сторону
Рис. 29. Компьютерная томограмма больного с экссудативным плевритом.
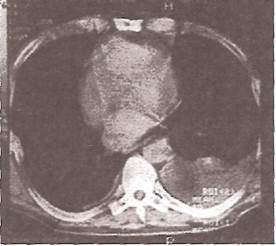
Следует заметить, что при выполнении КТ по коэффициенту поглощения рентгеновского излучения обычно удается легко отличить скопление жидкости в плевральной полости и уплотнение самой легочной ткани, что нередко вызывает затруднения при проведении обычной рентгенографии органов грудной
9-09-2015, 00:14