Рентгенологическое исследование органов грудной клетки у больных с выпотным плевритом целесообразно проводить как до плевральной пункции, так и сразу после нее. Эвакуация достаточного количества плевральной жидкости позволяет уточнить характер патологического процесса в легких (пневмония, туберкулез, опухоль и др.), который мог бы явиться причиной плеврального выпота.
Исследование плеврального выпота
Исследование плевральной жидкости имеет решающее значение для диагностики выпота в полости плевры. Исследование позволяет определить два основных вида плеврального выпота (экссудат и транссудат), уточнить характер патологического процесса в плевре (гнойно-воспалительный, асептический, опухолевой, застойный и т.д.), выделить возбудителя инфекционных плевритов и определить его чувствительность к антибиотикам. У больных со значительным объемом плеврального выпота и выраженной дыхательной недостаточностью экстренная эвакуация плевральной жидкости проводится с лечебной целью и относится к средствам неотложной медицинской помощи.
Техника плевральной пункции (торакоцентеза)
Плевральная пункция (торакоцентез) проводится с диагностической и лечебной целью при наличии плеврального выпота. Считают, что диагностический торакоцентез по казан в тех случаях, когда при латерографии обнаруживается тень свободной жидкости в плевральной полости шириной более 10 мм (Р.Е. Parson, Yuan-Po Tu, 2004). Если возникает необходимость диагностической пункции при меньшем количестве плеврального выпота, исследование проводится только под контролем УЗИ.
Относительными противопоказаниями к проведению торакоцентеза являются:
- значительные нарушения свертывания крови и тромбоцитарно-сосудистого гемостаза;
- выраженная портальная гипертензия, нередко сопровождающаяся варикозным расширением плевральных вен;
- наличие у пациента тяжелой ХОБЛ;
- наличие у пациента одного легкого;
- тяжелое состояние больного (за исключением дыхательной и сердечной недостаточности, вызванной большим объемом плеврального выпота и развитием компрессионного ателектаза или/и смещением средостения).
Торакоцентез проводится под местной анестезией, обычно в VII межреберье (но не ниже VIII ребра) между задней подмышечной и лопаточной линиям (рис. 30). Пункцию проводят по верхнему краю нижележащего ребра, так как по нижнему краю проходят межреберные сосуды и нервы (рис. 31). Срез иглы должен быть направлен вниз (к ребру). Предварительно тщательно исследуют больного, в том числе используя рентгенологический или ультразвуковой метод, для того чтобы получить информацию о местоположении верхнего уровня жидкости. Во время процедуры торакоцентеза больной сидит на стуле, лицом к спинке, свободно положив на нее руки и расслабив мышцы шеи.
Рис. 30. Положение пациента и место прокола грудной стенки при проведении торакоцентеза.
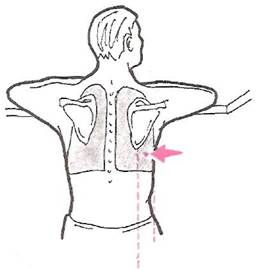
Рис. 31. Схема плевральной пункции.
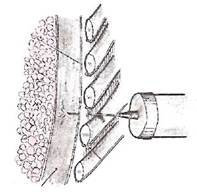
Возможно также положение больного на краю кровати; тогда руки укладывают на прикроватный столик.
Непосредственно перед проведением торакоцентеза врач перкутирует грудную клетку и еще раз определяет уровень жидкости, делая отметку на коже. Кожу спины обрабатывают антисептическим раствором (обычно спиртовым раствором йода), после чего место пункции обкладывают стерильным материалом.
Кожу в месте прокола инфильтрируют раствором анестетика (новокаин, лидокаин), создавая «лимонную корочку». Затем анестезируют более глубоко расположенные ткани (подкожную клетчатку, надкостницу, плевру), медленно продвигая иглу, надетую па шприц, по верхнему краю ребра и постоянно инфильтрируя ткани анестетиком. По мере приближения к плевре введение каждой порции анестетиком чередуют с подтягиванием поршня шприца на себя. Когда в шприце появляется содержимое плевральной полости, иглу извлекают, надевают на шприц толстую и длинную пункционную иглу и медленно и осторожно проводят ее тем же путем в плевральную полость, поддерживая разряжение в шприце.
Иногда при проколе листка плевры ощущается препятствие, связанное с утолщением плевры, а при попадании иглы в полость плевры — ощущение «свободного пространства».
Когда в шприце появилась плевральная жидкость, шприц снимают и немедленно зажимают отверстие канюли пункционной иглы пальцем для предотвращения попадания в полость плевры воздуха. Через иглу вводят специальный проводник, по которому, предварительно удалив иглу, проводят специальный катетер, конец которого прикрывают пальцем. Отводящую канюлю катетера соединяют с вакуум-насосом (аппаратом Потопа) и аспирируют жидкость из плевральной полости. После этого катетер удаляют.
Малое количество плевральной жидкости (выпота) можно удалить также с помощью 20-граммового ширина, создавая в нем разрежение. При этом следует помнить, что при снятии шприца отверстие канюли пункционной иглы необходимо зажать пальцем.
После проведения торакоцентеза на место прокола накладывают стерильную повязку и повторяют рентгенологическое исследование, чтобы оцепить количество оставшейся в плевральной полости жидкости и исключить развитие пневмоторакса.
Удаление большого количества плеврального выпота (более 1,5 л) иногда может сопровождаться быстрым смещением средостения и развитием коллапса. При повреждении межреберных и других сосудов в плевральном содержимом появляется алая кровь.
Осложнения торакоцентеза. При проведении плевральной пункции следует иметь в виду риск развития некоторых осложнений, часть из которых связана с погрешностями в технике торакоцентеза и отсутствием необходимого при проведении пункции плевральной полости ультразвукового контроля. К числу наиболее значимых осложнений относятся:
- пневмоторакс (примерно в 10% случаев торакоцентеза, проводимого «вслепую»);
- кровотечение;
- инфекции;
- артериальная гипотензия и коллапс;
- гипоксемия;
- .воздушная эмболия;
- повреждение селезенки;
- развитие одностороннего отека легкого (при длительном — более 7 дней — существовании компрессионного ателектаза и одномоментном удалении более 1,5 л плевральной жидкости).
Анализ плевральной жидкости включает:
- определение ее физико-химических свойств;
- цитологическое исследование;
- при необходимости — микробиологическое исследование.
Определение физико-химических свойств
Определение физико-химических свойств плеврального выпота начинают с оценки внешнего вида полученного материала и определения его цвета, прозрачности, консистенции и запаха. По этим признакам можно выделить несколько разновидностей плеврального выпота:
Транссудат — невоспалительный выпот в плевральной полости, образующийся в результате повышения гидростатического давления (правожелудочковая или бивентрикулярная сердечная недостаточность) или снижения коллоидно-осмотического давления плазмы крови (нефротический синдром при гломерулонефрите, амилоидозе почек и липоидном нефрозе, при циррозах печени с нарушением ее белково-синтетической функции и др.). По внешнему виду транссудат представляет собой прозрачную желтоватого цвета жидкость, без запаха.
Экссудаты — плевральный выпот воспалительного происхождения (инфекционного и неинфекционного генеза). Все экссудаты отличаются высоким содержанием белка, в частности фибриногена, и большой относительной плотностью. Внешний вид экссудата зависит от характера воспалительного процесса в плевре, клеточного состава плевральной жидкости и некоторых других факторов.
Различают несколько основных видов экссудатов:
- Серозный экссудат — прозрачную желтоватую жидкость, без запаха, по внешнему виду очень напоминающую транссудат. У больных с плевральными выпотами различной этиологии серозный экссудат встречается в 70% случаев (Н.С. Тюхтин). Наиболее частой причиной серозного экссудата являются туберкулез, пневмонии и опухоли.
- Гнойный экссудат — мутный (в связи с обилием лейкоцитов), желтовато-зеленоватого или серовато-белого цвета, густой, сливкообразной консистенции, обычно без запаха. Гнойный экссудат обычно выявляется при плевритах, вызванных бактериальной флорой. При гангрене или абсцессе легкого, осложненном гнилостным плевральным выпотом, последний приобретает неприятный зловонный запах, что обусловлено распадом белка под действием анаэробных бактерий.
- Геморрагический экссудат. В зависимости от примеси крови и длительности ее пребывания в полости плевры имеет кровянистую окраску различной интенсивности — от розового прозрачного до темно-красного и бурого цвета, мутной жидкости и содержит значительную примесь измененных и неизмененных эритроцитов. При их гемолизе экссудат приобретает своеобразный лаковый вид. Геморрагический экссудат чаще наблюдается при плевральных выпотах, связанных с опухолевым процессом в плевре и легком (первичная опухоль плевры — мезотелиома, метастазы опухоли в плевру), при травматическом плеврите и туберкулезе. Реже различные варианты геморрагического выпота, в том числе серозно-геморрагического, выявляются при пневмониях и других заболеваниях.
- Хилезные и хилусоподобные экссудаты — это мутная беловатая жидкость, напоминающая по виду молоко вследствие большого содержания жира. Хилезные экссудаты образуются при затруднении оттока лимфы через грудной лимфатический проток вследствие сдавления его опухолью, увеличенными лимфатическими узлами или при разрыве протока (травма, опухоль). Хилусоподобные экссудаты также содержат большое количество жира, по не за счет примеси лимфы (хилуса), а благодаря обильному распаду клеток, претерпевающих жировое перерождение, что чаще наблюдается при хроническом воспалении серозных оболочек.
- Холестериновые экссудаты представляют собой густую жидкость с темно-желтоватым или коричневатым оттенком и встречаются обычно при хронических осумкованных выпотах давностью несколько лет.
Транссудаты и серозные экссудаты прозрачны, имеют характерную слегка желтоватую окраску. Гнойные, геморрагические, хилезные, хилусоподобные и холестериновые экссудаты в большинстве случаев мутные и по цвету отличаются от транссудатов и серозных экссудатов.
В таблице 6.2 представлены некоторые важные диагностические признаки, которые можно выявить при макроскопическом исследовании плеврального содержимого.
Таблица 2 .
Диагностическое значение некоторых макроскопических признаков плеврального выпота
| Признаки |
Диагностическое значение |
| Кровь в плевральном выпоте |
Опухолевой плеврит (около 44%) Посттравматический плеврит Туберкулезный плеврит Парапневмонический плеврит и др. |
| Белый цвет выпота |
Хилезный выпот Хилусоподобный выпот Холестериновый выпот |
| Цвет шоколадного сиропа |
Амебный абсцесс печени с прорывом в полость плевры |
| Черный цвет |
Выпот при аспергиллезе |
| Выпот желтовато-зеленоватого цвета |
Плеврит при ревматоидном артрите |
| Гной |
Эмпиема плевры |
| Гнилостный запах |
Эмпиема плевры (анаэробные возбудители) |
| Очень большая вязкость выпота |
Мезотелиома |
| Запах аммиака |
Уремический выпот |
Лабораторное исследование физико-химических свойств плевральных выпотов в большинстве случаев дает возможность дифференцировать транссудат и экссудат.
Относительная плотность транссудатов колеблется от 1,002 до 1,015, а экссудатов — выше 1,018.
Белок. Транссудаты содержат не более 5-25 г/л белка, экссудаты — от 30 г/л и более. Особенно большой концентрацией белка отличаются гнойные экссудаты (до 70 г/л). Часто определяют отношение белка плеврального выпота к белку сыворотки крови (белкового коэффициента). Для транссудатов характерен относительно низкий белковый коэффициент (ниже 0,5). Экссудаты отличаются более высоким отношением (>0,5).
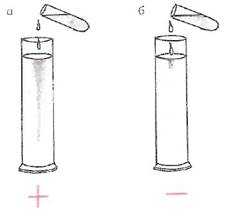
Пробу Ривальта используют для ориентировочного отличия экссудатов от транссудатов. Она основана на том, что при добавлении капли экссудата с относительно высокой концентрацией белка в раствор уксусной кислоты он мутнеет (рис. 32). В цилиндр емкостью 100 мл наливают дистиллированную воду и подкисляют ее 2-3 каплями ледяной уксусной кислоты. Затем в цилиндр добавляют по каплям исследуемую жидкость. Если при этом появляется своеобразное помутнение раствора в виде белого облачка, опускающегося па дно цилиндра (рис. 32, а), пробу считают положительной, что характерно для экссудата. Если падающие капли быстро и бесследно растворяются (рис. 32, б), пробу расценивают как отрицательную (транссудат).
Рис. 32. Положительная (а) и отрицательная (б) проба Ривальта.
Глюкоза. Определение содержания глюкозы в плевральном выпоте проводят одновременно с изучением концентрации глюкозы в крови. Уменьшение отношения уровней глюкозы в плевральной жидкости и крови ниже 0,5 характерно для экссудатов, что часто указывает па блокирование переноса глюкозы в плевральный выпот. Кроме того, в очаге воспаления под влиянием полиморфно-ядерных лейкоцитов и бактерий происходит активация анаэробного метаболизма глюкозы, что сопровождается снижением концентрации глюкозы в плевральной полости, образованием молочной кислоты и двуокиси углерода. Снижение содержания глюкозы ниже 3,3 ммоль/л встречается при туберкулезе, ревматоидном артрите, злокачественных опухолях, пневмонии (парапневмонический выпот), разрыве пищевода, а также в ранних стадиях острого волчаночного плеврита. Наиболее выраженное снижение концентрации глюкозы наблюдается при развитии гнойного плеврита (эмпиемы плевры).
Уменьшение рН плевральной жидкости ниже 7,3 выявляют при тех же патологических состояниях. Значение рН плеврального выпота обычно хорошо коррелирует с пониженным уровнем глюкозы. Снижение рН плевральной жидкости при гнойно-воспалительных и неинфекционных плевритах обусловлено усилением анаэробного метаболизма глюкозы, в результате которого повышается содержание молочной кислоты и СО2 и развивается ацидоз.
Активность лактатдегидрогеназы (ЛДГ) позволяет ориентировочно оцепить интенсивность воспалительного процесса в плевре. Для экссудатов в целом характерен высокий уровень ЛДГ (более 1,6 ммоль/л х ч, а для транссудатов — низкий (менее 1,6 ммоль/л х ч). Иногда определяют так называемый ферментный коэффициент — отношение содержания ЛДГ выпота к ЛДГ сыворотки крови, который в экссудатах превышает 0,6, а в транссудатах — меньше 0,6.
Таким образом, определение физико-химических свойств плеврального выпота в большинстве случаев (хотя не всегда) позволяет дифференцировать транссудат и экссудат, наиболее характерные отличия которых представлены в таблице 6.3.
Запомните: Для транссудатов характерны низкая относительная плотность (1,002-1,015), небольшое содержание белка (до 25 г/л), низкая активность ЛДГ (< 1,6 ммоль/л х ч), сравнительно высокий уровень глюкозы (> 3,3 г/л), отрицательная проба Ривальта, снижение белкового (< 0,5) и ферментного (< 0,6) коэффициентов.
Экссудаты отличаются более высокими значениями относительной плотности (> 1,018) и содержания белка (30 г/л и выше), высокой активностью ЛДГ (> 1,6 ммоль/л х ч), снижением концентрации глюкозы (< 3,3 ммоль/л), положительной пробой Ривальта и увеличением белкового (> 0,5) и ферментного (> 0,6) коэффициентов.
Следует добавить, что высокий уровень амилазы в плевральной жидкости характерен для выпотов, обусловленных заболеваниями поджелудочной железы — острым или обострением хронического панкреатита. Кроме того, повышение амилазы в плевральной жидкости встречается при разрывах пищевода и (очень редко) при аденокарциноме легкого. Характерно, что в этих случаях уровень амилазы в плевральном выпоте более высокий, чем в сыворотке крови.
Иммунологические исследования плеврального содержимого позволяют обнаружить возбудителя заболевания и/или антитела к нему. С этой целью как правило используют высокоинформативные иммуноферментный анализ и полимеразно-цепную реакцию (ПЦР).
Таблица 3.
Основные отличия транссудата и экссудата
| Показатели |
Транссудат |
Экссудат |
| Относительная плотность рН выпота |
< 1,015 |
> 1,018 |
| >7,3 |
<7,3 |
|
| Содержание белка выпота, г/л |
<25 |
>30 |
| «Белковый коэффициент» — отношение: белок выпота / белок сыворотки |
<0,5 |
>0,5 |
| Проба Ривальта |
Отрицательная |
Положительная |
| Фибриноген |
Присутствует |
Отсутствует |
| Осадок |
Имеется |
Незначительный |
| Глюкоза выпота, ммоль/л |
>3,3 |
<3,3 |
| Отношение: глюкоза выпота/глюкоза сыворотки |
>0,5 |
<0,5 |
| ЛДГ выпота, ммоль/л х ч |
<1,6 |
>1,6 |
| «Ферментный коэффициент» — отношение: ЛДГ выпота/ЛДГ сыворотки |
<0,6 |
>0,6 |
Микроскопическое исследование
Микроскопическое исследование плевральных выпотов производят в нативных и окрашенных препаратах. Выпотную жидкость центрифугируют. Для приготовления нативного препарата каплю осадка наносят на предметное стекло и накрывают покровным стеклом. Для получения окрашенных препаратов небольшую каплю осадка помещают на предметное стекло и обычным способом готовят мазок. После его высушивания на воздухе и фиксации препарат окрашивают.
При исследовании нативных препаратов ориентировочно оценивают количество клеточных элементов, их качественный состав и наличие опухолевых (атипичных) клеток. В нативных препаратах можно обнаружить следующие элементы: эритроциты, лейкоциты, клетки мезотелия, опухолевые клетки, детрит, жировые капли, кристаллы холестерина и др.
Эритроциты содержатся в любой выпотной плевральной жидкости. Транссудат и серозные экссудаты содержат небольшое количество этих клеточных элементов (меньше 10 х 109 /л), тогда как в геморрагических экссудатах эритроциты густо покрывают все поля зрения.
Лейкоциты также обнаруживаются во всех плевральных выпотах, однако по попятным причинам их значительно больше в воспалительных жидкостях — экссудатах, особенно в гнойных. В транссудате количество лейкоцитов не превышает 15 в поле зрения или (1 х 109 /л). Соотношение отдельных видов лейкоцитов изучают при микроскопии окрашенных препаратов.
Детрит, характерный для гнойных экссудатов, имеет вид мелкозернистой сероватой массы.
Жировые капли в виде круглых, преломляющих свет капель обнаруживаются при гнойных экссудатах с большим клеточным распадом, а также при хилезных и хилоподобных экссудатах.
Кристаллы холестерина в виде тонких обрезанных пластинок встречаются обычно при старых осумкованных выпотах, чаще туберкулезного происхождения (холестериновые экссудаты).
При микроскопии окрашенных мазков подсчитывают процентное содержание отдельных видов лейкоцитов, а также более детально изучают морфологию других клеточных элементов. Окрашенный препарат просматривают вначале под малым увеличением, а затем с использованием иммерсионной системы.
Нейтрофилы в большом количестве содержатся в гнойном и серозно-гиойном экссудате. При доброкачественном течении заболевания многие нейтрофилы сохраняют активность, в частности выполняют фагоцитарную функцию. При тяжелых гнойных плевритах нейтрофилы, обнаруживаемые в гнойном экссудате, отличаются выраженными дегенеративными изменениями (токсическая зернистость, вакуолизация цитоплазмы, гиперсегментация и пикноз ядер и другие признаки), вплоть до полного распада клеток с образованием детрита. При серозных экссудатах туберкулезной этиологии нейтрофилы выявляются в начальной стадии заболевания, а затем их количество обычно уменьшается, но увеличивается содержание лимфоцитов. При неблагоприятном течении заболевания нейтрофилы сохраняются в экссудатах длительное время, свидетельствуя, по сути, о переходе серозного экссудата в гнойный.
Лимфоциты
присутствуют в любых экссудатах. При серозном характере плеврального выпота (например, туберкулезного происхождения) их содержание достигает 80-90% от общего числа лейкоцитов. Следует, однако, помнить, что лимфоцитарный характер экссудата (преобладание лимфоцитов) рано или поздно проявляется при любой этиологии плеврита,
9-09-2015, 00:14
