Серед екстрагенітальних захворювань переважали захворювання сечовивідної системи та органів дихання, а також варикозна хвороба, тромбофлебіт, що пояснюється перебігом ВІЛ-хвороби та імунодефіцитом.
Основними скаргами ВІЛ-інфікованих жінок із запальними захворюваннями шийки матки були гноєвидні виділення з піхви, свербіння, печія, болі внизу живота, дизурія, кровомазання (посткоїтальні), які вірогідно частіше були ніж у групі порівняння (р <0,05).
Мікробіоценоз піхвового та цервікального вмісту відрізнявся у всіх групах обстежених жінок. Так, у жінок контрольної групі (n =30) при бактеріоскопічному та бактеріологічному дослідженні піхвового секрету, нормальний видової склад мікрофлори піхви мали 27 (90%) пацієнток, чистота піхвових мазків була II ст., показник рН находився в межах норми (4,0 ± 0,5). Кількісний склад резидентної мікрофлори було представлено, власно лактобактеріями, які у 90 % випадків були у кількості 105- 106 КУО/мл. Серед ВІЛ-інфікованих жінок основної групи (n=68) у 43,3% було виявлено зниження кількості лактобактерій та у 56,7% лактобактерії були відсутні. При бактеріологічному та бактеріоскопічному були виявленні специфічні інфекції, такі як трихомоніаз y 38,3% , хламідіоз – 31,7%, гонорея - 13,2%, кандидоз –32,3%, бактеріальний вагіноз у 61,7% жінок основної групи. У групі порівняння (n=30) були отримані наступні данні: у 76,6% жінок було виявлено зниження кількості лактобактерій та у 23,3% жінок цієї групи вони були відсутні. Специфічні інфекції були виявленні в такому процентному відношенні: трихомоніаз - 6,6%, хламідіоз – 10%, гонорея – 3,3%, кандидоз – 16,6%. Бактеріальний вагіноз було виявлено у 33,3% жінок цієї групи. Дисбіоз II ст. спостерігався у 93,3% жінок контрольної групи, у 5% основної групи та 10% групи порівняння. Так, дисбіоз IV ст. спостерігався у 95% основної групи та у 90% групи порівняння відповідно. Величина ВР для виникнення ЗЗШМ в основній групі відповідно складала у разі відсутності лактобактерій 1,2, інфікування трихомоніазом (ВР=1,5), хламідіозом (ВР=1,5), кандидозом (ВР=1,3), бактеріальним вагінозом (ВР=1,3), генітальним герпесом (ВР=1,4), папіломавірусною інфекцією (ВР=2,0).
Таким чином, ВІЛ-інфіковані жінки з запальними захворюваннями шийки матки мали сполучення декількох видів ІПСШ, кандидозу, бактеріального вагінозу, що в 2,3 рази частіше, ніж у ВІЛ-інфікованих без захворювань шийки матки, які є вірогідними факторами ризику для ЗЗШМ.
Видовий склад мікрофлори піхви та цервікального каналу відрізнявся у ВІЛ-інфікованих жінок основної групи та групи порівняння. При запальних захворюваннях шийки матки у жінок основної групи переважала умовно-патогенна грамнегативна мікрофлора, як ентерококи, частота яких була в 7 разів більша, бактероїдів, стрептококів - у 2 рази більше, ніж у жінок групи порівняння. Протей та клебсієла виділялись лише у ВІЛ-інфікованих, які мали запальні захворювання шийки матки. В той же час, частота виділення лактобатерій з піхви у жінок основної групи була 2,3 рази менша, а з цервікального каналу – в 6 разів менша, ніж у групі порівняння.
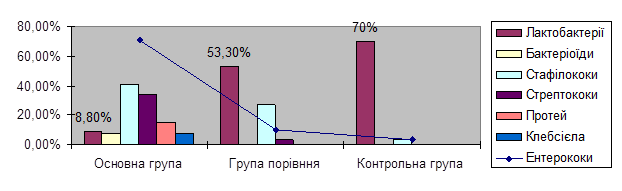
Рис.2. Видовий склад мікрофлори цервікального каналу у обстежених жінок
Тобто, в етіології запальних захворювань шийки матки на фоні імунодефіциту у ВІЛ-інфікованих жінок, важлива роль належить грамнегативній умовно-патогенній мікрофлорі у сполученні з інфекціями, що передаються статевим шляхом. Таким чином, наявність патологічної мікрофлори при відсутності лактобактерій є етіопатогенетичними факторами ризику для виникнення запальних захворювань шийки матки на фоні імунодефіциту, особливо при його прогресуванні.
При кольпоскопічному дослідженні шийки матки основної групи (n = 68) було діагностовано запальні захворювання шийки матки. Більш часто визначався цервіцит у 49 (72%) та ендоцервіцит – 14 (20,6%) який характеризувався наявністю гнійних або слизово – гнійних виділень при кольпоскопічному дослідженні. Ендоцервіцит з ерозією був у 5 (7,4%) жінок основної групи. Запальний процес характеризувався перш за все підвищеною кількістю секрету та вираженою гіперемією. При хронічних цервіцитах найчастіше мала місто локальна, вогнищева гіперемія. Залежно від збудника патологічного процесу характер цих змін відзначався певною специфічністю, але на тлі кольпоскопічних даних, можливо тільки припускати етіологічний фактор.
Вивчали стан імунної системи у ВІЛ-інфікованих обох груп до лікування та після лікування через 3 місяці. У ВІЛ-інфікованих жінок основної групи з запальними захворюваннями шийки матки мав місце виражений імунодефіцит.
Для оцінки результатів комплексного лікування ВІЛ-інфіковані жінки основної групи, які мали III стадію ВІЛ-хвороби та кількість CD4 лімфоцитів <0,4 х109 /л. були розподілені на дві підгрупи, залежно від призначених схем лікування. Першу підгрупу основної групи (1 підгрупа ОГ) склали 32 жінки, які приймали комплексне лікування захворювань шийки матки на фоні високоефективної антиретровірусної терапії (ВААРТ). Другу підгрупу основної групи (2 підгрупа ОГ) склали 36 ВІЛ-інфікованих жінок, які приймали комплексне лікування захворювань шийки матки без ВААРТ.
Комплексне лікування запальних захворювань шийки матки включало: антибактеріальну терапію залежно від наявного збудника інфекції протягом 7-14 днів, з обов’язковим призначенням профілактичної антимікотичної терапії флюконазолом протягом 14-28 днів, залежно від клінічного результату. Місцеве лікування включало застосування препарату з хлоргексидином, до яких чутливий ВІЛ, як свічки „Гексикон”, які мають широкий спектр антимікробного впливу не тільки відносно анаеробної флори але і відносно грампозитивних та грамнегативних бактерій. Після лікування, для відновлення мікрофлори призначали свічки „Вагілак”. Жінкам першої підгрупи, крім комплексного лікування, призначалась високоефективна антиретровірусна терапія трьома або чотирма препаратами. Основний комплекс ВААРТ включав два препарати з нуклеозидних інгібіторів зворотної транскриптази (НІЗТ) (300 мг ретровіру + 150 мг ламівудин або комбівір) двічі на день, один препарат ненуклеозидних інгібіторів зворотної транскриптази (ННІЗТ) (вірамун 200 мг двічі на день). Жінкам, що мали кількість CD4 лімфоцитів <0,2 х109 /л замість ННІЗТ призначали інгібітори протеаз (ІП), як калетру, яка містить лопінавір 200 мг + рітонавір 80 мг двічі на день.
Ефективність комплексного лікування запальних захворювань шийки матки оцінювалась через 1 місяць в основній групі жінок. До оцінки ефективності лікування включали скарги жінок, клінічні дані, результати цитологічного, кольпоскопічного обстеження, бактеріологічні та імунологічні показники. Контрольне обстеження проводили через 3 місяці для діагностики перебігу захворювань шийки матки або виникнення рецидивів. При вивченні перебігу запальних захворювань шийки матки після проведеного лікування в обох підгрупах основної групи загальна частота всіх клінічних симптомів знизилась. Так, гноєвидні виділення з піхви в обох підгрупах знизились до 16,1%, що в 5,2 разів менше, ніж до лікування. Більш ефективним результати лікування були в першій підгрупі жінок, які приймали ВААРТ. Частота гноєвидних виділень з піхви у них була в 2,3 рази, а гноєвидних виділень з шийки матки в 2,6 разів менше порівняно з другою підгрупою.
Після лікування, частота таких симптомів, як свербіння, печія у піхві зменшились у 3 рази в обох підгрупах, а у жінок першої підгрупи частота вказаних вище симптомів була вірогідно нижчою (p<0,05). Болі внизу живота, дизурія зменшились в 4 і 2 рази відповідно в обох підгрупах і вірогідно нижча частота симптомів була у ВІЛ-інфікованих першої підгрупи. Кровомазання (посткоїтальні) після лікування не спостерігались у жінок першої підгрупи і лише у 8,3% жінок – другої, що вказує на ефективність лікування. Гіперемія шийки матки дифузна залишилась після першого курсу лікування у 16,1% жінок основної групи, що в 3,6 разів менше, ніж до лікування (58,8%). В той же час у ВІЛ-інфікованих першої підгрупи частота її вірогідно зменшилась порівняно з другою підгрупою (6,2 і 25% відповідно). Дещо нижчі результати були отримані у жінок з вогневищною гіперемією. Загальна частота її знизилась лише у 1,5 рази і залишалась після лікування у 12,5% жінок першої підгрупи і 36,1% - другої. Такі результати лікування можливо пояснити наступним, що вогневищна гіперемія мала більш тривалий перебіг та глибину враження, недооцінювалась та маскувалась під інші захворювання, лікування яких було неспецифічним.
При порівнянні ефективності першого курсу лікування у жінок двох підгруп основної групи отримані наступні дані: IV тип мазка залишився лише у 9,3% жінок першої підгрупи, що в 2,3 рази менше порівняно з другою, та в 10 разів менше, ніж у загальної кількості жінок основної групи до лікування. Позитивним результатом лікування ВІЛ-інфікованих першої підгрупи було відновлення мікрофлори і зростання кількості лактобактерій >106 КУО/мл у 37,5% , що в 2,2 рази більше порівняно з другою підгрупою. Це пояснюється тим, що на фоні ВААРТ відбулось зниження вірусного навантаження у піхвовому та цервікальному вмісті, що сприяло відновленню мікробіоценозу. В той же час відсутні лактобактерії були у 6,2% жінок першої підгрупи, що в 4,4 рази менше порівняно з таким показником у другій підгрупі. Для таких жінок для профілактики рецидивів буде потребуватись проведення наступних курсів лікування.
Серед мікрофлори, яка була присутня до лікування, після лікування не діагностувалась гонорея, генітальний герпес був лише у 3,1% жінок другої підгрупи. Кандидоз залишався у 14,1% жінок обох підгруп, що в 2,3 рази менше, ніж до лікування. Частота трихомоніазу зменшилась у жінок обох груп в 3,7 рази після лікування, але залишалась у кожної п’ятої жінки другої підгрупи і 6,2% жінок першої. Отримані дані можуть свідчити, що можливо не проводилось лікування статевих партнерів, або самі жінки не приймали повного курсу лікування, або мали повторне інфікування. Папіломавірусна інфекція, яка проявлялась гострокінцевими кондиломами, залишилась у 7 (10,2%) жінок основної групи, що підтверджується даними багатьох досліджень, щодо торпідності лікування даної інфекції.
Таким чином, ефективність етіопатогенетичного першого курсу лікування у ВІЛ-інфікованих жінок першої підгрупи скала 50% (у 16 жінок продовжувала виділятись патологічна мікрофлора) і 12,2% в другій підгрупі, що пояснюється великим вірусним навантаження ВІЛ у піхвовому секреті, зниженою функцією імунної системи.
Після проведеного лікування частота виділеної умовно-патогенної мікрофлори змінилась. Так, лактобактерії виділялись з піхви майже в 3 рази частіше у першій підгрупі та в 1,7 рази – в другій. В той же час, частота виділених лактобактерій з цервікального каналу була вірогідна більша у жінок першої підгрупи (p<0,05). Загальна частота виділених ентерококів з піхви незначно зменшилась, а з цервікального каналу – в 5,6 разів у жінок першої підгрупи, що вірогідно нижче, ніж у другій.
Серед інших умовно-патогенних мікроорганізмів у ВІЛ-інфікованих другої підгрупи вірогідно частіше виділялись з цервікального каналу бактероїди, стафілокок золотистий, протей і клебсієла, які порушували мікробіоценоз та результати лікування.
Таким чином, у ВІЛ-інфікованих першої підгрупи основної групи після лікування відбулось вірогідне зростання лактобактерії та зменшення частоти виділеної умовно-патогенної мікрофлори, як ентерококи, бактероїди, стрептококи, протей та клебсієла.
При кольпоскопічному дослідженні шийки матки основної групи (n=68) після першого курсу лікування було діагностовано значне зменшення частоти запальних захворювань шийки матки. Так після першого курсу лікування дифузна гіперемія шийки матки визначалася у 2 (6,2%) жінок 1 підгрупи ОГ, та 9 (25%) жінок 2 підгрупи ОГ. Вогневищна гіперемія шийки матки визначалася у 4 (12,5%) жінок 1 підгрупи ОГ, та 13 (36,1) жінок 2 підгрупи ОГ. Гноєвидні виділення з цервікального каналу були діагностовано у 2 (6,2%) жінок 1 підгрупи ОГ, та 6 (16,7%) жінок 2 підгрупи ОГ. Відмічалось прискорення епітелізації слизової оболонки шийки матки та нормоплазія плоского багатошарового епітелію.
Враховуючи недостатню ефективність першого етіопатогенетичного курсу лікування запальних захворювань шийки матки у ВІЛ-інфікованих жінок, (гіперемія шийки матки залишалась у 18,7% хворих першої підгрупи і 61% - другої підгрупи та виділення патогенної мікрофлори, як хламідії – у 18,7% жінок першої підгрупи, 22,2% - другої, і відповідно, трихомоніазу – у 6,2% і 13,8%, папіломавірусної інфекції – у 9,5 і 11,1%, кандидозу – у 12,5% і 16,7% та генітального герпесу – у 3,1% другої підгрупи), ми вважали за необхідне продовжити лікування. Другий курс лікування проводився однаково всім ВІЛ-інфікованим жінкам, які мали симптоми запальних захворювань шийки матки та патологічну мікрофлору. Комплексне лікування включало антибактеріальну терапію з урахуванням чутливості до виділеної мікрофлори, ВААРТ – для першої підгрупи, та додаткове призначення препарату “Протефлазид”.
Препарат призначали у комплексній терапії за схемою: перший тиждень по 5 крапель х 3 рази на день, другий та третій тиждень – по 10 крап. х 3 рази на день, четвертий тиждень – по 8 крап. х 3 рази на день. Після місцевого етіопатогенетичного лікування у залежності від мікрофлори (через 7-14 днів) протефлазид призначали місцево у формі тампонів (“Протефлазид” розводили з фізіологічним розчином у концентрації 1:4), які вводили двічі на день протягом 10 днів. Після закінчення проводили клінічне та бактеріологічне обстеження та оцінювали ефективність лікування. Схема комплексного лікування з “Протефлазидом” була ефективною в обох підгрупах ВІЛ-інфікованих жінок. Так, лише у 2 жінок (6,2%) першої підгрупи залишались симптоми запальних захворювань шийки матки у вигляді вогневищної гіперемії, тобто ефективність склала – 93,8%. Симптоми запалення шийки матки залишались у 5 (13,8%) жінок другої підгрупи, ефективність лікування склала 86,2%. Загальна ефективність повторного курсу лікування у 40 ВІЛ-інфікованих обох груп склала 80%, що може рекомендуватись для практичного застосування. ВІЛ-інфікованим жінкам з резистентними запальними захворюваннями шийки матки призначали повторно розширене кольпоскопічне дослідження з біопсією та бактеріологічне дослідження.
Після повторного курсу лікування склад мікрофлори змінився. У всіх ВІЛ-інфікованих першої підгрупи виділялись лактобактерії, а у 75% була кількість лактобактерій >106 КУО/мл. Ознаки папіломавірусної інфекції залишались у 1 (3.1%) жінки, кандидозу та хламідіозу у 2 (6,2%). У ВІЛ-інфікованих другої підгрупи лактобактерії виділялись у 22 (91,6%) жінок. Патологічна мікрофлора, як трихомоніаз була у 1 (2,7%), хламідіоз – у 5 (13,8%), бактеріальний вагіноз, кандидоз – у 3 (8,3%), генітальний рецидивуючий герпес – у 1 (2,7%), ознаки папіломавірусної інфекції – у 2 (5,5%). Тобто, мікст інфекція на фоні хламідіозу була стійкою до лікування у 2 (6,2%) ВІЛ-інфікованих першої підгрупи та у 5 (13,8%) другої підгрупи.
Після повторного курсу комплексного лікування з “Протефлазидом” відновились лактобактерії у першій підгрупі у 100% жінок у піхві та у 75% - у цервікальному каналі та у 75% жінок другої підгрупи у піхві і у 50% - у цервікальному каналі.
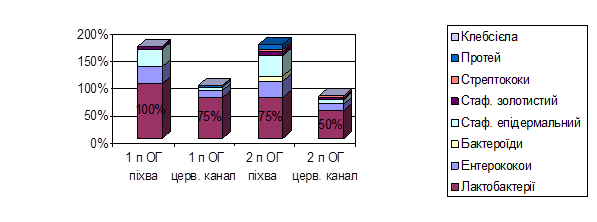
Рис.3 Склад умовно-патогенної мікрофлори піхви та цервікального каналу після лікування
Стан імунної системи покращився після проведеного лікування високоефективною антиретровірусною терапією (рис 4). Так, у ВІЛ-інфікованих першої підгрупи відбулось вірогідне зростання абсолютного числа лімфоцитів, CD4+ та CD8+ лімфоцитів, змінилось співвідношення CD4+/CD8+ (імунорегуляторного індексу) та імуноглобулінів. Так, кількість CD4+ лімфоцитів у першій підгрупі збільшилось до 0,58±0,11, у другій підгрупі – 0,39±0,11, співвідношення CD4+/CD8 склало 0,57 і 0,25 відповідно. У гуморальній системі імунітету після ВААРТ у жінок першої підгрупи вірогідно більше підвищилась концентрація імуноглобулінів А до 1,98 г/л, М – до 1,85 г/л, G до 15,2 г/л, (відповідно у другій підгрупі – 1,23 г/л, 1,42 г/л, 9,9 г/л), що є важливим фактором для ефективного лікування та профілактики виникнення рецидивів запальних процесів шийки матки.
Стан імунної системи у ВІЛ-інфікованих жінок другої підгрупи без ВААРТ погіршився, що пояснюється прогресуванням ВІЛ-хвороби. Покращення стану імунної системи має важливе значення у виникненні рецидивів запальних захворювань шийки матки.
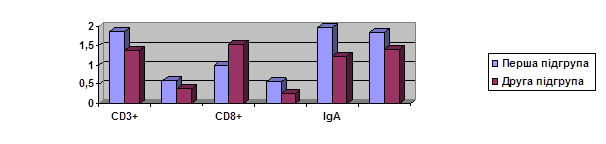
Рис.4. Показники стану імунної системи після лікування
Повторне обстеження ВІЛ-інфікованих жінок після лікування було проведено через 3 місяці. У ВІЛ-інфікованих першої підгрупи ефективність 2 схем комплексного лікування склала 87,5%, другої відповідно 79,7%. Через 3 місяці рецидивів запальних захворювань шийки матки не було у ВІЛ-інфікованих першої підгрупи. Повторне загострення запальних захворювань шийки матки виникло у 3 (8,3%) жінок другої підгрупи. Тобто, повторний курс комплексного лікування з “Протефлазидом” був ефективнішим, який покращив мікробіоценоз піхви, що є важливою умовою для лікування запальних захворювань шийки матки.
Таким чином, для ефективного лікування запальних захворювань шийки матки у ВІЛ-інфікованих жінок важливими факторами є встановлення діагнозу, ідентифікація збудника, визначення імунного статусу, призначення етіопатогенетичної терапії з місцевим лікуванням, відновлення мікробіоценозу статевих шляхів, неспецифічної противірусної терапії та при наявності показань специфічної ВААРТ терапії.
ВИСНОВКИ
У дисертації наведено теоретичне узагальнення та представлено нове вирішення наукової проблеми – диференційного підходу до оцінки факторів ризику, лікування та профілактики запальних захворювань шийки матки у ВІЛ інфікованих жінок, залежно від стану імунної системи (стадії ВІЛ – хвороби), для підвищення ефективності лікування, профілактики виникнення неопластичних процесів.
1. Факторами ризику виникнення запальних захворювань шийки матки у ВІЛ – інфікованих жінок є ранній початок статевого життя (ВР=1,68), більше 5 статевих партнерів (ВР=1,5), не використання бар’єрних методів контрацепції (ВР=1,1), наявність інфекцій, що передається статевим шляхом, при відсутності лактобактерій (ВР = 1,2- 1,5), тривалість ВІЛ хвороби більш п’яти років (ВР=1,76). Перебіг запальних захворювань шийки матки у ВІЛ – інфікованих жінок має тенденцію до рецидивів, стійкість до звичайних схем антибактеріальної терапії у 50% жінок першої підгрупи та 77,7% - другої підгрупи.
2. Мікробіоценоз піхви та цервікального каналу при запальних захворюваннях шийки матки у ВІЛ – інфікованих жінок характеризувався сполученням інфекцій, що передаються статевим шляхом, у поєднанні з грамнегативною умовно – патогенною мікрофлорою, що 2,3 рази частіше ніж у ВІЛ – інфікованих жінок без
8-09-2015, 22:01
