7. Епідуральний, субдуральний та субарахноїдальний крововилив.
8. Травматичний радикуліт.
Поняття нестабільності пошкодження хребта важливий критерій який дозволяє уникнути вторинних ушкоджень спинного мозку при зміщені кісткових структур. Для оцінки стабільності пошкодження доцільно користуватися критеріями Whіtе [24].
Таблиця 3.1 - Критерії оцінки стабільності пошкодження
| Елемент хребетного стовпа | Оцінка |
| Пошкоджений передній стовп | 2 |
| Пошкоджений задній стовп | 2 |
| Пошкоджено реберно-хребтове з'єднання | 1 |
| Рентгенологічні критерії | 4 |
| Зміщення на сагітальних знімках більше 2,5 мм | |
| Кіфотична деформація | |
| Пошкоджений спинного мозку, кінського хвоста | 2 |
| Аксіальне навантаження на хребет в майбутньому | 1 |
Якщо загальна оцінка складає 5 і більше балів, пошкодження вважається нестабільним.
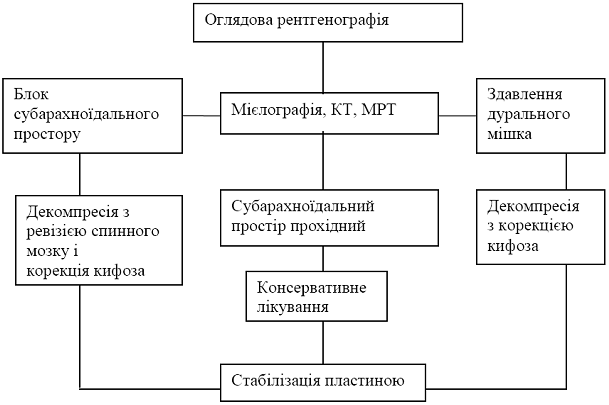
Рис. 3.5 - Діагностика ушкоджень хребта, тактика лікування”
Важливою є періодизація травми спинного мозку, яка пояснює динаміку клінічної картини та дозволяє адекватно вибрати лікувальну тактику.
Гострий період (2-3 доби) — клінічні прояви ураження спинного мозку різного ступеня тяжкості схожі внаслідок того, що клінічна картина може бути викликана як спінальним шоком (синдром повного порушення провідності спинного) так і забоєм чи переривом мозку. В цей період набряк і набухання спинного мозку ще не розвилися.
Ранній період (з 4 доби 2-3 тижнів) — проявляється розвитком набряку і набухання спинного мозку, формування вторинної гематомієлії, виникненням вторинних метаболічних та цитотоксичних пошкоджень спинного мозку, розвитком трофічних порушень. В цей період явища спінального шоку ще тривають, тому клінічна картина пошкоджень спинного мозку різного ступеня тяжкості може бути схожою.
Проміжний період (2-3 тижні до 2-3 місяців). На початку даного періоду зникають явища спінального шоку, набряку спинного мозку та виявляється дійсний характер та об'єм пошкодження спинного мозку — забій спинного мозку, часткове або повне порушення неврологічних функцій нижче рівня ураження.
Пізній період (з 3-4 місяця до 2-3 років після травми) — відновлення функцій спинного мозку, виражене в різній мірі в залежності від важкості його пошкодження (максимально можливе відновлення функцій спинного мозку може відбуватись 5-10 років після травми). Можливо віддалене погіршення неврологічної симптоматики, яке обумовлене розвитком рубцевого процесу, кістоутворенням, розвитком післятравматичної сирингомієлії, прогресуванням кіфотичної деформації хребта, явищами нестабільності із пізньою компресією спинного мозку.
Після встановлення діагнозу необхідно виробити лікувальну тактику: медикаментозне лікування, фіксація зовнішніми ортезами, тракція, оперативне лікування.
На основі проведених подвійних-сліпих рандомізованих, контрольованих досліджень в протоколи лікування хворих з хребетно-спинномозковою травмою та неврологічною симптоматикою включено високі дози метил преднізолону [18].
- Якщо з моменту травми минуло не більше 3 годин метилпреднізолон призначається за наступною схемою: навантажуюча доза 30 мг/кг (протягом години), з наступною, протягом 23 годин інфузією зі швидкістю 5,4 мг/кг/год.
- Якщо з моменту травми минуло 3-8 годин метилпреднізолон призначається за наступною схемою: навантажуюча доза 30 мг/кг (протягом години), з наступною, протягом 47 годин інфузією зі швидкістю 5,4 мг/кг/год.
Оперативне лікування потрібно проводити так швидко, як це дозволяє стан хворого.
Разом з тим ургентне оперативне втручання, направлене на декомпресію мозку без адекватної стабілізації хребта, слід вважати хибною тактикою, оскільки при нестабільному ушкодженні хребта після декомпресійної лямінектомії нестабільність ще більше зростає, навіть перекладання хворого може призвести до травматизації мозку.
Оперативні втручання при травмі шийного відділу хребта бажано проводити в перші 24 години після травми. На 3-4 день у таких хворих виникає висхідний набряк мозку, оперативні втручання супроводжуються високою летальністю. Якщо не вдалося прооперувати хворого в першу добу, оперативні втручання при травмі шийного відділу хребта доцільно проводити після регресу набряку спинного мозку на 14 добу. Травматичні пошкодження грудних та поперекових хребців небезпекою набряку спинного мозку не супроводжуються [17, 14].
Протипоказання до нейрохірургічного втручання:
- порушення дихання (окрім якщо вони викликані пошкодженням вище С4 хребця);
- грубі гемодинамічні порушення;
- висхідний набряк шийного відділу спинного мозку;
- грубі екстраспінальні ушкодження, розриви паренхіматозних органів, гематоми в порожнинах, шок.
Абсолютними показаннями до нейрохірургічного втручання є:
- деформація хребетно-спинномозкового каналу з компресією спинного мозку та неврологічною симптоматикою;
- наявність кісткових та м'якотканинних уламків в хребетно-спинномозковому каналі;
- часткова чи повна блокада лікворних шляхів;
- нестабільність хребта з неврологічною симптоматикою;
- деформація хребта з неврологічною симптоматикою;
- радикулярні больові синдроми викликані нестабільністю та деформацією хребта;
- травматичні кили міжхребцевих дисків [4, 5, 13]. Відносними показами до нейрохірургічного втручання є:
- помірна компресія спинного мозку без неврологічної симптоматики;
- нестабільність хребта без неврологічної симптоматики;
- деформація хребта без неврологічної симптоматики;
- анатомічний перерив спинного мозку за наявності деформації та нестабільності хребта (з метою стабілізувати хребет);
- пошкодження хребта без компресії мозку та з неврологічною симптоматикою, яка швидко регресує;
- субдуральні гематоми, інтрамедулярні гематоми, забій спинного мозку (вирішується в кожному конкретному випадку залежно від розмірів гематом, ступеня набряку мозку) [15].
Якщо у хворих з кістковими пошкодженнями хребта вибрана консервативна тактика, рекомендовано:
1. Вивихи шийних хребців можна вправити тракцією вагою до 12% від маси тіла постраждалого (максимальний термін до 3 діб). Тракцію можливо досягти скелетним витяжінням чи апаратами типу Гало-вест. Тракцію при більшості краніовертебральних пошкодженнях застосовувати не бажано. Ручне вправлення не рекомендоване.
2. Необхідно мати на увазі, що тракція при переломах тіл шийних хребців небезпечна, так як може призвести до додаткової компресії мозку. Якщо вправлення вивихів не вдається провести консервативно, слід провести вправлення інтраопераційно з заднього доступу, при цьому операцію слід завершувати фіксацією хребта.
3. Хворим з стабільними кістковими пошкодженнями шийного відділу хребта для фіксації хребта показано використання зовнішніх ортезів — шийних комірців, апаратів Гало-вест протягом 2-4 місяців.
4. Хворим з кістковими пошкодженнями грудного та поперекового відділів хребта: ліжковий режим протягом 4 місяців та використання зовнішніх ортезів під час мобілізації хворих протягом 2-4 місяців.
5. Хворим з кістковими пошкодженнями слід приймати препарати кальцію. Препарати кальцію протипоказані в гострому періоді у хворих з хребетно-спинномозковою травмою та неврологічною симптоматикою [10].
Під час оперативного втручання досягаються наступні цілі: декомпресія спинного мозку та корінців; відкрите вправлення зміщення; фіксація хребців та голови. Декомпресія спинного мозку та корінців проводиться шляхом видалення вільних кісткових уламків та зміщених частин хребців, що викликають компресію. Резекція кісток повинна бути мінімально необхідною для декомпресії і часто сама адекватно виконана репозиція призводить до декомпресії спинного мозку та корінців. Відкрите вправлення виконується тільки після адекватної декомпресії. При відкритій репозиції необхідно контролювати мозок щоб не було тимчасового чи постійного збільшення компресії під час вправлення. Якщо з'ясовано, що відкрите вправлення приведе до тимчасового чи постійного збільшення компресії дурального мішку та спинного мозку зону кісткових резекції та відповідно декомпресії мозку необхідно розширити. Хірургічна декомпресія спинного мозку та стабілізація хребта може бути досягнута використанням передніх і задніх доступів, і відповідних фіксуючих систем. „Ідеальна" система для стабілізації ушкодженої ділянки хребта повинна: 1) фіксувати тільки ушкоджені сегменти; 2) забезпечувати негайну стабілізацію хребта до часу утворення кісткового зрощення, без використання зовнішніх фіксуючих засобів; 3) бути ефективною навіть при відсутності дужок хребців; 4) жоден елемент фіксуючої системи не повинна знаходитися в хребетному каналі [19].
Рис. 3.6 - Реабілітаційне і відновне лікування ушкоджень хребта.
Загальна оперативна тактика:
1. Вентральная компресія спинного мозку, як правило, потребує передніх та передньобокових доступів з частковим чи повним видаленням тіла пошкодженого хребця, декомпресії спинного мозку (переломи тіл шийних хребців потребують виконання переднього паратрахеального доступу, переломи тіл грудних хребців потребують трансторакальних трансплевральних чи екстраплев-ральних доступів, переломи поперекових хребців потребують передньобокових заочеревинних доступів). Трансабдомінальні та трансторакальні втручання виконуються нейрохірургами, які володіють цими втручаннями чи комбінованою бригадою з залученням торакальних, абдомінальних хірургів.
2. Дорсальна компресія спинного мозку та корінців потребує задніх доступів.
3. У деяких випадків вентральної декомпресії можна досягти з задньобокового доступу. Така можливість вирішується з урахуванням топографо-анатомічних особливостей конкретних пошкоджень.
4. У деяких випадках для адекватної декомпресії необхідно використовувати комбінацію заднього та переднього доступів. Така можливість вирішується з урахуванням топографо-анатомічних особливостей конкретних пошкоджень.
5. Дуротомія та ревізія субдуральних просторів і спинного мозку показані під час декомпресії спинного мозку, якщо за даними КТ чи МРТ є підозра на компресію мозку субдурально. Ревізія субдуральних просторів доцільна і в разі, якщо за даними МРТ лікворні шляхи на диференціюються, чи інформацію про стан субдуральних просторів отримати не вдалося. Забій спинного мозку без гематом та пошкодження твердої мозкової оболонки ревізії субдуральних просторів не потребує [23].
Фіксація хребта
1. Після виконання корпоректомії необхідно виконати корпородез аутокісткою чи титановими конструкціями, стабілізувати тіла вище та нижче розташованих хребців пластинчато-гвинтовою конструкцією. Проведення корпородезу кісткою чи титановою конструкцію без додаткової гвинтової фіксації в тіла хребців недостатньо стабілізує хребет. Перспективним слід вважати конструкції, де гвинти жорстко кріпляться до пластин під заданим кутом.
2. Оптимальними методами задньої фіксації шийного відділу слід вважати рамково-дротяний ректангел чи пластинчато-гвинтову трансартикулярну фіксацію. Рамково-проволочний ректангел також є оптимальним методом фіксації краніовертебральних пошкоджень.
3. Оптимальними методами задньої фіксації грудного та поперекового відділу хребта слід вважати транспедикулярну чи ламінарну систему фіксації з жорстким кріпленням шурупів чи крючків до штанг [22].
Під час декомпресії спинного мозку та фіксації хребта потрібно намагатися провести його редресацію (вправлення) з наступною фіксацією у вправленому положенні.
Після втручань на шийному відділі застосовуються зовнішні ортези (шийні комірці, апарати Гало-вест) протягом 2 місяців. Після втручань на грудному та поперековому відділах використання зовнішніх ортезів не доцільне.
Хірургічна тактика вибирається в залежності від конкретного виду травматичного пошкодження хребта та спинного мозку.
До краніовертебральних ушкоджень відносяться ушкодження мищелків потиличної кістки, перших двох хребців і їхнього зв'язкового апарату. Типові біль і обмеженням рухливості в шийно-потиличній області, утруднення згинання і розгинання голови. Часті неврологічні розлади — тет-рапарези, тетраплегія. Сенсорні розлади можуть бути корінцеві в зоні С1-С3, та провідникові починаючи з рівня С1.

Рис. 3.7 - Реабілітаційне і відновне лікування ушкоджень хребта
Серед ушкоджень краніовертебрального регіону виділяють наступні:
1. Переломи кондилоподібних відростків. 1): стабільні переломи, лінія перелому проходить через мищелки при відсутності їхнього зміщення. 2А): стабільні переломи, зміщені мищелки без ознак ушкодження зв'язкового апарата, зміщення відростків при поворотах голови відсутні. 2В): нестабільні переломи — зміщені відростки з ознаками ушкодження зв'язкового апарата, зміщення відростків при поворотах голови. Рентгенологічними критеріями нестабільності є: аксіальна ротація атланто-окципітального комплексу в одну сторону більш 8 градусів; зміщення атланто-окципі-тального комплексу в одну сторону більш ніж на 1 мм, С1 хребець перекриває С2 більш ніж на 7 мм, аксіальна ротація в С1-С2 комплексі більш, ніж на 45 градусів, зміщення С1 хребця відносно С2 більш ніж на 4 мм, відстань між заднім краєм тіла С2 і заднім краєм дуги С1 більш 13 мм, МРТ дані, що свідчать про розрив зв'язок.
2. Атланто-окципітальні дислокації (вивихи). Зміщення атланта стосовно кондилоподібних відростків. Вивих може бути однобічним і двобічним. Двосторонній вивих супроводжується повним руйнуванням зв'язкового апарата, суглобних капсул атланто-окципітального суглоба. Як крайній прояв атланто-окципітальної дислокації виділяється розрив атланто-окципітального зчленування. Механізм травми — різке закиданням голови до заду. При цьому розривається весь зв'язковий апарат, що з'єднує потиличну кісту і С1 хребець. Травма закінчується летально.
3. 1) Перелом задньої дуги, найчастіше в місці її з'єднання з бічними масами. 2). Перелом бічних мас з одного боку, який зрідка супроводжується переломом задньої дуги з боку перелому бічної чи маси на протилежній стороні. 3). Вибухові переломи типу Джеф-ферсона. Звичайно буває чотири переломи, два переломи передньої дуги і два задньої. Такий перелом виникає в основному в результаті вертикальної компресії. Ізольовані переломи задньої дуги є стабільними. Переломи передньої дуги можуть бути стабільними і нестабільними. Переломи Джефферсона в основному стабільні.
4. Розриви поперечного зв'язування СІ хребця. Ушкодження є нестабільними, часто вимагають хірургічного втручання. Розрізняють: 1) вивих уперед з розривом поперечного зв'язування
— украй нестабільна травма, що часто закінчується летально через значну компресію спинного мозку між зміщеним до заду зубоподібним відростком і задньою дугою С1. 2) Вивих уперед з переломом, що проходить через основу зубоподібного відростка. Це ушкодження рідко супроводжується суттєвими неврологічними розладами. 3) Вивих до заду — рідке ушкодження. Механізмом — раптове розгинання голови з різким розтяганням зв'язок внаслідок удару в підборідну область. У результаті цього С1, хребець зміщається до заду над верхівкою зубовидного відростка, що залишається інтактним і знаходиться попереду передньої дуги атланта. Поперечне зв'язування також залишається непошкодженим.
5. В основному визначає лікувальну тактику: 1) відривний перелом верхівки зуба. Характеризується доброякісним плином, хірургічного лікування не потрібно. 2) перелом основи зуба в місці його злиття з тілом
Перелом має схильність до не зрощення; 3) перелом що розповсюджується на тіло аксіса. Зазвичай зростається, у зв'язку з чим переважно лікується консервативно.
6. Виділяють: 1) поперечне зв'язування С1 хребця інтактне. З цієї причини немає переднього підвивиху атланта. Можливі ротації голови. 2) розриви поперечного зв'язування, атланто-аксіальна нестабільність. 3) ушкодження поперечної і капсулярної зв'язки (зустрічається рідко). 4) "фіксована ротація" — атлант фіксований у ротаторному положенні стосовно аксісу, мається заднє зміщення СІ хребця. Повна неможливість ротаторних рухів атланта навколо зубовидного відростка.
7. Травматичний спонділолістез аксіса ("переломи ката"). Ушкодження характеризувалося двостороннім відривом дуги від тіла С2 біля її коренів. Травматичний спонділолістез аксіса найбільше часто викликається дорожньо-транспортними випадками, пірнанням. За даними рентгенографії в залежності від ступеня зміщення і кутової деформації, виділяють чотири типи ушкоджень: 1) двосторонній відрив дуги від С2 хребця, без зміщення і кутової деформації. Неврологічний дефіцит відзначається рідко, ушкодження стабільне. 2) перелом обох коренів дуг зі зміщенням більш ніж на 3 мм, з невеликою кутовою деформацією. 2А) перелом подібний перелому типу 2, але з превалюванням вираженої кутової деформації. 3) значний зміщення і кутова деформація. Часто зустрічається неврологічний дефіцит. 4) комбіновані ушкодження С1-С2 хребців — є сполученням відзначених вище типів ушкодження [16].
Принципи лікування вивихів хребців краніовертебрального переходу: 1) зовнішня фіксація ортезами (шийні комірці, апарати Гало-вест); 2) тракція шийного відділу (скелетне витяжіння, апарати Гало-вест); 3) оперативне лікування. Ручне закрите вправлення в даний час не можливо вважати оптимальним методом лікування.
Показання до зовнішньої фіксації ортезами: Стабільні переломи, відсутність зміщення, відсутність компресії мозку та корінців, тяжкий стан хворого.
Показання до тракції (тільки апарати Гало-вест) краніовертебрального відділу обмежені, в основному це: вивихи С1-С2 хребців без чи з пошкодженням зв'язкового апарату.
Показання до задньої атланто-аксіальної декомпресії та стабілізації: травматична атланто-аксіальная нестабільність з розривом поперечного зв'язування, переломами зубовидного відростка ІІ— ІІІ типу, нестабільність, що виникала внаслідок переломів С1, чи "зуба" С2. Декомпресії мозку та редресації хребців можливо досягти шляхом обережного інтраопераційного вправлення спочатку без кісткових резекцій. Якщо під час поступового вправлення не буде даних за збільшення компресії мозку то вправлення можливо й закінчити без кісткових резекцій.
Це спростить встановлення стабілізуючих систем та зменшить розміри систем стабілізації. Якщо під час поступового вправлення з'ясовано, що компресія збільшується, в основному дугою С1 хребця та нижнім краєм луски потиличної кістки проводиться лямінектомія С1 та резекція нижнього краю луски потиличної кістки.
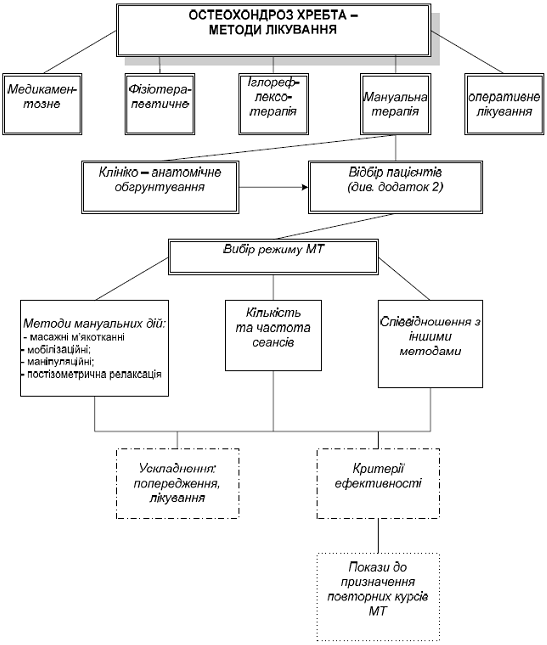
Рис. 3.8 – Мануальна терапія при остеохондрозі хребта
Далі проводять встановлення фіксуючих систем. Для окципіто-цервикальної фіксації в даний час найбільш виправдані фіксуючі системи трьох типів: рамковий фіксатор Ьіщие із субокципітальною і субламінарною фіксацією дротом, окципітоцервікальна стрижнева система з окципитальною фіксацією гвинтами і ламінарною фіксацією гачками, задня транспе-дикулярна фіксація в С2 та додаткова стабілізація пластинами і гвинтами в латеральні маси С1, трансартикулярно в С3 [21, 23].
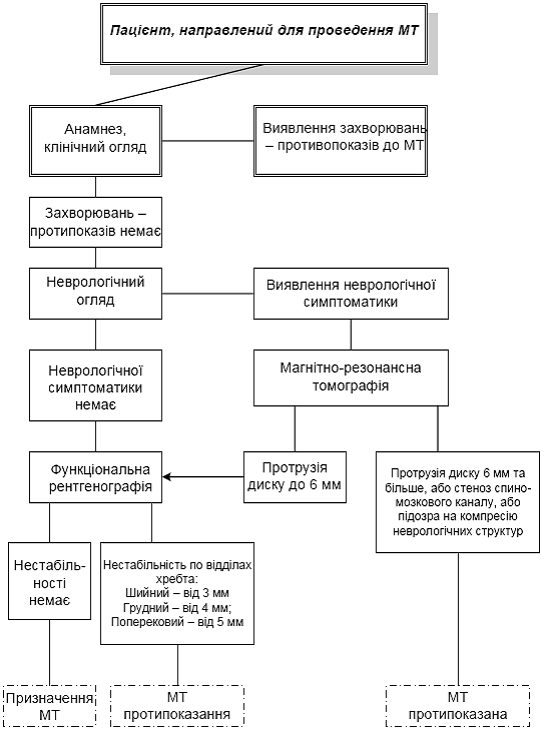
Рис. 3.9 - Порядок відбору пацієнтів для мануальної терапії
Методи декомпресії та фіксації краніовертебрального зчленування з передніх оперативних доступів дозволяють стабілізувати переломи і дислокації зубовидного відростку. Трансоральний доступ дозволяє провести резекцію передньої напівдуги С1, зуба С2 хребця та вентральну декомпресією краніовертебрального з'єднання. При явищах нестабільності краніовертебрального з'єднання цей доступ комбінується з заднім втручанням і фіксацією краніовертебрального з'єднання одним із методів які наведені вище. При переломах зубовидного відростка С2 оптимальним методом є внутрішня трансдентальна фіксація С2 гвинтом [23].
До пошкоджень шийного відділу хребта відносяться ушкодження СЗ-С7 хребців і їхнього зв'язкового апарату. Типові біль і обмеженням рухливості в шийній ділянці, локальна болючість і деформація, зменшення або відсутність чутливості нижче рівня ушкодження, порушення рухів у верхніх і нижніх кінцівках (при травмі С3-С6), у нижніх кінцівках (при травмі С7), порушення функції тазових органів.
За механізмом та типом пошкодження кістково — зв'язкового апарату шийного відділу хребта виділяють.
І. Вивих: А. Передній підвивих. Б. Двостороння міжсуглобова дислокація (двосторонній суглобовий вивих). В. Простий клиноподібний перелом тіла хребця. Г. Переломи "глинокопа" — відривні переломи остистих відростків. Д. Флексійні відривні переломи тіла хребця (перелом в вигляді каплі сльози).
ІІ. Флексійно-ротаційні пошкодження: А. Одностороння міжсуглобова дислокація (односторонній суглобовий вивих).
ІІІ. Гиперекстензійно-ротаційні пошкодження: А. Переломи подушки суглобового відростка.
ІV. Вертикальні компресійні переломи: А. Вибухові переломи.
V. Гіперекстензійні ïîøêîäæåííÿ: А. Гіперекстензійні вивихи. Б. Переломи дуг. В. Гіперек-стензійні переломовивихи.
VІ. Переломи внаслідок бокового згинання: А. Переломи ункоподібного відростка [18]. Принципи лікування пошкоджень шийного відділу хребта та спинного мозку. Покази до вибору методів лікування травми шийного відділу хребта й спинного
8-09-2015, 22:59
