Отже, основними чинниками ПП, ускладнених ПРПО, є хронологічні, сезонні, соціальні й медичні фактори ризику. Супутня соматична патологія у таких жінок, ймовірно, формує сприятливий фон для порушення компенсаторно-адаптаційних процесів і полегшує розгортання інфекційних захворювань у матері та дитини.
При порівнянні мікробіоцинозу цервікального каналу у жінок з нормальним перебігом недоношеної вагітності і ускладненої ПРПО виявлено значні відмінності у їхньому кількісному і якісному складі. Як у вагітних контрольної групи, так і у вагітних із ПРПО виявляли значну заселеність цервікального каналу аеробними і анаеробними бактеріями, вірусами, простійшими й дріжджовими грибами.
Для здорових вагітних характерно було домінування лактобацил у вагінальних виділеннях у 100 % випадків (107 КУО/мл), кількість умовно-патогенної мікрофлори не перевищувала 102 КУО/мл.
У групі жінок із ПРПО ми знаходили проміжний варіант мікроценозу виділень із цервікального каналу, за якого умовно-патогенна мікрофлора досягала помірної кількості (105 КУО/мл), а при розвитку хоріоамніоніту визначали клініку неспецифічного вагініту, яка характеризувалася відсутністю росту лактобацил (або їхня кількість була мінімальною — 104 КУО /мл); ріст умовно-патогенної мікрофлори був у високому титрі (107 КУО/мл). Аналіз мікробіологічного складу навколоплодових вод показав, що під час розвитку хоріоамніоніту провідну роль відіграє кількість умовно-патогенних мікроорганізмів у навколоплодових водах ³ 102 КУО/мл. Крім того, зазначено, що мікроорганізми асоціювалися між собою, що підвищувало ризик реа- лізації інфекції як у матері, так і у дитини. Дослідження бактеріального складу мікробіоценозу цервікального каналу у жінок із ПРПО при недоношеній вагітності підтвердило, що видовий склад мікробіоценозу цервікального каналу у жінок із ПРПО і хоріоамніонітом значно менший, ніж в основній групі з ПРПО. Головними передставниками такого мікробіоценозу є: Streptococcus A та B (25—37 %), Esсherichia coli (37 %), Gardnerella vag.(35 %), Fusobacterium (40 %), Peptostreptococcus (45 %), Bacteroides (34 %), Stafilococcus aureus (16 %), Proteus mirabilis (10 %). Це означає, що виявлення у пологових шляхах вагітних із ПРПО вищенаведених мікроорганізмів є прогностичним фактором ризику розвитку септичних ускладнень матері й плода. І обов’язково має враховуватися лікарем у разі призначення антибактеріальної терапії.
Оцінку стану внутрішньоутробного плода проводили з використанням КТГ, УЗД, доплерометрії. Порівняльний аналіз оцінки стану внутрішньоутробного плода показав значну перевагу доплерометрії порівняно з КТГ і біофізичним профілем плода на фоні недоношеності, ускладненої ПРПО. Доплерометрія стану плода дає змогу розробити диференційований підхід до лікування, оцінити застосовану терапію та визначити оптимальний термін пологорозроджнення.
Проведення імунологічних досліджень у жінок із ПРПО показало підвищення Т-лімфоцитів (CD3+) і природних кілерів (CD16+) порівняно з групою здорових вагітних. Збільшеною відносно показника останніх була кількість лімфоцитів з активаційним маркером CD25, В-лімфоцитів. У жінок із ПРПО спостерігали також зростання імунорегуляторного індексу CD4+/CD8+ (Р < 0,05) відносно контрольного показника за рахунок підвищення відносної кількості Т-хелперів (CD4+) і зменшення Т-супресорів (CD8+) порівняно з даними здорових вагітних. Найзначніші відхилення від контрольних показників було виявлено у жінок, в яких пологи відбулися протягом 24 год безводного періоду (1-ша група). Спостерігали істотне збільшення відносної кількості Т-лімфоцитів (CD3+), Т-хелперів (CD4+), природних кілерів (CD16+) та CD25+-клітин порівняно з показниками здорових вагітних (Р < 0,05).
При дослідженні киснезалежного метаболізму Нф і Мц у вагітних із ПРПО спостерігали підвищення спонтанного та індукованого НСТ-тестів фагоцитів на фоні зниження їхнього ФР. У вагітних 2-ї групи, у котрих вагітність пролонгувалась із тривалим безводним періодом, показники НСТ-тестів відрізнялись від норми меншою мірою, ніж у вагітних 1-ї групи. Резервні можливості Мц і Нф у жінок 2-ї групи змінювались у бік збільшення, а у 1-ї групи були значно зниженими (Р < 0,05). У вагітних із ПРПО відзначено зростання відносно контрольних параметрів показників фагоцитозу — ПФ і ФЧ, що свідчить на користь посилення функціональної активності Мц і Нф.
У вагітних із ПРПО значно підвищувався рівень ЦІК. Найбільше відхилення від норми (на 63,5 %) виявлено у жінок 1-ї групи. Дослідження вмісту імуноглобулінів основних класів (A, M, G) у вагітних із ПРПО не виявило суттєвих відхилень від норми рівнів IgG та IgА, лише рівень IgМ перевищував контрольний показник. У 1-й групі вагітних спостерігали підвищення не лише рівня IgМ, а й IgА, що вказує на більший ступінь запалення.
У вагітних із ПРПО було виявлено підвищення концентрації цитокінів, які відповідають за клітинну імунну відповідь. Істотно збільшеним відносно групи контролю у вагітних із ПРПО був вміст сироваткового ІФН (у 8,7 і 7,8 раза, відповідно у жінок 1-ї та 2-ї груп) (рис. 1), а високий рівень ІФН в сироватці крові може порушувати нормальний розвиток плацентації з обмеженням інвазії трофобласта та спричинювати на ембріон пряму токсичну дію. Дослідження рівня ФНП за індексом цитотоксичності дало змогу встановити дворазове його підвищення у вагітних із ПРПО відносно групи контролю. Найбільше зростання виявлено у вагітних 1-ї групи (на 126,3 %), у пацієнток 2-ї групи — на 87,8 % (рис. 1). Підвищення рівня ІФН і ФНП, з одного боку, може засвідчити напруженість імунітету, зростання запальних процесів, з іншого — про активацію Т-хелперів 1-го типу, що призводить до синтезу прозапальних цитокінів та порушенню ендокринно-імунних взаємозв’язків in situ у системі мати—плід.
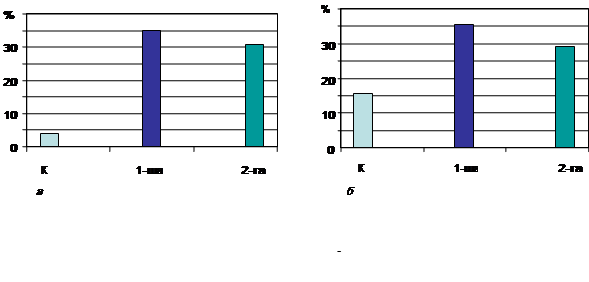 |
Рис. 1. Рівень ІФН (а ) і ФНП (б ) у сироватці крові вагітних із ПРПО.
Групи вагітних: 1-ша — пологи відбулися протягом 24 год безводного періоду; 2-га — вагітність пролонгувалась із тривалим безводним періодом; К — контрольна група (здорові вагітні). * Р < 0,05 відносно групи здорових вагітних
Прозапальні цитокіни здатні брати участь в індукції синтезу білків гострої фази, які також виконують функції медіаторів імунної системи. Аналіз даних щодо концентрації СРП у сироватці крові вагітних із ПРПО виявив дворазове його підвищення: у 53,3 % жінок був зареєстрований високий рівень (у середньому — 8,4 ± 1,1 мг/л), у решти жінок визначали нормальний (до 3 мг/л) рівень СРП (1,8 ± 0,2 мг/л). Одна половина жінок 2-ї групи мала нормальний рівень СРП (1,5 ± 0,3 мг/л), друга — підвищений (7,5 ± 1,2 мг/л). У 55,5 % вагітних 1-ї групи виявлено підвищений рівень СРП (9,0 ± 1,3 мг/л), у решти — нормальний (у середньому — 2,0 ± 0,5 мг/л).
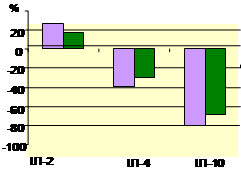
При дослідженні цитокінпродукуючої здатності мононуклеарів крові було виявлено дисбаланс про- й протизапальних цитокінів: спостерігали тенденцію до підвищення продукції ІЛ-2 (на 26,5 % у жінок 1-ї групи і на 16,9 % у жінок 2-ї групи) й значне зниження синтезу цитокінів із супресивними властивостями — ІЛ-4 та ІЛ-10 у пацієнток із ПРПО, найбільші відхилення рівнів цих інтерлейкінів виявлено у жінок 1-ї групи (рис. 2).
 |
|
|
|
|
|
Рис. 2. Продукція цитокінів мононуклеарами крові у вагітних із ПРПО (% відхилення від контролю). Групи вагітних: 1-ша (а ) — пологи відбулися протягом 24 год безводного періоду; 2-га (б ) — вагітність пролонгувалась із тривалим безводним періодом. * Р < 0,05 відносно групи здорових вагітних
Зростання активності СD4+ Т-лімфоцитів 1-го типу може призвести до зміни спрямованості імунної відповіді з гуморальної на клітинну та провокувати зрив вагітності й ПП.
Вивчення вмісту аКЛ-антитіл у сироватці крові вагітних із ПРПО дало змогу виявити підвищення рівня аКЛ—антитіл класу IgG в 97,3 % випадків та аКЛ-IgM-антитіл у 86,7 % порівняно з групою здорових вагітних, але їхній рівень залишався в межах нормальних величин (для IgG < 10 U/ml та для IgM < 7 U/ml).
Після проведення комплексу лікувальних заходів, спрямованих на пролонгування вагітності на фоні безводного терміну, у жінок 2-ї групи було виявлено тенденцію до зменшення порівняно з початковими даними кількості Т-лімфоцитів (CD3+), CD8+-клітин, нормалізацію кількості CD4+-Т-хелперів і зниження індексу CD4+/CD8+. Значне зменшення кількості СD25+-клітин свідчило на користь зменшення активації Т-лімфоцитів (СD4+ та СD8+). Показники НСТ-тестів Мц знизились (Р < 0,05), а Нф майже не змінювались на фоні збереження ФР фагоцитів. При аналізі показників, що характеризують фагоцитарну активність Мц і Нф, не виявлено значних змін порівняно з вихідними даними. При вивченні динаміки показників гуморальної ланки імунітету було встановлено зниження рівня ЦІК у бік норми, незначне зменшення вмісту IgG та IgМ. Рівень СРП у цілому по групі не змінювався, але при аналізі показників з початково високим і нормальним рівнями було встановлено деякі відмінності: значно підвищений рівень знижувався з 7,5 ± 1,2 до 3,9 ± 0,4 мг/л (Р < 0,05), а нормальний рівень СРП (у середньому 1,5 ± 0,3 мг/л) майже не змінювався або іноді зростав в межах норми. Занадто високий рівень сироваткового ІФН знизився в 1,55 раза, рівень ФНП — на 32,5 % від початкового рівня і наблизився до норми (Р < 0,05). Проведення комплексу заходів сприяло зменшенню активації Тh1-клітин, про що засвідчує нормалізація балансу основних цитокінів: спостерігали тенденцію до зниження спонтанної продукції ІЛ-2, зростання продукції ІЛ-10 й підвищення майже до контрольних величин продукції ІЛ-4. Встановлено тенденцію до зниження рівня IgG-аКЛ-антитіл і IgМ-аКЛ-антитіл у сироватці крові порівняно з їхнім початковим рівнем (Р < 0,05), що є свідченням зменшення запального стану в організмах вагітних (рис. 3).
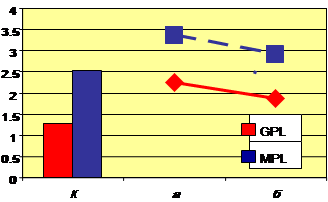 |
Рис. 3. Рівень аКЛ у сироватці вагітних 2-ї групи в динаміці лікування: а — до початку лікування; б — через 72 год і більше після лікування; К — контрольна група (здорові вагітні); GPL — імуноглобулін G кардіоліпінів; MPL — імуноглобулін M кардіоліпінів; * Р < 0,05 відносно групи здорових вагітних
Таким чином, під впливом застосованих заходів, спрямованих на пролонгування вагітності, спостерігали зменшення клітинноопосередкованих імунних реакцій, які забезпечуються Т-лімфоцитами, макрофагами/моноцитами й природними кілерами. Слід зазначити, що у жінок із тривалим безводним періодом на фоні проведеної антибактеріальної терапії результати імунологічних досліджень засвідчують зменшення системного запалення, оскільки спостерігали зниження рівня СРП у вагітних із найвищим його значенням.
При електронно-мікроскопічному дослідженні плацент встановлено, що в усі досліджені терміни безводного періоду (від 5—6 до 216 год) термінальні ворсинки 33—34-х тижневих плацент мали типову для цього терміну вагітності будову. Вони покриті одношаровими багатоядерними клітинами — синцитіотрофобластами, які в різних ділянках мають ультраструктурні особливості, що відображує різний функціональний стан і ступінь зрілості цих клітин. Доволі часто синцитіотрофобласти контактують з цитотрофобластами. Останні демонструють ультраструктурні ознаки функціональної активності без ознак дегенерації, що, швидше за все, пов’язано саме з незрілістю послідів, які досліджували. Для цитотрофобласта характерна наявність великої кількості надто тонких фібрил, які завдяки конформаційним перебудовам перетворюються у компоненти фібриноїда, який може частково накопичуватися як у цитоплазмі цих клітин, так і за їх межами. Досить щільно до синцитіотрофобласта, а у деяких місцях і до цитотрофобласта прилягають судини гемомікроциркуляторного русла, які формують гематоплацентарний бар’єр. У місцях контакту цитоплазми синцитіотрофобласта і ендотеліоцитів істотно стоншуються. У синцитіотрофобласта залишається невелика смужка з мікроворсинками.
Прогресування ультраструктурних змін у всіх цих структурах відбувалося поступово в динаміці пролонгування безводного періоду і носило зазвичай зворотний характер. Через 45 год безводного періоду у лакулярних порожнинах крім формених елементів подекуди спостерігали клітинний детрит частково десквамованого синцитіотрофобласта. Відзначено також незначний відсоток дистрофічно змінених цитотрофобластів. У таких клітинах характерними були цитоліз, локальний набряк мітохондрій, розширення канальців ендоплазматичної сітки і фігури мієлінової дегенерації. Незначна кількість судин гемомікроциркуляторного русла мала ушкодження, які засвідчують наявність у цей термін спостережень гіпоксичних та ішемічних змін, що розвинулись на фоні компенсаторно-адаптивних процесів. До останніх можна віднести стоншення ендотелію з метою ефективнішого переносу речовин. Водночас у просвітах деяких мікросудин спостерігали сладж-феномен, тобто скупчення еритроцитів і тромбоцитів аж до утворення тромбу. через 9 діб безводного періоду цитоплазма синцитіотрофобластів була електроннощільною, тоді як цитотрофобласти мали просвітлену цитоплазму. Останнє, швидше за все, є ультраструктурним проявом набряку, який був властивий і ендотеліальним клітинам гемомікросудин. Разом з тим ознак виразних деструктивних процесів у термінальних ворсинках не спостерігали, хоча подекуди у лакунах відмічено клітинний детрит. Відсутність імунокомпетентних клітин у термінальних ворсинках у всі терміни спостережень є свідченням того, що у плаценті при подовженому безводному періоді не відбуваються поширення інфекції і розвиток запальних та аутоімунних процесів.
В амніотичних оболонках, як і у плаценті, за тривалого безводного періоду від 5 до 216 год зберігався загальний план ультраструктурної організації: епітеліальний шар, розташований на базальній мембрані, та сполучнотканинний шар. Водночас в амніоні порушення розвивалися більшою мірою, ніж у плаценті, та набували деструктивно-дистрофічного характеру. Це насамперед стосувалося епітеліальних клітин, в яких уже через 5 год була істотно зменшена кількість мітохондрій, канальців комплекса Гольджі, ліпідних включень, що засвідчує зниження синтезу гамаглобулінів та інших білків, а також гідрофобність поверхонь позаплацентарних оболонок. В амніоні з 5 до 216 год безводного періоду зростали також ознаки запального процесу. Через 216 год після ПРПО частина епітеліальних клітин набувала макрофагальних властивостей. Внаслідок того, що макрофаги, або клітини Гофбауера, лише зрідка виявляли у стромі амніону і вони не були спроможні повністю забезпечувати фагоцитоз, епітеліоцити брали на себе їхню функцію. У сполучнотканинному шарі в усі досліджені терміни була збільшена кількість імунокомпетентних клітин (лімфоцитів, лейкоцитів, тучних клітин), хоча їхня кількість та поширеність вказують на те, що ці процеси не мають генералізований характер.
На основі зіставлення клінічних, імунологічних, бактеріологічних, гістологічних й апаратних методів дослідження залежно від терміну вагітності, тривалості безводного періоду, супутньої патології, акушерської ситуації ми пропонуємо індивідуальну тактику ведення вагітності й пологів, ускладненої ПРПО.
Очікувальна тактика (без індукції пологової діяльності) може бути обрана у вагітних з низьким ступенем прогнозованого перинатального ризику: при задовільному стані плода, за відсутності клініко-лабораторних ознак хоріоамніоніту (підвищення температури тіла ³ 38 °С, запах навколоплідних вод, серцебиття плода ³ 170 уд/хв, колонізація бактеріями амніотичної рідини на рівні ³ 100 КУО/мл). Наявність двох або більше симптомів дає підставу для встановлення діагнозу хоріоамніоніту. А також за відсутності ускладнень після відходження навколоплодових вод (випадіння петель пуповини, відшарування плаценти тощо). Активна тактика пропонується при розвитку клініки хоріоамніоніту та при виникненні показань до проведення кесарського розтину. Питання останнє при ПРПО і недоношеній вагітності вирішується індивідуально.
Отримані нами результати дослідження показали, що удосконалена очікувальна тактика при недоношеній вагітності, ускладеній ПРПО, має позитивні якості, а саме:
1. За нашими даними, “дозрівання” ШМ спостерігали у 83,3 % вагітних, що зменшує травматизм у пологах як у матері, так і у дитини (з 30 до 5 %) в 6 разів і зменшує кількість застосування утеротонічних засобів.
2. Відмічено зменшення частоти розвитку РДС плода прямо пропорційно тривалості безводного періоду (33,3; 13 і 9,5 % відповідно).
3. Не виявлено негативного впливу збільшення тривалості безводного періоду і пролонгації вагітності на захворюваність й смертність новонароджених. У цій категорії новонароджених основними негативними рисами були малий гестаційний вік, тяжка асфіксія при народженні, проведення реанімації в повному обсязі, поліорганна недостатність, потреба у застосуванні свіжозамороженої плазми та еритроцитарної маси.
При очікувальній тактиці можлива реалізація інфекції як у матері, так і у дитини. Результатом проведеного ретроспективного аналізу пологів ми виявили таке.
Ризик реалізації інфекції у матері на фоні ПП при ПРПО починався (при проведенні антибактеріальної терапії) у 10,6 % вагітних після 24 год безводного періоду. На фоні тривалого безводного проміжку часу реалізація інфекції у матері не мала достовірного зростання — від 12,26 до 16,03 % (Р 1 –Р 2 > 0,05).
Клінічне проспективне спостереження з аналізом факторів перинатального ризику було проведено у 123 недоношених новонароджених від матерів із ПРПО. I групу склали недоношені новонароджені від матерів із ПРПО та хоріонамніонітом. До II групи увійшли недоношені новонароджені від матерів із ПРПО, які не мали ознак хоріонамніоніту. Ця група була розділена на дві підгрупи відповідно до стану новонароджених. У IIа підгрупу увійшли умовно здорові недоношені діти, які були виписані з пологового будинку додому. До IIб підгрупи було включено тих, яких у подальшому перевели для лікування на другий етап виходжування недоношених новонароджених.
Клінічне обстеження передчасно народжених дітей зазначених груп показало таке. Оцінка за шкалою Апгар у новонароджених IIа підгрупи наприкінці 1-ї хвилини становила 6,6 ± 0,1 бала (5—7), в IIб підгрупі — 5,6 ± 0,1 бала (3—8), в I-й групі — (4,2 ± 0,2 бала (1—6). Наприкінці 5-ї хвилини оцінка була 7,6 ± 0,1 бала (7—8) в IIа, (6,7 ± 0,1 бала (5—8) — в IIб підгрупах і 5,7 ± 0,3 бала (3—7) в 1-й групі. Отже, встановлено достовірну різницю в оцінці за шкалою Апгар між новонародженими IIа підгрупи порівняно з IIб підгрупою та 1-ю групою. Немовлята IIб підгрупи частіше народжувались в помірній асфіксії, а 1-ї групи — у помірній і тяжкій асфіксії.
Значні відмінності спостерігали серед захворювань, які було діагностовано у передчасно народжених дітей обстежених груп. Так, РДС І типу, або хвороба
8-09-2015, 22:37
