Для встановлення вірогідності розриву аневризм в залежності від їх локалізації нами використано метод NehlsD.C. etal. (1985), згідно з яким кількість аневризм даної локалізації, які розірвалися, діляться на загальну кількість аневризм цієї локалізації (табл. 4).
Таблиця 4
Локалізація і частота розривів АА головного мозку
| Локалізація аневризм | Кількість аневризм | Кількість аневризм, які були причиною крововиливу | Частота розривів аневризм, % |
| ПМА-ПСА | 162 | 93 | 57,4 |
| ВСА | 231 | 81 | 35,1 |
| СМА | 216 | 84 | 38,9 |
| ОА | 14 | 7 | 50 |
| ЗНАМ | 5 | 5 | 100 |
| Перикальозної артерії | 14 |
7 |
50 |
| ЗМА | 2 | 0 | 0 |
| Верхньої мозочкової артерії | 1 |
0 |
0 |
| Всього | 645 | 277 |
Отже, серед множинних аневризм найбільш вірогідним був розрив АА ПСА-ПМА в порівнянні з більшою чисельністю виявлених аневризм ВСА, СМА, що відповідає даним літератури (NehlsD.C. etal., 1985; Лебедев В.В., Евзіков Г.Ю., Крилов В.В., 1994; Mont’alverneF., TournadeA. etal., 2002 та ін.).
Важливою ознакою АА головного мозку є їх розмір. В наших спостереженнях переважали середні за розмірами, на другому місці були маленькі АА. Значно менший відсоток становили великі та гігантські аневризми (рис. 2).
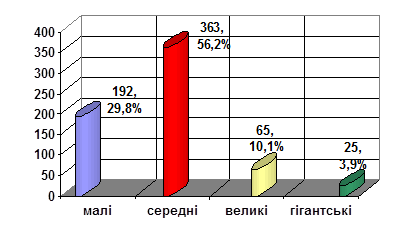
Рис. 2. Поділ аневризм за розмірами.
При вивченні залежності частоти розриву від розмірів АА виявилось, що більшу схильність до розривів мали аневризми середніх розмірів (50,4%). Саме цей розмір є найбільш вірогідним фактором ризику розриву, хоча всі АА від маленьких до гігантських ставали джерелом внутрішньочерепного крововиливу (рис. 3).

Рис.3. Частота розриву аневризм різних розмірів.
У кожного хворого, зазвичай, комбінуються різні за розмірами аневризми. Проведено співставлення розмірів аневризми, яка рвалася, з розмірами безсимптомних аневризм у одного пацієнта. При цьому була встановлена важлива закономірність – у 238 (85,9%) хворих розривалася найбільша з наявних аневризм, що також допомагало діагностувати джерело крововиливу.
Таким чином, проведений комплекс досліджень, який включає клініко-інструментальні дані, урахування прослідкованих закономірностей вірогідності розриву однієї з множинних АА в залежності від локалізації, розміру та характеру їх поєднання дозволили нам діагностувати аневризму, яка стала причиною крововиливу у 100% спостережень.
Хірургічне лікування при множинних АА виконано 282 (96,9%) хворим, яким проведено 334 оперативні втручання. З них 11 (3,9%) пацієнтів оперовані з множинними АА без розривів. 163 (57,8%) хворим оперативні втручання виконані до 14 діб з моменту виникнення крововиливу, 108 (38,3%) – від двох тижнів і більше. Всього з кровоплину виключено 589 (91,3%) аневризм. Не оперовані 9 (3,1%) хворих: 4 знаходилися в тяжкому стані (V ступінь за шкалою Х-Х), 5 пацієнтів та їх родичі відмовилися від хірургічного лікування. Всього померло 34 хворих (11,7%), з них після проведених оперативних втручань – 30 (10,6%).
При множинних АА виконувалися операції: 1) транскраніальні (кліпування шийки, укріплення стінок аневризми); 2) ендоваскулярні (реконструктивні, коли аневризма повністю виключається з кровоплину і зберігається протікання крові по несучій аневризму артерії та деконструктивні, коли виконується виключення аневризми разом з артерією, на якій вона знаходиться); 3) комбіновані хірургічні втручання з поєднанням транскраніальної та ендоваскулярної методик.
Хірургія множинних АА має свої особливості і складності, до яких відносяться: 1) вибір оптимального доступу в залежності від локалізації та комбінування аневризм; 2) підвищений ризик, який обумовлений більшою тривалістю наркозу і оперативного втручання в порівнянні з операціями при поодиноких аневризмах; 3) ризик розриву при виділенні кожної з множинних аневризм.
Переважна більшість хворих (252–89,4%) прооперована транскраніальним методом. Основною метою, на яку спрямовуються зусилля хірурга є, по можливості, одномоментне виключення всіх аневризм. З розвитком мікрохірургічної техніки та анестезіологічного забезпечення розширилися можливості одноетапного виключення двох і більше аневризм. Одноетапне виключення аневризм зі сторони доступу і на протилежній ВСА виконано 29 (10,3%) хворим. Але, якщо за рядом обставин це було неможливо, то, в першу чергу, операція здійснювалась на аневризмі, розрив якої був причиною крововиливу. У випадках, коли аневризми знаходилися в різних судинних басейнах, операції проводилися переважно в два етапи. У 19 (6,7%) хворих при складних для кліпування аневризмах, важкодоступній локалізації та не вираженому ЦВС оперативні втручання проведені ендоваскулярним методом. Аневризми виключалися з кровоплину за допомогою балон-катетера та мікроспіралей. В 11 (3,9%) випадках проводилося комбіноване хірургічне лікування.
На основі власних спостережень та на досвіді хірургічного лікування нами запропонована класифікація множинних АА в залежності від їх локалізації, яка допомагає в плануванні оперативного втручання: виборі доступу до аневризм та методу виключення. Згідно з цією класифікацією ми розділили пацієнтів на три групи. В першу групу увійшли хворі (181– 62,2%) з аневризмами переднього відділу Вілізієвого кола, розташованих в одній півкулі, в другу (89–30,6%) – в обох півкулях головного мозку і в третю – з аневризмами переднього відділу Вілізієвого кола, які поєднуються з аневризмами ВББ, або множинні АА ВББ (21–7,2% хворих).
З урахуванням оптимальних хірургічних доступів при виключенні множинних АА ми поділили першу і другу групи спостережень на дві підгрупи. В підгрупу 1–А включені хворі (65–22,3%) з однобічними множинними АА ВСА, АА ВСА і СМА, множинними АА СМА. Такі аневризми виключались транскраніальним методом переважно при проведенні однієї операції із застосуванням однобічного птеріонального доступу. Прямі оперативні втручання були проведені 56 (86,2%) хворим і виключено 117 аневризм. У 53 (81,5%) хворих під час однієї операції виключено всі аневризми. З них у 46 кліповано по 2 АА, у 7 – по 3 АА. У одного – одноетапно виключена з кровоплину і видалена АВМ та кліповані дві аневризми. У 2 (3,1%) пацієнтів виключені тільки АА, які були причиною крововиливу. У 5 (7,7%) хворих цієї групи проведено виключення аневризм ендоваскулярним методом та у одного (1,5%) – комбіноване хірургічне лікування. В даній групі не оперовані 3 (4,6%) хворих.
В підгрупу 1–Б включені хворі (116–39,9%) з однобічними множинними аневризмами ВСА, СМА, ПМА-ПСА та перикальозної артерій. При такому поєднанні АА здійснювалась широка трепанація черепа. У 110 (94,8%) пацієнтів виконані транскраніальні операції. В 107 спостереженнях були виключені всі аневризми одномоментно. В два етапи здійснені оперативні втручання у 3 хворих. Двоє хворих оперовані з приводу множинних АА та АВМ. В одному випадку (0,9%) проведено одномоментне виключення двох аневризм ендоваскулярним методом та в трьох (2,6%) – комбіноване хірургічне лікування. В даній групі не оперовані 2 (1,7%) пацієнтів.
Підгрупу 2–А склали хворі з двобічними множинними АА ВСА та СМА. З 76 (26,1%) хворих транскраніальним методом оперовані 64 (84,2%). 23 (30,3%) хворим аневризми одного каротидного басейну та ВСА з протилежної сторони виключені з одного доступу. В одному випадку у хворого з дзеркальними аневризмами біфуркації ВСА (ділянки А1-М1) виконувалась біфронтальна трепанація черепа. У 17 (22,4%) хворих виконувались трепанації в лобно-скроневих ділянках і кліпування аневризм в два етапи. Першим етапом завжди виключалась аневризма, яка була причиною крововиливу та аневризми з безсимптомним перебігом на тій же стороні. Через 5 днів – 2 місяці виконувалась операція на протилежній стороні. Виключення аневризм тільки з однієї сторони проведено у 24 (31,6%) хворих, другий етап не проводився через неявку пацієнтів на операцію. У 6 (7,9%) хворих цієї групи проведено виключення аневризм ендоваскулярним методом та у 4 (5,2%) – комбіноване хірургічне лікування. В даній групі не оперовані двоє (2,6%) хворих.
В підгрупу 2–Б ввійшли хворі з двобічними АА ВСА, СМА в поєднанні з аневризмами ПМА-ПСА та перикальозної артерії. У 13 (4,8%) хворих діагностовано 37 аневризм. Всім пацієнтам цієї групи проводилося виключення АА транскраніальним методом. Для виключення аневризм використовувався птеріональний доступ, при якому трепанаційний отвір на стороні аневризми ПМА-ПСА або перикальозної артерії розширявся до середньої лінії. Одномоментне виключення аневризм одного каротидного басейну та ВСА з протилежної сторони здійснено у 6 (46,1%) хворих. Оперативні втручання в два етапи проведені у 4 (30,8%) хворих. Операція тільки на стороні аневризми, яка спричинила крововилив, здійснена у 3 (23,1%) пацієнтів.
В третій групі (21–7,2% хворих) транскраніальні операції виконані 9 (42,9%) пацієнтам. Проведено кліпування однієї АА у 5, двох – у 3, трьох – у 1 хворого. У 7 (33,3%) пацієнтів цієї групи виконані ендоваскулярні операції і у 3 (14,3%) застосовано комбінований метод хірургічного лікування. В даній групі не оперовані двоє (9,5%) хворих.
В більшості множинних АА (438–74,4%) було проведено кліпування шийки. При гігантських та великих АА (31 аневризма – 5,3%) кліпувалася шийка і, по можливості, видалялося тіло. У випадках, коли після накладання кліпси на аневризму візуально відмічалося незначне заповнення кров’ю пришиїчної ділянки, проводилось її укріплення за допомогою скроневого м’язу (41–7,0%). Укріплення стінок аневризм скроневим м’язом і хірургічною марлею без кліпування виконувалося при фузіформних аневризмах та при АА малих розмірів з широкою шийкою і коротким тілом, які мали безсимптомний перебіг (39 – 6,6%).
Отже, виключити всі наявні аневризми транскраніальним методом вдалося у 203 (72,0%) хворих. Одноетапно всі аневризми виключені у 166 пацієнтів, в два етапи – у 37. Кліпування тільки аневризми, яка була причиною геморагії, проведено у 49 хворих. Всього транскраніальним методом виключено 538 (83,4%) аневризм.
Ендоваскулярним методом були оперовані (19 – 6,7% хворих) з важкодоступними та складними для транскраніальних операцій АА (кавернозного відділу ВСА, параклиноїдної локалізації, деякі аневризми супраклиноїдної ділянки ВСА, ВББ), хворі з вираженою супутньою соматичною патологією.У них виявлено 41 аневризму, з яких ендоваскулярно виключено 27 (65,9%). В першу чергу проводилося виключення аневризм, які були причинами геморагій або тих, які своїми великими розмірами викликали розвиток вогнищевих неврологічних симптомів (зорові порушення, парези окорухових нервів) та стійкі цефалгії. У чотирьох хворих проведено виключення двох АА одноетапно, ще у чотирьох – ендоваскулярні операції здійснювалися в два етапи. У 11 хворих проведено виключення однієї аневризми. У 14 випадках АА виключали за допомогою балон-катетерів і у 5 – спіралями, що відділяються.
Комбіноване хірургічне лікування множинних АА застосовано у 11 (3,9%) хворих. У цих пацієнтів сумарно виявлено 24 аневризми (21 – у каротидному та 3 – у ВББ). Ендоваскулярні втручання виконувалися при симптомних АА в якості першого етапу лікування в 9 спостереженнях. Другим етапом проводилося мікрохірургічне виключення інших діагностованих аневризм. В одному випадку першим етапом проведено кліпування АА СМА справа, яка була причиною крововиливу, другим етапом – ендоваскулярне виключення з кровоплину аневризми інфраклиноїдної ділянки ВСА зліва за допомогою балон-катетера. Ще в одного хворого першим етапом виконано накладання ЕІКМА зліва, а потім ендоваскулярним методом проведено деконструктивне виключення двох АА лівої ВСА. У 6 хворих при ендоваскулярних операціях аневризми виключалися за допомогою спіралей, що відділяються, у 5 – використовувались балон-катетери. У всіх 11 пацієнтів за допомогою комбінованого методу хірургічного лікування з кровоплину виключено всі 24 АА.
Із показників, які впливали на результат хірургічного лікування нами виділялися: тяжкість стану хворого, терміни проведення оперативного втручання після розриву АА.
Отримані результати операцій оцінювались за шкалою наслідків Глазго (KassellN. etal., 1991): добрі, задовільні, незадовільні, смерть.
Добрий та задовільний результати з повною відсутністю або незначним неврологічним дефектом досягнуто у 84,4% прооперованих хворих; незадовільний – у 5,0% при значній інвалідизації з наявністю геміпарезів, афатичних та інших порушень. Післяопераційна летальність (1997–2006 роки) склала 10,6%. Збільшення післяопераційної летальності прослідковується в залежності від поглиблення тяжкості стану хворого (за шкалою Н-Н): І ступінь – 2,1%, ІІ – 5,2%, ІІІ – 8,9%, IV – 29%, V – 77,8%. При аналізі післяопераційної летальності за період з 1997 по 2006 роки, нами відмічено зменшення її в останні роки (з 2003 року) (табл. 5). Отримані дані свідчать, що на тлі збільшення з кожним роком виявлення кількості хворих з множинними АА головного мозку післяопераційна летальність знижується, що пояснюється удосконаленням інструментального оснащення, застосуванням сучасних методик хірургічного лікування та набутому з роками досвіду оперування таких хворих.
Таблиця 5
Післяопераційна летальність у хворих з множинними аневризмами
| Рік | 1997 | 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | 2006 | Всього |
Множинні АА, % |
7 10,6 |
14 15,7 |
11 8,4 |
18 11,7 |
23 13,5 |
25 17,2 |
30 18,2 |
55 24,2 |
62 22,8 |
46 16,4 |
291 17,1 |
Після- операційна летальність, % |
1 14,3 |
3 21,4 |
2 18,2 |
3 16,7 |
4 17,4 |
4 16,0 |
2 6,6 |
4 7,3 |
4 6,5 |
3 6,5 |
30 10,6 |
Прослідковані результати хірургічного лікування хворих з множинними АА в залежності від терміну після перенесеного крововиливу. У пацієнтів, оперованих протягом перших 3-х діб та з 4 дня до 2-х тижнів після перенесеного крововиливу добрий результат спостерігався відповідно у 60,0% і 69,9%, задовільний – у 18,3% і 12,6%, незадовільний – у 5,0% і 4,9%. Післяопераційна летальність в дані терміни була найбільша і склала відповідно 16,7% та 12,6%.
Причинами смерті у хворих, оперованих в гострому періоді крововиливу, були як церебральні (набряк, деформація і дислокація стовбурових відділів головного мозку, крововилив у стовбур мозку), так і соматичні розлади (гостра серцево-легенева недостатність, інфаркт міокарда, тромбоз легеневої артерії, двобічна пневмонія, плевропневмонія, що ускладнилась серозно-фібринозним перикардитом, асцит-перитоніт на фоні прогресуючої серцево-легеневої недостатності).
У хворих, яким виключення аневризм проводилося в більш віддалені терміни після ГПМК, отримані наступні результати: добрий – у 85,0% випадків, задовільний – у 9,0%, незадовільний – у 3,0%, післяопераційна летальність склала 3,0%. Але проведення операцій у віддалені терміни після розриву АА становить більшу загрозу в зв’язку з ризиком виникнення повторних їх розривів, які значно погіршують стан хворих або стають фатальними для життя.
З метою оцінки ефективності хірургічного лікування хворих з множинними АА головного мозку проводилися повторні ангіографічні обстеження для контролю за виключеними з кровоплину аневризмами та спостереження за АА, які на операції були лише укріплені. При відносно задовільному стані після хірургічного втручання у 29 (10,2%) хворих контрольне обстеження виконано на 8–10 добу. Через 6 місяців після транскраніальних операцій контрольна ангіографія проведена у 135 пацієнтів (47,7%). У всіх випадках (143–56,7%) після транскраніальних операцій, де проводилася контрольна ангіографія, відмічалося повне виключення аневризм з кровоплину. А після операцій укріплення стінок фузіформних аневризм скроневим м’язом та хірургічною марлею контрольна ангіографія виявила зменшення їх розмірів у 5 хворих, у 16 – розміри не збільшилися.
При ендоваскулярних операціях контрольне ангіографічне обстеження проводилося відразу після проведеного оперативного втручання у всіх спостереженнях (30 хворих – 10,6%). При проведенні контрольної ангіографії після ендоваскулярних операцій спостерігалося повне виключення 28 аневризм, в 11 випадках аневризми частково заповнювалися. Незначне пришиїчне контрастування АА відмічалося в 10 аневризмах, у однієї хворої на контрольній АГ виявлено компактування спіралей до дна аневризми, тому їй проведена повторна ендоваскулярна операція. Повторних розривів АА після ендоваскулярних оперативних втручань не спостерігалося.
Всі 135 хворих, яким проводилася контрольна ангіографія у віддаленні терміни після операції, перебували у задовільному стані. Повторних крововиливів ні в одному випадку не було.
ВИСНОВКИ
В дисертаційній роботі запропоновано нове вирішення наукової проблеми ефективної діагностики та хірургічного лікування множинних артеріальних аневризм головного мозку, які становлять групу підвищеного хірургічного ризику і склали 17,1% від загальної кількості хворих з АА.
1. Клінічний перебіг розривів АА не має особливостей, пов’язаних з їх множинністю, оскільки розривається, зазвичай, тільки одна з аневризм, і, в основному, залежить від локалізації аневризми та масивності крововиливу. Запровадження сучасного алгоритму діагностичного обстеження дозволяє виявити джерело крововиливу в 100% спостережень.
2. Частіше джерелом внутрішньочерепного крововиливу (50,4%) стають аневризми середнього розміру. Повторно, зазвичай, розривається одна і та ж аневризма (93,5%).
3. В переважаючій більшості (85,9%) у одного хворого причиною геморагії стає більша з двох або найбільша з наявних кількох аневризм.
4. Вірогідним фактором ризику розриву АА є локалізація – розрив аневризм ПСА-ПМА спостерігався у 57,4%, перикальозної артерії – у 50%, основної артерії – у 50%, СМА – у 38,9%, ВСА – у 35,1% хворих.
5. Запропонована класифікація множинних АА згідно їх локалізації допомагає застосовувати адекватні хірургічні доступи з виключенням переважно усіх діагностованих аневризм, в більшості випадків ( 60,3%) одноетапно.
6. При множинних аневризмах операцією вибору є транскраніальний метод (89,4%) з мікрохірургічним кліпуванням шийки аневризми, який в 75,0% дозволив виключити одномоментно з кровоплину всі аневризми. Ендоваскулярний метод застосований у 6,7% хворих при недосяжних або складнихдля транскраніальних операцій локалізаціях аневризм, при вираженій соматичній патології. Комбінованим методом оперовані 3,9% пацієнтів. При неможливості одноетапного виключення усіх аневризм, операція першочергово здійснюється на аневризмі, яка була джерелом крововиливу.
7. Результати хірургічного лікування хворих з множинними АА залежать від тяжкості їх стану, супутніх соматичних захворювань, терміну проведення оперативного втручання після перенесених геморагічних порушень мозкового кровообігу, їх кількості, розвитку ускладнень розриву АА: внутрішньомозкових крововиливів, прориву крові в шлуночкову систему, вираженості гідроцефалії, ангіоспазму, розвитку ішемічних порушень внаслідок ангіоспазму.
8. Комплексна діагностика, диференційоване хірургічне лікування, використання адекватних хірургічних доступів забезпечило повне виключення з кровоплину 589 (91,3%) аневризм. Добрий та задовільний результати хірургічного лікування досягнуті у 84,4% хворих. Зниження післяопераційної летальності з 21,4% у 1998 році до 6,5% у 2005–2006 роках досягнуто завдяки удосконаленню інструментального оснащення, хірургічних методик та набутому з роками досвіду оперування таких хворих.
ПРАКТИЧНІ РЕКОМЕНДАЦІЇ
1. Вірогідність множинного ураження при САК аневризматичного походження сягає 17,1% (згідно проведеному дослідженню) і це обумовлює необхідність поглибленого ангіографічного обстеження (з контрастуванням всіх судинних
8-09-2015, 19:28
